Молочница у беременных

Молочница у беременных — это воспалительное поражение слизистой оболочки влагалища дрожжеподобными грибами, возникшее или обострившееся во время гестации. Проявляется творожистыми вагинальными выделениями, зудом, жжением, раздражением, везикулезной сыпью в области наружных гениталий, промежности, межъягодичной и паховой складок, отеком половых органов, диспареунией. Диагностируется с помощью гинекологического осмотра, микроскопического исследования влагалищного мазка, ПЦР, РИФ, ИФА. Для лечения применяют местные антимикотические средства разных групп — полиены, азолы, комбинированные препараты.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы молочницы у беременных
- Осложнения
- Диагностика
- Лечение молочницы у беременных
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Молочница (кандидоз влагалища, кандидозный вагинит) хотя бы раз в жизни возникает более чем у 2/3 женщин репродуктивного возраста, в 40-50% случаев эпизоды заболевания повторяются, а у 5% пациенток инфекция принимает хроническое рецидивирующее течение. Кольпит, вызванный дрожжеподобными грибами, диагностируется у 30-40% беременных, что в 2-3 раза чаще, чем у небеременных. Перед родами его частота достигает 44,4%. Широкая распространенность молочницы объясняется присутствием дрожжеподобных грибов в составе естественного микроценоза влагалища у 10-17% женщин до наступления беременности и длительным бессимптомным кандидоносительством. Инфекция чаще поражает горожанок и более распространена в странах с жарким климатом.

Молочница у беременных
Причины
До 90-95% случаев кандидоза при гестации вызвано условно-патогенными бесспоровыми дрожжеподобными грибами Candida albicans (C. Albicans). В последние годы отмечается увеличение количества кольпитов, при которых из выделений высеиваются другие виды кандид — C. kefyr, C. krusei, C. guilliermondii, C. tropicalis и др. Опасным возбудителем внутрибольничных инфекций является Candida glabrata. В норме дрожжеподобные грибы в виде единичных неактивных округлых клеток, не образующих нитей мицелия, присутствуют в микрофлоре 80% беременных женщин, но их рост сдерживается влагалищными лактобактериями (палочками Додерляйна), с которыми кандиды находятся в конкурентных взаимоотношениях.
Хотя кандидоз может передаваться половым путем от инфицированного партнера, обычно ключевым фактором возникновения заболевания становится нарушение иммунитета и уменьшение количества лактобактерий. Риск развития молочницы возрастает при наличии хронических соматических патологий, сахарного диабета, гипотиреоза, гипопаратиреоза, гиперкортицизма, тяжелых общих заболеваний (лейкемии, лимфомы, ВИЧ-инфекции и др.), неконтролируемом приеме антибиотиков, глюкокортикоидов, цитостатиков, дисбактериозе кишечника, гиповитаминозе, хронических стрессах и эмоциональных нагрузках, смене климата.
Предрасполагающими факторами являются использование ежедневных прокладок, повышающих влажность гениталий за счет нарушения доступа воздуха, ношение тесного белья из синтетических тканей, ожирение, употребление в пищу большого количества сладостей и углеводных блюд. Клинической манифестации молочницы при беременности также способствуют:
- Накопление гликогена в слизистой влагалища. Под действием эстрогенов увеличивается количество эпителиальных клеток, в которых содержится гликоген. При уменьшении числа лактобактерий, расщепляющих гликоген до молочной кислоты, он становится подходящей питательной средой для размножения кандид.
- Естественное снижение иммунитета. У беременных под влиянием высокой концентрации прогестерона, кортикостероидов и иммуносупрессорного фактора, связанного с глобулинами, снижается иммунитет. Это предотвращает отторжение плода как чужеродного тела материнским организмом и поддерживает гестацию.
Патогенез
При молочнице у беременных инфекционный процесс сначала локализуется в поверхностных слоях слизистой. На этапе адгезии кандиды прикрепляются к эпителиальным клеткам и колонизируют влагалище, после чего внедряются в эпителиоциты. После инвазии начинается многополярное почкование микроорганизмов с их трансформацией в тонкие нитчатые формы (псевдомицелий). Если организм женщины может сдерживать их рост, но не способен полностью элиминировать возбудителя из-за недостаточности цитокинового эффекта и низкого уровня интерферона G, грибы длительно персистируют на этом уровне, не поражая более глубокие слои слизистой.
При снижении иммунитета возбудитель проходит эпителиальный барьер, проникает в соединительную ткань и активно растет, преодолевая клеточные и тканевые защитные механизмы. Попадание кандид в сосудистое русло способствует гематогенной диссеминации с поражением других органов и систем. Восходящее распространение грибов представляет опасность для ребенка – в III триместре антимикробная активность околоплодных вод достаточно низкая, поэтому возбудитель кандидоза в них хорошо размножается. При контакте грибов со слизистыми оболочками и кожными покровами, заглатывании и аспирации зараженных вод происходит инфицирование плода.
Классификация
Систематизация клинических форм молочницы в период беременности основана на таких ключевых критериях, как выраженность симптоматики, особенность течения инфекционного процесса и ассоциация кандид с другими возбудителями урогенитальных инфекций. У большинства беременных вагинальный кандидоз либо протекает бессимптомно, либо склонен к частому рецидивированию. Истинный первичный острый процесс наблюдается редко. В акушерстве обычно диагностируют следующие варианты молочницы:
- Бессимптомное кандидоносительство. Клинические симптомы отсутствуют. Титр грибов в вагинальном микроценозе не превышает 104 КОЕ/мл. При бактериальном исследовании вагинального секрета доминируют лактобациллы, определяемые в умеренном количестве.
- Истинный кандидоз. Наблюдается типичная клиническая картина молочницы. Титр кандид больше 104 КОЕ/мл, обнаруживаются лактобациллы с высоким титром (свыше 106 КОЕ/мл). Диагностически значимые титры других условно-патогенных агентов не выявляются.
- Сочетание кандидоза и бактериального вагиноза. Из секрета влагалища высеиваются полимикробные ассоциации. Кроме высокого титра грибов в большом количестве (свыше 109 КОЕ/мл) определяются облигатные анаэробы и гарднереллы. Лактобацилл мало или отсутствуют.
Симптомы молочницы у беременных
При бессимптомном носительстве женщина обычно не предъявляет каких-либо жалоб. Наиболее характерным проявлением манифестировавшего кандидоза являются умеренные или обильные творожистые влагалищные выделения и белый налет на гениталиях, состоящие из мицелия кандид, лейкоцитов и поврежденных эпителиоцитов. При молочнице часто отмечаются раздражение, зуд, жжение в области гениталий, усиливающиеся в ночное время, после гигиенических процедур или полового акта. Возможно появление неприятного запаха из половых органов. За счет усиления кровообращения в слизистой вагины половые органы отекают.
При вовлечении в воспалительный процесс преддверия влагалища, малых и больших половых губ на их поверхности образуются бордовые везикулы с жидким содержимым, после вскрытия которых формируются микроэрозии и корочки. У пациенток с избыточным весом сыпь может распространиться на кожу промежности, паховых и межъягодичных складок. Вследствие повышения чувствительности воспаленной слизистой влагалища беременная с молочницей испытывает дискомфорт и боль при половом акте. О проникновении грибков в мочевыделительную систему свидетельствуют учащение мочеиспускания и появление резей. Восходящее распространение и генерализация инфекции проявляются ноющими болями в нижней части живота, повышением температуры.
Осложнения
У беременных, страдающих молочницей, чаще возникает угроза прерывания беременности, возрастает риск самопроизвольных абортов и преждевременных родов. При восходящем распространении инфекционного процесса на слизистую шейки матки развиваются эндоцервициты, поражение плодных оболочек приводит к хориоамниониту, несвоевременному излитию или подтеканию околоплодных вод, хронической гипоксии, внутриутробному инфицированию плода с признаками его гипотрофии. Во время родов повышается вероятность разрывов воспаленных мягких тканей. Характерными осложнениями послеродового периода являются эндометрит, раневая инфекция родовых путей, субинволюция матки. Частота внутриутробного, интра- и постнатального инфицирования дрожжеподобными грибами детей за последние 20 лет увеличилась с 1,9% до 15,6%. Приблизительно в 10% случаев гибели плодов и новорожденных выявляются изменения, характерные для кандидоза.
Диагностика
При типичной клинической картине постановка диагноза молочницы у беременной не представляет особых сложностей. Более тщательный диагностический поиск требуется при подозрении на носительство или субклиническое течение заболевания. Из-за наличия небольшого количества грибов в естественном микроценозе влагалища посев на кандиды применяется ограниченно, преимущественно для определения чувствительности возбудителя и контроля эффективности лечения. Наиболее информативными методами обследования являются:
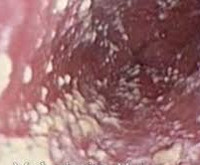
- Осмотр на кресле. При исследовании в зеркалах выявляется гиперемия слизистой, наличие на ее поверхности белых налетов. Характерны обильные творожистые выделения из влагалища. На наружных гениталиях беременной может обнаружиться везикулезная сыпь, распространяющаяся на промежность и естественные складки кожи.
- Мазок на флору у женщин. Под микроскопом исследуют неокрашенные или окрашенные мазки, полученные из уретры, цервикального канала и вагины. При кандидозе в препарате определяется единичные почкующиеся клетки дрожжеподобных грибов, псевдомицелий, бластоконидии, псевдогифы, другие морфологические структуры.
В качестве вспомогательных методов при молочнице могут быть рекомендованы ПЦР-диагностика кандидоза, РИФ, ИФА (определение антител к кандидам). Методы отличаются высокой чувствительностью и специфичностью, но, как и посев, используются ограниченно из-за присутствия возбудителя в составе естественной вагинальной микрофлоры. Дифференциальная диагностика проводится с другими инфекционно-воспалительными заболеваниями влагалища — бактериальным вагинозом, генитальным герпесом, неспецифическим бактериальным и трихомонадным вульвовагинитом, хламидийным, гонококковым, бактериальным экзо- и эндоцервицитом. При необходимости пациентку консультируют инфекционист, дерматолог-венеролог, уролог.
Лечение молочницы у беременных
Основной задачей терапии кандидоза во время беременности является полная элиминация возбудителя с помощью высокоэффективных, хорошо переносимых, нетоксичных для плода и женщины препаратов. Предпочтительным является местное применение антимикотических средств в виде вагинальных свечей, при использовании которых более быстро устраняется симптоматика, отмечается минимальная системная абсорбция действующих веществ. Беременным с молочницей рекомендованы:
- Полиеновые антимикотики. Фунгицидные антибиотики вызывают гибель дрожжеподобных грибов благодаря образованию в мембранах кандид многочисленных каналов и разрушению микроорганизмов за счет бесконтрольной потери электролитов. Антибиотики из группы полиенов отличаются низкой резорбтивностью и практически не всасываются слизистыми, что особенно важно для беременных.
- Азолы (имидазолы, триазолы). Фунгистатический эффект азольных средств основан на подавлении синтеза эргостерина клеточной мембраны. Поскольку подобным образом стеролы синтезируются лишь у грибов, препараты практически не влияют на фермент, катализирующий производство холестерина у людей. Из-за возможного тератогенного эффекта системных азолов назначают местные формы.
- Комбинированные препараты. В составе таких средств содержится несколько имидазольных антимикотиков или кроме полиенов присутствуют другие антибиотики — аминогликозиды, полипептиды и др. Назначение комбинированных медикаментов оправдано при сочетании молочницы с бактериальным вагинозом и в терапевтически резистентных случаях с высоким риском развития осложнений.
Несмотря на высокую эффективность, при лечении кандидоза у беременных не используют эхинокандины, обладающие эмбриотоксическим эффектом, и аллиламины. Так называемые препараты разных групп применяют ограниченно с учетом возможных воздействий на плод. Активное амбулаторное лечение молочницы проводят на этапе дородовой подготовки для исключения интранатального инфицирования плода. Если у партнера пациентки с кандидозом обнаруживаются признаки кандидозного баланопостита, ему также назначают антимикотики. При отсутствии акушерских противопоказаний беременной показаны естественные роды.
Прогноз и профилактика
При своевременном назначении противомикотических средств и отсутствии тяжелых форм иммуносупрессии прогноз для женщины и ребенка благоприятный. Профилактика включает укрепление иммунитета, ношение удобного нательного белья из натуральных тканей, соблюдение правил личной гигиены с подмыванием интим-гелями, содержащими в составе молочную кислоту. Беременным, у которых до гестации отмечалось рецидивирующее течение молочницы, рекомендуется ранняя постановка на учет у акушера-гинеколога, достаточный отдых, исключение стрессовых нагрузок, коррекция диеты с увеличением в рационе количества кисломолочных продуктов, фруктов, овощей.
Литература
1. Вагинальный кандидоз и беременность/ Тютюнник В.Л. , Орджоникидзе Н.В.// Русский медицинский журнал. – 2001 — №19.
2. Урогенитальный кандидоз. Клинические рекомендации. – 2016.
3. Клинико-лабораторная характеристика генитального кандидоза у беременных женщин: Автореферат диссертации/ Гейро О.А. – 2006.
4. Клиническое течение и особенности местного иммунитета при вульвовагинальном кандидозе у беременных / Мальбахова Е.Т. – 2009.
Кандидоз при беременности
Несмотря на регулярные гигиенические процедуры и тщательный контроль состояния здоровья будущей матери, кандидоз при беременности встречается примерно у 50 % женщин. Чаще всего заболевание проявляется в последнем триместре, однако может возникнуть и раньше, особенно в форме рецидива, если пациентка ранее перенесла молочницу.
В клинике «Частная практика» работают высококвалифицированные и опытные врачи-гинекологи, которые подберут наиболее эффективные способы лечения молочницы и помогут избавиться от этой проблемы. Клиника оснащена собственной лабораторией и современным диагностическим оборудованием. Записаться на прием можно в любой день недели в удобное для вас время.
Почему возникает молочница при беременности: причины и симптомы
Возбудителями заболевания являются дрожжевые грибы Candida albicans. В норме они присутствуют в небольшом количестве на слизистой рта, в кишечнике и влагалище любой здоровой женщины. В процессе вынашивания ребенка в организме происходит ряд изменений, которые и могут спровоцировать появление молочницы при беременности. Это:
- изменение микрофлоры кишечника, в результате чего возникает дисбактериоз. В таких условиях грибы могут размножиться в кишечнике и оттуда попасть во влагалище;
- изменение гормонального фона, снижающее иммунитет. В подобном состоянии любое переохлаждение, переутомление и неправильно подобранный рацион питания с обилием простых углеводов могут стать толчком к развитию молочницы во время беременности;
- стресс, тревога и беспокойство, снижающие сопротивляемость организма к инфекциям.
К факторам, повышающим риск заболеть кандидозом, можно отнести ЗППП, сахарный диабет, значительный избыточный вес, патологии щитовидной железы, кишечника, почек и печени, прием антибиотиков и препаратов гормонального спектра. При таких отягчающих обстоятельствах молочница во втором триместре или даже раньше – частое явление, требующее лечения и дальнейшего наблюдения.
Ношение тесного, плотно облегающего нижнего белья из синтетических материалов и использование средств интимной гигиены, PH которых имеет выраженный кислотный уклон, могут еще больше осложнить течение уже имеющегося заболевания.
Симптоматика кандидоза, проявившегося во время беременности, типична:
- жжение и зуд в области влагалища и половых губ, усиливающиеся во время мочеиспускания и полового акта;
- белые выделения разной обильности специфической творогоподобной консистенции с неприятным запахом;
- покраснение и отек наружных половых органов;
- дискомфорт и боль при половом акте.
При появлении вышеописанных ощущений женщине стоит нанести внеплановый визит к своему гинекологу. А учитывая то, что у некоторых беременных болезнь проходит бессимптомно, не стоит пренебрегать и плановыми осмотрами.
Опасна ли молочница при беременности для женщины и плода
Существует мнение, что молочница в начале беременности – явление рядовое и неопасное, а значит, и лечить ее не нужно. Более того, ряд пациенток не усматривает угрозы и от кандидоза, проявившегося на поздних сроках. Чтобы аргументировать неверность такого подхода, перечислим возможные последствия нелеченого заболевания:
- риск развития эрозивных изменений в шейке матки;
- высокая вероятность самопроизвольных разрывов влагалища из-за снижения эластичности его стенок;
- медленное заживление операционных швов, воспаления и нагноения;
- инфицирование плода – слизистой рта (стоматит), внутренних органов;
- преждевременный отход вод, внутриутробная гипоксия плода и низкий вес при рождении.
Кроме того, неприятные ощущения, которые вызывает кандидоз, влияют на сон, настроение и общее самочувствие будущей мамы, а ведь беременность должна быть позитивной.
Почему не проходит молочница при беременности: особенности диагностики и лечения
Информативной методикой определения наличия грибковой инфекции является традиционный мазок или бактериоскопия. Достоверные результаты дает и посев. Если возникает подозрение на скрытые инфекции, то необходим дифференциальный диагноз молочницы методом ПЦР и ИФА. Все эти анализы можно сдать в клинике «Частная практика» и гарантированно получить высокоточное заключение.
Если диагностируется молочница на ранних сроках беременности, она может быть следствием длительного приема гормональных контрацептивов перед оплодотворением. В этом случае вылечить заболевание быстро не получится – придется восстанавливать гормональный фон, а в период вынашивания ребенка сделать это непросто.
Специалисты нашей клиники часто наблюдают и другие причины, следствием которых может быть молочница при беременности, плохо поддающаяся лечению:
- наличие сопутствующих инфекций;
- специфическая реакция слизистой на грибки;
- несбалансированное питание;
- несвоевременное обращение к врачу, лечение народными средствами (например, спринцевания содовым раствором или отварами трав), которое при обследовании не позволяет увидеть реальную картину заболевания;
- низкий иммунитет.
Во всех этих случаях лечение нашими гинекологами подбирается индивидуально и является комплексным, направленным на устранение других инфекций, повышение иммунитета, составление специальной диеты.
Стандартная же схема лечения неосложненного кандидоза включает в себя низкотоксичные системные препараты (пимафуцин, нистатин), средства местного действия (мази, свечи, влагалищные таблетки), а также антисептические и противовоспалительные средства.
Существует ряд медикаментов, негативно влияющих на развитие плода, которые использовать во время беременности нельзя. Поэтому заниматься самолечением опасно. А вот обратиться к врачам нашей клиники, которые точно знают, как лечить молочницу беременных, стоит обязательно.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники «Частная Практика»
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/gestational-thrush
Источник https://www.academy-health.ru/stati/kandidoz-pri-beremennosti/
Источник
