Болезнь Осгуда — Шляттера — симптомы и лечение
Что такое болезнь Осгуда — Шляттера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коршуновой Светланы Михайловны, детского ортопеда со стажем в 5 лет.
Над статьей доктора Коршуновой Светланы Михайловны работали литературный редактор Елизавета Цыганок , научный редактор Матвей Шильцин и шеф-редактор Маргарита Тихонова

Детский ортопед Cтаж — 5 лет
Медицинский центр «Династия» на Ленина
Детская поликлиника №64 Фрунзенского района
«Европейский Медицинский Центр»
Дата публикации 27 июля 2022 Обновлено 28 июля 2022
Определение болезни. Причины заболевания
Болезнь Осгуда — Шляттера (Osgood — Schlatter disease) — это воспаление тканей в верхней части большой берцовой кости, которое развивается у детей и подростков [1] [3] [6] .
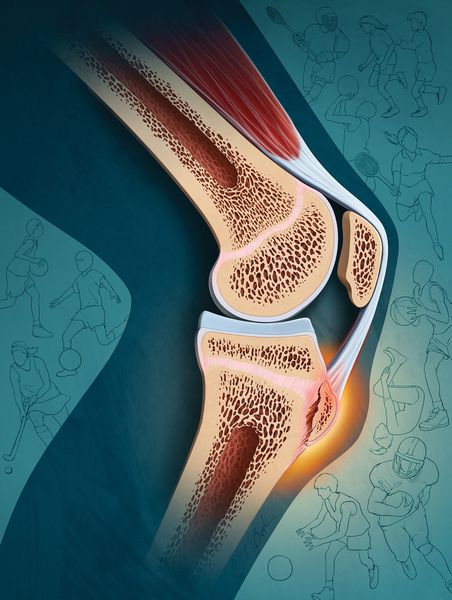
Болезнь Осгуда — Шляттера поражает сухожилие надколенника в том месте, где оно крепится к бугристости большеберцовой кости. Довольно часто встречается у подростков, особенно у юных спортсменов [3] [14] . Основной симптом — боль под коленом, которая длится от нескольких недель до месяцев [16] .
Распространённость болезни Осгуда — Шляттера
Обычно развивается у детей в период активного развития костной ткани, т. е. при всплеске роста: у мальчиков в 10–15 лет, у девочек в 8–12 лет [2] [12] . Болезнь встречается у 20 % молодых спортсменов и у 5 % подростков, которые не занимаются спортом. При этом мальчики болеют чаще.
В 25 % случаев оба колена вовлечены в патологический процесс, хотя болезнь обычно асимметричная [10] .
Причины развития болезни Осгуда — Шляттера
Среди основных причин болезни выделяют:
- интенсивные занятия спортом, связанные с частым сгибанием колена — баскетболом, волейболом, спринтерским бегом, гимнастикой, футболом [1][2][3][6][8][9][12] ;
- частые сгибания в коленном суставе — ходьба, бег, приседания, салочки, прыжки на скакалках, лазание по деревьям и турникетам;
- врождённые аномалии надколенника и его связки — высокое прикрепление связки надколенника или её прикрепление к широкой области большеберцовой кости, высокое стояние надколенника [10][12][17] ;
- болезнь Шинца в анамнезе;
- наследственная предрасположенность к высокому стоянию надколенника и гипермобильному синдрому (повышенной подвижности суставов).
Повреждение связок коленного сустава, вывих, перелом голени и надколенника или хронические микротравмы колена не могут вызвать болезнь Шляттера, так как она развивается из-за частых нагрузок.
Основные факторы риска:
- возраст 9–14 лет;
- мужской пол;
- чрезмерные физические нагрузки;
- резкий скачок роста [10][12][13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Осгуда — Шляттера
Среди основных симптомов выделяют:
- тупую боль чуть ниже колена, особенно при прыжках и подъёме по лестнице;
- болезненность в области большеберцовой кости при ходьбе, беге и прыжках;
- хромоту при ходьбе;
- боль при стоянии на коленях;
- жар в коленном суставе;
- болезненность при прощупывании бугристости большеберцовой кости;
- отёк под надколенником и в области большеберцовой кости [2][10][11] .
Сначала боль слабая и появляется только при интенсивных нагрузках, но со временем она нарастает и иногда беспокоит пациента даже в спокойном состоянии. Впоследствии к боли присоединяется отёк, который мешает вести привычный образ жизни. Обычно пациенты обращаются к врачу, когда боль становится интенсивной (5 баллов по 10-бальной шкале боли).
Как правило, болезнь не ограничивает движения в колене, но при сгибании возникает боль в месте прикрепления связки надколенника. Если мышца бедра напряжена и укорочена, коленный сустав может сгибаться не полностью, при этом в передней поверхности бедра возникают болезненные ощущения.
Симптомы усиливаются при занятиях спортом, включающих прыжки, и/или при давлении на колени [2] .
Боль возрастает при ходьбе, сгибании и разгибании ног или подъёме по лестнице, но может стихать в покое [10] . При этом болезнь проходит сама после 16 лет, когда закрываются ростковые зоны [12] .
Патогенез болезни Осгуда — Шляттера
Бугристость большеберцовой кости представляет собой перевернутый треугольник, к которой крепится связка надколенника — продолжение сухожилия прямой мышцы бедра (части четырёхглавой мышцы) [8] [9] .
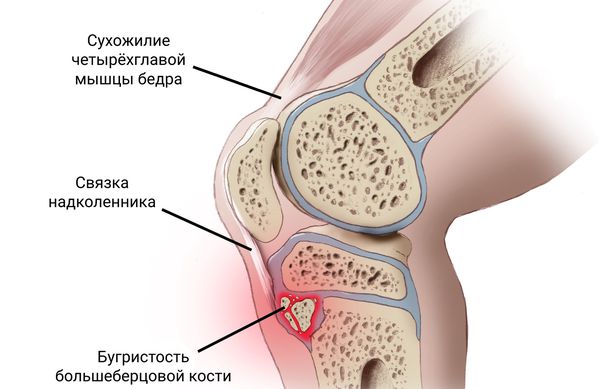
Нормальное развитие бугристости большеберцовой кости происходит в следующей последовательности:
- до 11 лет большеберцовый бугорок полностью хрящевой;
- с 11 до 14 лет формируются ядра окостенения (апофизарные формы);
- с 14 до 18 лет апофиз срастается с верхним концом кости (эпифизом);
- после 18 лет эпифиз кости и апофиз бугорка срастаются с остальной верхней частью большеберцовой кости [13] .
Когда сгибается коленный сустав, прямая мышца бедра напрягается и укорачивается, а связка надколенника тянет ткань, окружающую кость (надкостницу), в месте своего прикрепления — бугристости большеберцовой кости, после чего у подростка появляется отёк и тупая боль под коленным суставом, которая усиливается при активности.
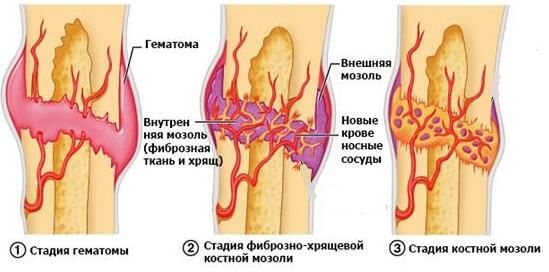
Из-за постоянных микротравм обрывается много капилляров, но кровоснабжение в большеберцовой кости не нарушается. Это приводит к кровоизлиянию, и у пациентов появляются синяки диаметром 1–3 см. Если не прекратить тренировки, начинается отрыв надкостницы вместе с костным фрагментом (апофизом). На месте отрыва формируется костная мозоль и бугристость становится заметной [10] [12] .
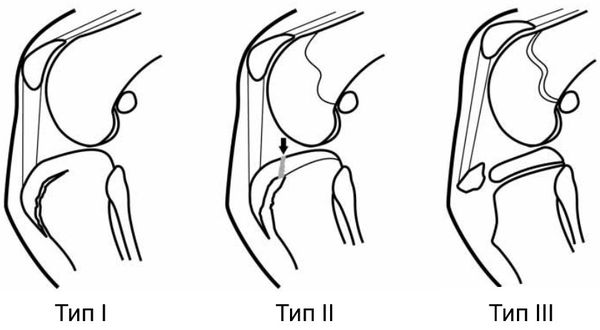
Классификация и стадии развития болезни Осгуда — Шляттера
При болезни Осгуда — Шляттера выделяют 3 типа отрывного перелома:
- Тип I — фрагмент смещён незначительно. Пациента беспокоит умеренная боль (3–4 балла по 10-бальной шкале боли) во время спортивных занятий. Операция не требуется, достаточно консервативного лечения: не сгибать колено и принимать обезболивающие препараты (НПВС) при болях, уменьшить физические нагрузки, скорректировать питание и увеличить потребление витамина D.
- Тип II — небольшой отрыв в области бугристости большеберцовой кости. Пациент жалуется на умеренную боль (5–6 баллов) во время спортивных занятий и подвижных игр, боль сохраняется и после нагрузки. Если НПВС не приносят облегчения, может потребоваться операция.
- Тип III — отрыв апофиза большеберцовой кости. В этом случае консервативное лечение не помогает, поэтому требуется операция [16] . Пациента беспокоит умеренная боль (5–6 баллов) при небольшой нагрузке, например 15-минутной прогулке или подвижных играх. Пациент может опираться на ногу, но боль не проходит даже после приёма обезболивающих. Травмы или обширной гематомы в месте прикрепления связки надколенника нет.
Для болезни характерны 3 стадии тяжести:
- острая стадия — края собственной связки надколенника становятся нечёткими из-за отёка мягких тканей, через 3–4 месяца бугристость меняет форму, а её омертвевшие участки начинают рассасываться;
- подострая стадия — отёк мягких тканей рассасывается, но изменения бугристости остаются;
- хроническая стадия — фрагмент кости может срастись с нормальной частью бугристости [13] .
Осложнения болезни Осгуда — Шляттера
При частых сгибаниях коленного сустава в месте бугристисти большеберцовой кости может появиться твёрдый на ощупь бугорок. Кроме выпячивания пациента ничего не беспокоит.
![Бугорок под коленом [18]](https://probolezny.ru/media/bolezny/bolezn-shlyattera/bugorok-pod-kolenom-18_s.jpeg)
Болезнь Шляттера приводит к перестройке бугристости, нестабильности коленного сустава и напряжению мягких тканей ног, из-за чего у людей возникает боль под коленным суставом уже во взрослом возрасте.
Если вовремя не начать лечение острой стадии, часть кости может оторваться. Отрывной перелом сопровождается резкой болью в коленном суставе, отёком и гематомой [10] [13] [15] .
Диагностика болезни Осгуда — Шляттера
Диагностика в первую очередь основывается на клинической картине, внешнем осмотре и рентгене в двух проекциях, после чего врач назначает дополнительные методы диагностики.
Сбор анамнеза и осмотр
Врач может заподозрить болезнь Шляттера, если пациент жалуется на боль в коленном суставе при ходьбе и занятиях спортом. При этом доктор уточняет:
- возраст пациента;
- когда появилась боль;
- принимает ли пациент обезболивающие;
- как часто и каким спортом занимается;
- были ли травмы за последний год.
При осмотре врач обращает внимание на отёк и болезненность в области бугристости большеберцовой кости. У пациента также появляется боль в коленном суставе, когда он разгибает колено с сопротивлением и напряжением четырёхглавой мышцы или приседает с полностью согнутым коленом.
Поднятие прямой ноги обычно безболезненно. Если боль появляется в сухожилии надколенника, а не в костном выступе, это признак тендинопатии надколенника (колене прыгуна).
Тест Эли проводят лёжа на животе. В этом положении при сгибании колена также сгибается тазобедренный сустав. У здорового человека такое движение не вызывает неудобств, но у пациента с болезнью Шляттера появляется болезненность в мышцах передней поверхности бедра.
При осмотре врач также обращает внимание на укорочение подколенных сухожилий и напряжение четырёхглавой мышцы бедра, оценивает диапазон движения бедра, чтобы убедиться, что боль в колене не связана с другой патологией (например, с соскальзыванием эпифиза головки бедренной кости, болезни Легга — Кальве — Пертеса) [10] .
Инструментальная диагностика
Основным методом инструментальной диагностики является рентген коленных суставов в двух проекциях, который позволяет увидеть структурные изменения бугристости [4] .
Фрагментацию с отрывом костного фрагмента лучше всего видно на боковой рентгенограмме [10] .
![Отрыв фрагмента кости [17]](https://probolezny.ru/media/bolezny/bolezn-shlyattera/otryv-fragmenta-kosti-17_s.jpeg)
К дополнительным методам диагностики относятся:
- УЗИ коленного сустава — даёт полную информацию о состоянии связки надколенника, поражении бугристости и окружающих мягких тканей. УЗИ также подходит для периодического наблюдения за течением болезни [3] . Иногда ультразвуковое исследование делают до рентгена, но УЗИ менее информативно.
- МСКТ (мультиспиральная компьютерная томография) — послойный рентген костных структур. Описывает состояние бугристости. На снимках врач смотрит костное состояние надколенника и верхнего отдела большеберцовой кости. Есть возможность сделать 3D-снимок кости [16] . МСКТ проводят при подозрении на фрагментацию бугристости или отрыв части кости.
- МРТ (магнитно-резонансная томография) — единственный метод диагностики состояния мягкотканных структур коленного сустава: мышц, сухожилий и связок. Врач оценивает состояние бугристости, отёк связки надколенника, повреждение менисков, отсутствие или наличие свободной жидкости в полости коленного сустава. МРТ назначают при отёке коленного сустава и боли в спокойном состоянии [16] . Этот способ позволяет исключить внутренние повреждения коленного сустава (повреждение крестообразных связок, менисков, коллатеральных связок коленного сустава, изменения тела Гоффа).
Дифференциальная диагнстика
Болезнь Шляттера дифференцируют:
- с опухолями костей — боль появляется ночью и редко возникает в области бугристости большеберцовой кости, она также не связана с нагрузками;
- тендинитом надколенника — характеризуется ноющей болью в области надколенника, обычно беспокоит вечером;
- остеомиелитом большеберцовой кости — повышается температура, ночью появляется боль, не связанная с нагрузкой;
- болезнью Пертеса — болит вся нога, но рентгенограмма не показывает никаких отклонений, на рентгене таза видны изменения головок бедренных костей;
- повреждением синовиальной складки — коленный сустав отекает и не сгибается полностью, появляется ноющая боль, которая не зависит от нагрузки;
- инфекционным апофизитом — повышается температура, коленный сустав краснеет и болит весь день даже без нагрузок [11][12][16] .
Лечение болезни Осгуда — Шляттера
Болезнь Осгуда — Шляттера проходит сама по мере созревания скелета [4] [11] . Чтобы облегчить боль, назначают консервативное лечение, которое помогает примерно 90 % пациентов [2] . В других случаях проводят операцию.
Консервативное лечение
- исключить физические нагрузки;
- делать специальные упражнения на растяжение мышц передней поверхности бедра;
- использовать противовоспалительные средства (НПВС) или накладывать лёд на 5–7 минут при отёке и сильной боли (пакет со льдом нужно обернуть в полотенце и приложить к болезненному участку) [2][4][6][12] ;
- пройти ударно-волновую терапию при стойкой боли и отсутствии на рентгене фрагментации кости [7] ;
- не садиться на корточки и не стоять на коленях, пока не пройдут симптомы болезни;
- продолжать занятия спортом при условии, что боль терпима и проходит в течение суток после тренировки [12] .
Если все вышеперечисленные методы борьбы с болью не помогают, назначают операцию [2] [4] [5] [10] .
Хирургическое лечение
Хирургические процедуры включают открытую и артроскопическую технику [4] .
Преимущества артроскопии над открытой операцией:
- минимальный риск повреждения сухожилия надколенника;
- более быстрое восстановление;
- отсутствие рубца на бугристости, который будет болеть при давлении на колено;
- нет шрамов [12] .
При артроскопии врач прокалывает кожу на разогнутом коленном суставе и убирает костные фрагменты от мягких тканей.
В период реабилитации пациенту рекомендуют пройти физиопроцедуры и заняться лечебной физкультурой, после чего он сможет вернуться к полноценному тренировочному режиму [5] .
Открытую операцию проводят при других повреждениях коленного сустава или в случае гнойных осложнений после артроскопии.
Прогноз. Профилактика
Болезнь проходит самостоятельно, когда заканчивается период активного роста, т. е. в 14–18 лет [10] [12] . В целом прогноз при синдроме Осгуда — Шляттера благоприятный, за исключением некоторого дискомфорта при стоянии на коленях на твёрдой поверхности, хотя у многих он есть и без болезни Шляттера [2] [10] [14] .
Примерно у 10 % пациентов симптомы сохраняются во взрослом возрасте. Такое случается, когда человек не обращается за медицинской помощью или плохо соблюдает рекомендуемое лечение [12] .
Профилактика болезни Осгуда — Шляттера
Чтобы предотвратить развитие патологии, нужно растягивать четырёхглавую мышцу бедра, так как растяжка помогает уменьшить сокращение мышц. Во время занятия может появиться болезненность по передней поверхности бедра, но со временем она проходит.
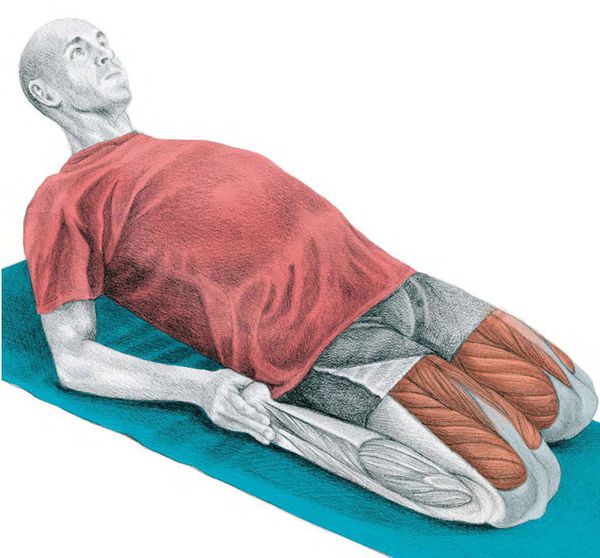
Растяжение с помощью валика также используют на первых этапах лечения, чтобы мягко расслабить четырёхглавую мышцу бедра.
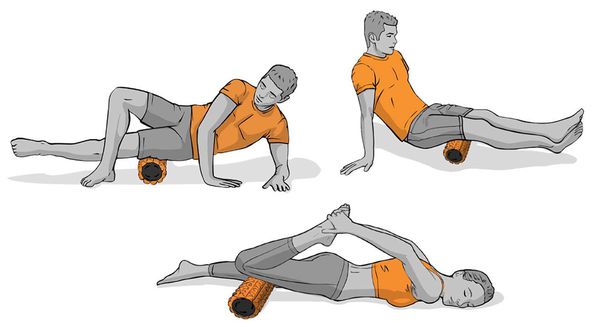
Подъём прямых ног помогает укрепить квадрицепсы, не сгибая колени. Колено нужно держать прямо, ноги поднимать и опускать медленно, повторять подъём нужно в течение 3–5 секунд [16] .
Список литературы
- Osgood R. B. Lesions of the tibial tubercle occurring during adolescence 1903 // Clin Orthop Relat Res. — 1993. — Р. 4–9.ссылка
- Gholve P. A., Scher D. M., Khakharia S., Widmann R. F., Green D. W. Osgood Schlatter syndrome // Curr Opin Pediatr. — 2007. — № 1. — Р. 44–50.ссылка
- Bergami G., Barbuti D., Pezzoli F. Ultrasonographic findings in Osgood — Schlatter disease // Radiol Med. — 1994. — № 4. — Р. 368–372.ссылка
- Circi Е., Atalay Y., Beyzadeoglu Т. Treatment of Osgood-Schlatter disease: review of the literature // Musculoskelet Surg. — 2017. — № 3. — Р. 195–200.ссылка
- DeBerardino Т. М., Branstetter J. G., Owens B. D. Arthroscopic treatment of unresolved Osgood — Schlatter lesions // Arthroscopy. — 2007. — № 10.ссылка
- Shamov А. Osgood — Sclatter disease // Klin Med (Mosk). — 2016. — № 2. — Р. 144–148.ссылка
- Lohrer Н., Nauck Т., Schöll J., Zwerver J., Malliaropoulos N. Extracorporeal shock wave therapy for patients suffering from recalcitrant Osgood — Schlatter disease // Sportverletz Sportschaden. — 2012. — № 4. — Р. 218–222.ссылка
- Дрейк Р. Л., Фогль А. У., Митчелл А. У. М. Анатомия для студентов. — 3-е издание. — М.: МИА, 2020. — С. 588.
- Andrew J. K., Charles G. Osgood — Schlatter disease (tibial tuberosity avulsion) // UptoDate. — 2021.
- Osgood-Schlatter disease // Whonamedit. [Электронный ресурс]. Дата обращения: 25.07.2022.
- Smith J. M., Varacallo M. Osgood Schlatter Disease // StatPearls. — 2022.ссылка
- Circi E., Atalay Y., Beyzadeoglu T. Treatment of Osgood — Schlatter disease: review of the literature // Musculoskelet Surg. — 2017. — № 3. — Р. 195–200. ссылка
- Vaishya R., Azizi А. Т., Agarwal А. К., Vijay V. Apophysitis of the Tibial Tuberosity (Osgood — Schlatter Disease): A Review // Cureus. — 2016. — № 9.ссылка
- Cassas K. J., Cassettari-Wayhs А. Childhood and adolescent sports-related overuse injuries // Am Fam Physician. — 2006. — № 6. — Р. 1014–1022.ссылка
- Kabiri L., Tapley Н., Tapley S. Evaluation and conservative treatment for Osgood — Schlatter disease: A critical review of the literature // International Journal of Therapy and Rehabilitation. — 2014. — № 2. — P. 91–96.
- Gaillard F., Knipe H. Osgood — Schlatter disease // Radiopaedia. — 2008.
- Patel, M. Osgood-Schlatter disease // Radiopaedia. — 2010.
- Gaulrapp Н., Nührenbörger С. The Osgood — Schlatter disease: a large clinical series with evaluation of risk factors, natural course, and outcomes // Int Orthop. — 2022. — № 2. — Р. 197–204.ссылка
Болезнь Осгуда-Шляттера
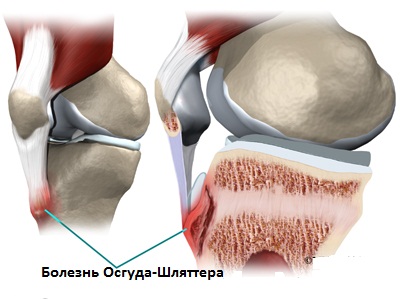
Болезнь Осгуда-Шляттера может проявляться болезненной шишкой в области ниже коленной чашечки в детском и подростковом возрасте, когда начинается период полового созревания. Болезнь Осгуда-Шлаттера возникает чаще всего у детей, которые занимаются спортом особенно такими видами как бег, прыжки или видами спорта, требующими быстрых изменений траекторий движения как, например футбол, баскетбол, фигурное катание и гимнастика.
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
- Боль, отек, и болезненность в области бугристости большеберцовой кости, чуть ниже коленной чашечки
- боли в коленях, которые усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице — и уменьшаются в покое
- напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы)
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
В каждой трубчатой кости ребенка (в руке или ноге) есть зоны роста, на конце костей состоящие их хряща. Хрящевая ткань не такая прочная, как костная и поэтому больше подвержена повреждению и избыточные нагрузки на зоны роста может привести к отеканию и болезненности этой зоны. Во время физической активности, где много бега, прыжков и наклонов (футбол, баскетбол, волейбол и балет) мышцы бедра у ребенка растягивают сухожилие — четырехглавой мышцы, соединяющей коленную чашечку к большеберцовой кости.
Такие повторяющиеся нагрузки могут приводить к небольшим надрывам сухожилия от большеберцовой кости, что в результате приводит к появлению отека и болям, характерным для болезни Осгуд-Шлаттера болезни. В некоторых случаях организм ребенка пытается закрыть этот дефект ростом костной ткани, что приводит к образованию костной шишки.
Факторы риска
Основными факторами риска развития болезни Осгуда-Шляттера является возраст, пол и участие в спортивных состязаниях.
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Пол
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
- Футбол
- Баскетбол
- Волейбол
- Гимнастика
- Фигурное катание
- Балет
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
- Подробное описание симптомов у ребенка
- Связь симптомов с физическими нагрузками
- Информация о наличии медицинских проблем в прошлом (особенно перенесенные травмы)
- Информация о медицинских проблемах в семье
- Все лекарственные препараты и пищевые добавки, которые принимает ребенок.
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
- Предоставить разгрузку суставу и ограничить виды деятельности, усиливающие симптоматику (например, стояние на коленях прыжки бег).
- Прикладывание холода в область повреждения.
- Использование надколенника при занятиях спортом.
- Замена видов спорта связанных с прыжками и бегом на такие виды как езда на велосипеде или плавание на период, необходимый для стихания симптоматики.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник https://probolezny.ru/bolezn-shlyattera/
Источник https://www.dikul.net/wiki/bolezn-osguda-shljattera/
Источник