Лактационный мастит и лактостаз
Мастит — воспаление паренхимы и интерстициальной ткани молочной железы.
Лактостаз – дисфункциональное состояние лактирующей молочной железы, в основе которого лежит несоответствие процессов молокообразования и молокоотдачи.
Название протокола: Лактационный мастит и лактостаз
Код(ы) МКБ-10:
| О91 | – | лактационный мастит |
| О92.7 | – | лактостаз, полигалактия и др. |
Дата разработки/пересмотра протокола: 2018 год.
Сокращения, используемые в протоколе:
| МЖ | – | молочная железа |
| МК | – | международная классификация |
| УД– | – | уровень доказательности |
| УЗИ | – | ультразвуковое исследование |
Пользователи протокола: врачи общей практики, акушер-гинекологи, хирурги.
Категория пациентов: родильницы.
Шкала уровня доказательности:
| Классификация силы рекомендаций | |
| Уровень доказательности | Описание |
| I | Доказательства, полученные по крайней мере из одного качественного рандомизированного контролируемого испытания. |
| II-1 | Доказательства, полученные, из хорошо спланированного контролируемого исследования без рандомизации. |
| II-2 | Доказательства, полученные, из хорошо спланированного когортного исследования или исследования типа «случай – контроль», одно- или многоцентрового. |
| III | Доказательства, полученные из нескольких серий случаев с наличием вмешательства и без вмешательства. |
| Степень рекомендаций | |
| Класс А | требует по крайней мере одного мета-анализа, систематического обзора или РКИ, или доказательства расценены как хорошие и непосредственно применимые для целевой популяции. |
| Класс В | требует доказательств, полученных из хорошо проведенных клинических испытаний, непосредственно применимых для целевой популяции и демонстрирует полную согласованность результатов; или доказательства экстраполированы из мета-анализа, систематического обзора и РКИ. |
| Класс С | требует доказательств, полученных из отчетов экспертных комиссий, или мнений и/или клинического опыта авторитетных лиц, указывает на недостаток клинических исследований хорошего качества. |
| Класс D | экспертное мнение без критической оценки, или основанное на клиническом опыте или лабораторных исследованиях. |
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [1,2,19]
По стадиям развития:
- серозный (неинфекционный-МК);
- инфильтративный (инфекционный-МК);
- гнойный (абсцесс-МК).
I. По функциональному состоянию МЖ:
1. Лактационный.
2. Нелактационный.
II. По причине заболевания:
1. Неспецифический.
2. Специфический.
III. По течению воспалительного процесса:
1. Острый.
2. Хронический.
IV. По распространенности процесса:
1. Ограниченный.
2. Диффузный.
V. По характеру воспаления:
1. Серозный.
2. Инфильтративный.
3. Гнойный:
а) абсцедирующий
б) инфильтративно-абсцедирующий
в) флегмонозный
г) гнойно-некротический.
4. Гангренозный.
VI. По локализации и глубине поражения:
1. Поверхностный:
а) подкожный
б) субареолярный.
2. Глубокий:
а) интрамаммарный
б) ретромаммарный.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Предрасполагающие факторы (УД II-2) [18,19]:
- поврежденный сосок, особенно если он колонизирован Staphylococcus aureus;
- нечастые кормления или частота графика кормления или продолжительность кормления;
- пропущенные кормления;
- плохое прикладывание или слабое, вялое сосание, приводящее к неэффективному отхождению молока;
- болезнь матери или ребенка;
- недостаточное потребление молока младенцем;
- быстрое отлучение от груди;
- давление на грудь (например, плотный бюстгальтер, автомобильный ремень безопасности);
- белое пятно на соске или заблокированное отверстие, или канал соска: молочный пузырь или «пузырь» (локализованная воспалительная реакция) [13];
- материнский стресс и усталость.
Критерии диагноза мастит [1,2,8,19]:
- повышение температуры тела до 38,5. °С или выше;
- болезненность в молочной железе;
- локальная припухлость в молочной железе;
- затруднение сцеживания молока;
- озноб, гриппоподобное состояние;
- общее недомогание.
- повышение температуры тела до 38,0. ° С и выше;
- контактная термография МЖ (выявляет повышение локальной температуры в МЖ).
Клинический анализ крови, характерные изменения показателей периферической крови:
- лейкоцитоз до 10–12 тыс. и выше с палочкоядерным сдвигом;
- ускорение СОЭ до 20–30 мм/ч и выше;
- моноцитоз;
- эозинофилия.
(УД II-2) [19] грудного молока и тестирование на чувствительность флоры к антибиотикам должны быть предприняты, если:
- нет реакции на введение антибиотиков в течение 2 дней;
- имеется рецидив мастита;
- подтвержден госпитально-приобретенный мастит;
- у пациента аллергия на обычные терапевтические антибиотики или тяжелые, необычные случаи;
- если картина мастита не улучшается через 48 часов после начала лечения препаратами первой линии.
Показания для консультации специалистов:
- консультация клинического фармаколога – при неэффективности проводимой антибиотикотерапии;
- консультация хирурга – при гнойно-деструктивных формах мастита.
Диагностический алгоритм

Схема-1
Дифференциальный диагноз
Дифференциальный диагноз
Таблица – 1. Дифференциальная диагностика лактостаза и мастита
| Лактостаз | Мастит |
| Общее состояние кормящей при остром застое молока ухудшается незначительно. Отсутствуют два основных признака воспалительного процесса: гиперемия и гипертермия. | Заболевание начинается остро, с озноба, повышения температуры, потливости, слабости, ощущения разбитости, резких болей в железе. Переход начальной формы мастита в гнойную характеризуется усилением общих и местных симптомов воспаления, при этом выражены признаки гнойной интоксикации. Инфильтрат в железе увеличивается, гиперемия кожи нарастает, в одном из участков железы появляется флюктуация. |
| Температура тела, клинические анализы крови чаще остаются нормальными, при исследовании секрета МЖ изменений не определяется. | Температура тела повышена до 38 и выше. В крови наблюдается лейкоцитоз до 10–12 тыс., СОЭ ускорена до 20–30 мм/ч. |
| Опухолевидное образование соответствует контурам долек МЖ, уплотнение в МЖ подвижное, с четкими границами, бугристой поверхностью, безболезненное. При надавливании на это образование молоко выделяется свободно, сцеживание его безболезненно. Уплотнение определяется на фоне болезненности и напряженности всей железы. После сцеживания женщина ощущает облегчение. | Грудь увеличивается в размере, пальпация ее становится болезненной, инфильтрат определяется нечетко. Сцеживание молока болезненно и не приносит облегчения. |
| Острое начало на 3-4-е сутки после родов у некормящих и не сцеживающих молоко женщин | Острое начало на 5-8-е сутки после родов на фоне выраженного лактостаза или на 2-4-й неделе у кормящих женщин |
| Боль, чувство тяжести, диффузное уплотнение, гиперемия и гипертермия обеих молочных желез | Боль, уплотнение, гиперемия и гипертермия в одной молочной железе |
| Затрудненное и резко болезненное сцеживание обеих молочных желез | Затрудненное и болезненное сцеживание одной молочной железы |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Клиндамицин (Clindamycin) |
| Цефазолин (Cefazolin) |
| Цефалексин (Cefalexin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
При лактостазе, а также при серозной (неинфекционной) или инфильтративной (инфекционной-МК) формах мастита, если системные признаки заболевания ограничены лихорадкой и умеренным недомоганием, то лечение может проводиться в амбулаторных условиях.
- при лактостазе рекомендуется провести мероприятия, направленные на устранение его причины;
- выяснить режим кормления, провести консультирование кормящей для обеспечения кормления по требованию, только грудного вскармливания без дополнительного применения смесей, сосок, бутылочек и т.д.;
- проконтролировать правильность прикладывания новорожденного к груди;
- при явном избытке молока в первые дни становления лактации можно перед кормлением новорожденного излишки молока сцедить.
- лечение трещин сосков.
- продолжение грудного вскармливания.
- своевременная регулярная эвакуация молока.
- элиминация возбудителя, начиная с инфильтративных форм мастита (инфекционный мастит — МК) — антибактериальная терапия. Задержка лечения увеличивает частоту формирования абсцесса.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовоспалительные препараты | Ибупрофен | Перорально, 200 мг-3-4 раз в сутки | УД III [1,7,9,15]. |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения).
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| цефалоспорины первого поколения: | цефазолин |
Хирургическое вмешательство. В амбулаторных условиях не проводится.
Дальнейшее ведение. На начальных стадиях мастита показана комплексная консервативная терапия, в деструктивную фазу процесса — хирургическая операция с последующим лечением гнойной раны (в стационаре).
- регресс клинических симптомов
- нормализация температуры тела
- исчезновение опухолевидного уплотнения в молочных железах
- незатрудненное (безболезненное) сцеживание молочных желез
- улучшение лабораторных показателей (снижение лейкоцитоза, показателя СОЭ, уменьшение палочкоядерного сдвига влево)
- продолжение грудного вскармливания
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение
- лечебно-охранительный. С обезболивающей целью рекомендуется применять теплые компрессы на молочные железы до кормления и холодные – после;
- обильное питье и хороший отдых между кормлениями ребенка [1,7,9,14]; Пациентку необходимо оградить от отрицательных эмоций и болевых ощущений.
- обеспечить частое и эффективное отхождение молока, так как часто исходным фактором при мастите является застой молочной железы (УД III) [17];
- матерей следует поощрять чаще кормить грудью, начиная с пораженной груди;
- если боль препятствует прикладыванию к груди, то кормление может начаться со здоровой груди, переключаясь на больную грудь, как только будет достигнуто снижение объема молока;
- поза младенца при вскармливании: подбородок или нос должен быть направлен в сторону застоя;
- во время кормления, для облегчения удаления молока может применяться массажирование молочной железы с использованием пищевого масла или нетоксичной смазки на пальцах. Массаж, который проводится матерью или помощником, должен иметь направление от заблокированной области к соску;
- после кормления молоко можно сцедить вручную или молокоотсосом.
Медикаментозное лечение
Анальгезия должна быть рекомендована. Ибупрофен более эффективен в снижении воспалительных симптомов, чем простой анальгетик, такой как парацетамол/ацетаминофен. Ибупрофен совместим с грудным вскармливанием, так как в дозах до 1,6 г не обнаруживается в грудном молоке (УД III) [1,7,9,15].
Ибупрофен не был обнаружен в грудном молоке после доз до 1,6 г., совместимым с грудным вскармливанием (УД III) [1,7,9,15].
NB! У большинства родильниц можно избежать применения антибиотиков с появления первых клинических симптомов заболевания, так как более эффективным предупреждением развития гнойной формы лактационного мастита, является активное опорожнение молочных желез в течение 24 ч без антибактериальных средств. При неострых симптомах мастита продолжительностью менее 24 часов, достаточно консервативного ведения (эффективного оттока молока и вспомогательных мер) [6].
- симптомы не улучшаются в течение 24 часов (сохраняется гипертермия тела и имеется болезненное уплотнение в молочной железе через 24 ч от начала активной тактики)
- острая боль в молочной железе [19].
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Нестероидные противовоспалительные препараты | Ибупрофен | Перорально, 200 мг-3-4 раз в сутки | УД III [4,8,20] |
| цефалоспорины первого поколения: | цефазолин |
Перечень дополнительных лекарственных средств (менее 100% вероятности применения).
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Гликопептиды | Трициклический гликопептид (ванкомицин) применяется при метициллинорезистентном стафилококке (кормление грудью прекращается, согласно официальной инструкции к препарату). | Рекомендуется 10-14 дневный курс антибиотиков | УД III [6,10,12,16] |
NB! При лечении мастита грудное вскармливание рекомендуется продолжать, так как оно является доказано безопасным для здоровья новорожденного, даже при развитии гнойной формы заболевания [1,19].
- вскрытие и опорожнение абсцессов молочной железы;
- санация и дренирование полости абсцесса.
- передача информации о пациенте в поликлинику по месту жительства для динамического наблюдения и проведения реабилитационных мероприятий в амбулаторно-поликлинических условиях;
ВОЗ рекомендует:
- матерям начинать грудное вскармливание в течение первого часа после родов;
- проводить исключительное грудное вскармливание детей в течение первых шести месяцев жизни для обеспечения их оптимального роста, развития и здоровья. Затем для удовлетворения изменяющихся потребностей детей в питании следует вводить надлежащий по составу питательных веществ и безопасный прикорм в дополнение к продолжающемуся грудному вскармливанию;
- продолжать грудное вскармливание до двухлетнего возраста и позже.
Факт 3: Грудное вскармливание обеспечивает также преимущества для матерей
Исключительное грудное вскармливание связано с естественным (но не гарантированным) методом регулирования рождаемости (98-процентная защита в первые шесть месяцев после родов). Оно снижает риски развития рака молочной железы и яичников позднее в жизни, диабета типа 2 и послеродовой депрессии.
Факт 5: Детские смеси не содержат антител, обнаруживаемых в грудном молоке
Детские смеси не содержат антител, обнаруживаемых в грудном молоке. Долговременные преимущества грудного вскармливания для матерей и детей нельзя воспроизвести с помощью детских смесей. В случае ненадлежащего приготовления детской смеси существуют риски, связанные с использованием небезопасной воды и нестерильных принадлежностей или с потенциальным присутствием бактерий в сухой смеси. Чрезмерное разбавление смеси в целях «растягивания» запасов может приводить к недостаточности питания. Запасы грудного молока поддерживаются благодаря частому грудному вскармливанию, поэтому в случае, когда использовавшаяся детская смесь становится недоступной, возврат к грудному вскармливанию может оказаться невозможным из-за уменьшенной выработки грудного молока.
Факт 6: Передачу ВИЧ при грудном вскармливании можно снизить с помощью лекарственных средств.
ВИЧ-инфицированная мать может передать инфекцию своему ребенку во время беременности, родов или грудного вскармливания. Антиретровирусные препараты (АРВ), предоставляемые матери или ребенку, подвергающемуся риску воздействия ВИЧ, снижают риск передачи инфекции. Грудное вскармливание в сочетании с АРВ обладает потенциалом для значительного улучшения шансов на выживание детей, остающихся ВИЧ — неинфицированными. По рекомендациям ВОЗ, кормящие ВИЧ-инфицированные матери должны получать АРВ и следовать руководящим принципам ВОЗ по кормлению детей грудного возраста.
Факт 7: Маркетинг заменителей грудного молока тщательно контролируется
В 1981 г. был принят Международный свод правил сбыта заменителей грудного молока. Он призывает
— размещать на всех этикетках детских смесей информацию о преимуществах грудного вскармливания и рисках заменителей для здоровья;
— не стимулировать продажу заменителей грудного молока;
— не предоставлять бесплатные образцы заменителей беременным женщинам, матерям или их семьям;
— не распространять бесплатно заменители и не предоставлять на них субсидии работникам здравоохранения и медицинским учреждениям.
Факт 8: Матерям необходима поддержка
Грудному вскармливанию необходимо учиться. В начале многие женщины сталкиваются с трудностями. Многие общепринятые практические методики, такие как пребывание матери и ребенка в раздельных палатах, использование палат для новорожденных и прикорм детскими смесями в действительности осложняют грудное вскармливание для матерей и детей. Медицинские учреждения, поддерживающие грудное вскармливание, избегая использовать вышеуказанные методики и благодаря наличию подготовленных консультантов по вопросам грудного вскармливания, доступных для новых матерей, способствуют повышению показателей этой практики.
Для оказания такой поддержки и улучшения медицинской помощи для матерей и новорожденных большинство стран осуществляют Инициативу ВОЗ-ЮНИСЕФ.
Они создают в больницах благоприятные условия для грудного вскармливания, которые устанавливают стандарты на качественную медицинскую помощь.
Факт 9: Выйдя на работу, матери должны продолжать грудное вскармливание
Многие матери, возвращающиеся на работу, отказываются от грудного вскармливания частично или полностью в связи с тем, что не имеют достаточно времени или места, где они могли бы кормить детей, сцеживаться и хранить свое молоко. Для матерей необходимо обеспечить безопасное, чистое и уединенное место на работе или поблизости от нее с тем, чтобы они могли продолжать грудное вскармливание. Условия, обеспечивающие возможности для матерей, такие как оплачиваемый декретный отпуск, неполный рабочий день, ясли по месту работы, места для сцеживания и хранения грудного молока и перерывы, предоставляемые для грудного вскармливания, могут способствовать грудному вскармливанию.
- при введении твердой пищи не следует уменьшать количество грудного молока;
- твердую пищу следует давать ложкой или в чашке, но не в бутылочке;
- твердая пища должна быть чистой, безопасной и доступной на местах;
- детям раннего возраста необходимо время для того, чтобы научиться употреблять в пищу твердые продукты питания [цит. по 21].
- эффективное управление полнотой и наполнением груди;
- кормящим матерям следует помочь улучшить привязанность младенцев к груди;
- кормление не должно ограничиваться;
- кормящих матерей следует научить быстрому реагированию на переполнение молока в молочных железах путем прикладывания младенца к груди; если младенец не может уменьшить полноту груди, то для этих целей можно использовать молокоотсос (если он доступен); однако, все кормящие мамы должны быть в состоянии сцедить себя вручную, поскольку потребность в его использовании может возникнуть неожиданно;
- быстрое внимание к любым признакам лактостаза;
- мать должна учиться проверять свою грудь на уплотнение, боль или покраснение;
- если кормящая мать замечает какие-либо признаки лактостаза, ей необходимо отдохнуть, увеличить частоту грудного вскармливания, нанести тепло на грудь до кормления и массировать любые уплотнения, как описано в разделе эффективное удаление молока;
- матери должны связаться со своим врачом, если симптомы не улучшатся в течение 24 часов;
- непосредственное внимание к другим проблемам, связанным с грудным вскармливанием;
- требуется квалифицированная помощь для матерей с поврежденными сосками или тем, у которых недовольные и расстроенные младенцы или тем, кто считает, что у них недостаточное количество молока;
- адекватный отдых кормящей матери;
- хорошая гигиена: качественное мытье рук; молокоотсос должен быть тщательно промыт мылом и горячей водой после использования [3].
- регресс клинических симптомов;
- отсутствие гипертермии;
- улучшение лабораторных показателей;
- отсутствие осложнений (гангрена молочной железы, сепсис);
- грудное вскармливание
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
- отсутствие положительной динамики в течение 24 часов амбулаторного лечения;
- гнойный, абсцедирующий мастит.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1) ABM. Clinical Protocol 4: Mastitis Revision, May 2008 Brestfeeding Medicine Vol 3, N 3. 2) ABM. Clinical Protocol #4: Mastitis, Revised, March 2014 Brestfeeding Medicine Vol 3, N 3. 3) Amir LH, Garland SM, Lumley J. A case-control study of mastitis: Nasal carriage of Staphylococcus aureus. BMC Fam Pract 2006 4) Antibiotic Expert Group. Therapeutic Guidelines: Antibiotic. Therapeutic Guidelines Ltd., Melbourne, 2010 5) Bolman M, Saju L, Oganesyan K, et al. Recapturing the art of therapeutic breast massage during breastfeeding. J Hum Lact 2013; 29:328–331 6) Jahanfar S, Ng CJ, Teng CL. Antibiotics for mastitis in breastfeeding women. Cochrane Database Syst Rev 2009:CD005458 7) Hale T. Medication and Mother’s Milk, 11th ed., Pharm soft Medical Publishing, Amarillo, TX, 2004 8) Lawrence R.A. The puerperium, breastfeeding, and breast milk. Curr Opin Obstet Gynecol 1990; 2:23–30) 9) Lawrence RA, Lawrence RM. Breastfeeding: A Guide for the Medical Profession, 6th ed. Elsevier Mosby, Philadelphia, 2005 10) Lawrence RA, Lawrence RM. Breastfeeding: A Guide for the Medical Profession, 7th edition. Mosby, St. Louis, 2011 11) Matheson I, Aursnes I, Horgen M, et al. Bacteriological findings and clinical symptoms in relation to clinical outcome in puerperal mastitis. Acta Obstet Gynecol Scand 1988; 67:723–726. 12) Neifert MR. Clinical aspects of lactation: Promoting breastfeeding success. Clin Perinatol 1999; 26:281–306 13) O’Hara M-A. Bleb histology reveals inflammatory infiltrate that regresses with topical steroids; a case series [platform abstract]. Breastfeed Med 2012;7(Suppl 1) :S-2 14) Reddy P, Qi C, Zembower T, et al. Postpartum mastitis and community acquired methicillin resistant Staphylococcus aureus. Emerg Infect Dis 2007;13: 298–301 15) Sachs HC; Committee on Drugs. The transfer of drugs and therapeutics into human breast milk: An update on selected topics. Pediatrics 2013; 132:796–809 16) Therapeutic Guidelines: Antibiotic, Therapeutic Guidelines Ltd., North Melbourne, Australia, 2006 17) Thomsen AC, Espersen T, Maigaard S. Course and treatment of milk stasis, noninfectious inflammation of the breast, and infectious mastitis in nursing women. Am J Obstet Gynecol 1984; 149:492–495) 18) Walker M. Mastitis in lactating women. Lactation Consultant Series Two. Schaumburg, IL: La Leche League International, 2004 19) World Health Organization: Mastitis: Causes and Management, Publication Number WHO/FCH/CAH/00.13, 2000.35 20) Clinical Practice Gudeline: Mastitis: management of, Reviewed October 2016, P.6 21) C. Victora, R. Bahl, A. Barros, G.V.A Franca, S. Horton, J. Krasevec, S. Murch, M. J. Sankar, N. Walker, and N. C. Rollins. 2016. «Breastfeeding in the 21st Century: Epidemiology, Mechanisms and Lifelong Effect.» The Lancet 387 (10017):475-490.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Искаков Серик Саятович – заведующий кафедрой акушерства и гинекологии №2 НАО «Медицинский университет Астана», кандидат медицинских наук, PhD, врач акушер-гинеколог высшей квалификационной категории;
2) Малгаждарова Бахыт Сексембаевна – доктор медицинских наук, профессор кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог высшей квалификационной категории;
3) Тулемисова Айсулу Абдоллақызы – кандидат медицинских наук, доцент кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог высшей квалификационной категории;
4) Шегенов Галым Амиржанович – PhD, ассистент кафедры акушерства и гинекологии №2 НАО «Медицинский университет Астана», врач акушер-гинеколог второй квалификационной категории.Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) Сакиева Каншайым Жарасовна – доктор медицинских наук, профессор кафедры акушерства и гинекологии №1 «Западно-Казахстанский медицинский университет им. М. Оспанова», врач акушер-гинеколог высшей квалификационной категории.
2) Бапаева Гаури Биллахановна -доктор медицинских наук, руководитель отдела акушерства и гинекологии КФ UMC «Национальный научный центр материнства и детства», врач акушер-гинеколог высшей квалификационной категории, профессор.Указание условий пересмотра протокола: пересмотр протокола через 5 лет после с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение
Культура бактерий из молока может быть получена путем сбора сцеженного вручную образца в стерильный контейнер (то есть, небольшое количество первоначально сцеженного молока отбрасывается, чтобы избежать загрязнения образца флорой кожи, а последующее молоко сцеживается в стерильный контейнер, следя за тем, чтобы не касаться внутренней части контейнера). Гигиена соска до сбора может дополнительно уменьшить загрязнение кожи и минимизировать результаты ложноположительной культуры. Большая симптоматика связана с более высокими бактериальными показателями и / или патогенными бактериями (УД III) [11].Гнойный мастит
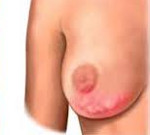
Гнойный мастит — инфекционно-воспалительное заболевание молочных желез с поражением железистой и/или интерстициальной ткани. Проявляется гипертермией, ознобом, болезненностью и отеком тканей, образованием в груди одной, нескольких или множественных полостей с гнойным содержимым. Для диагностики используют пальпацию, УЗИ грудных желез, лабораторные методы. Лечение хирургическое – осуществляют вскрытие и дренирование гнойного очага, выполняют секторальную резекцию, при необходимости проводят более радикальные вмешательства. После операции назначают антибиотики и дезинтоксикационную терапию.
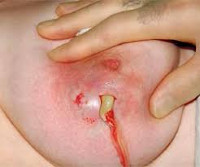
- Причины гнойного мастита
- Патогенез
- Классификация
- Симптомы гнойного мастита
- Осложнения
- Диагностика
- Лечение гнойного мастита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гнойное воспаление грудных желез обычно возникает у женщин репродуктивного возраста. В 80% случаев оно связано с лактацией, в 20% имеет другие причины. Чаще всего гнойный мастит диагностируется у первородящих на 2-3 неделе после родов, хотя зафиксированы случаи развития заболевания спустя 10 месяцев после рождения ребенка. Согласно статистическим данным, гнойные формы воспаления выявляют у 0,2-2,1% рожениц, что составляет около 10-19% всех случаев послеродовых маститов. Первостепенную роль в развитии заболевания играет внутрибольничная инфекция, основными источниками госпитальных штаммов становится медработники, а резервуарами — палаты и перевязочные.

Гнойный мастит
Причины гнойного мастита
Заболевание возникает в результате интенсивного размножения микроорганизмов в тканях молочной железы. В 9 из 10 случаев лактационной формы воспаление вызывает золотистый стафилококк. Возбудителями также могут стать стрептококки, кишечные и синегнойные палочки, энтеробактерии, туберкулезные микобактерии. В последние годы отмечается учащение маститов, вызванных микробными ассоциациями (чаще всего — золотистым стафилококком в сочетании с грамотрицательными эшерихиями). Необходимым условием для развития гнойного процесса является наличие предрасполагающих факторов, основными из которых у лактирующих пациенток считаются:
- Застой молока в грудной железе. Молоко является питательной средой для микроорганизмов. Его задержка в молочной железе наблюдается при нерегулярном прикладывании ребенка к груди и недостаточном сцеживании. Лактостаз чаще наблюдается у матерей с тонкими, извитыми молочными протоками.
- Травматизация молочной железы. Повреждение железистых тканей возможно при грубом сцеживании (выжимании молока). Трещины соска образуются при неправильном захвате соска ротиком ребенка, особенно в условиях недостаточного гигиенического ухода. Вероятность повреждения соска повышается при его тугоподвижности.
- Патология грудных желез. Выделение секретированного молока ухудшается у пациенток с мастопатией, объемными процессами и перенесенными операциями. В таких случаях молочные протоки могут сдавливаться гипертрофированной железистой тканью или соединительнотканными рубцами.
- Наличие очага инфекции. Риск развития послеродового мастита возрастает при наличии хронических воспалительных процессов в области миндалин, лимфатических узлов и др. Важную роль играет наличие у кормящей матери эндометрита и других гнойно-воспалительных осложнений послеродового периода.
Нелактационные формы гнойного мастита чаще обнаруживаются при наличии внешних предпосылок, которыми становятся травмы и ожоги груди, гнойно-воспалительные процессы в коже и подкожной клетчатке (фурункулы, карбункулы). Заболевание может развиться после проведения хирургических операций по коррекции формы груди и установки имплантатов для увеличения объема молочных желез. Иногда нагнаиваются доброкачественные и злокачественные опухоли груди.
Патогенез
Инфекционные агенты попадают в ткань грудных желёз через устья молочных протоков, трещины мягких тканей (особенно в области соска и его ареолы), с током лимфы и крови из других очагов острой и хронической инфекции. В зоне воспаления последовательно происходят этапы экссудации, инфильтрации и нагноения. Важным звеном патогенеза послеродового лактационного мастита является лактостаз. На начальных этапах заболевания возникает температурная реакция, вызванная пирогенным действием молока и продуктов его брожения. Попадание в молоко и размножение в нем патогенных и условно-патогенных микроорганизмов сопровождается усилением бродильных процессов. В результате свертывания молока еще больше ухудшается его отток и усиливается застой, что запускает патологический круг, на фоне которого заболевание быстро переходит в гнойную фазу.
Классификация
Патологию классифицируют с учетом таких критериев, как этиология, локализация, форма и фаза воспалительного процесса, время его возникновения. Специалисты в сфере маммологии различают следующие варианты гнойного мастита:
- Лактационный — возникший на фоне лактации.
- Нелактационный — связанный с другими факторами.
По локализации воспаления:
- Галактофорит — развивающийся в молочном протоке.
- Подкожный — расположенный под кожей молочной железы.
- Субареолярный — локализованный за соском.
- Интрамаммарный — охватывающий паренхиму и/или интерстициальную ткань.
- Ретромаммарный — распространяющийся на ткани за грудью.
- Тотальный — поразивший молочную железу и окружающие ткани.
По клинической форме:
- Гнойный абсцедирующий (ограниченный) — апостематозный (с множественными мелкими гнойничками), в виде солитарного или многополостного абсцесса молочной железы и смешанный.
- Флегмонозный — с разлитым вовлечением в гнойно-воспалительный процесс как всей молочной железы, так и окружающих ее тканей.
- Гангренозный (некротический) — с тромбированием сосудов, деструкцией кожи, подкожной жировой клетчатки, железистой паренхимы и интерстициальной ткани.
По времени возникновения:
- Эпидемический — диагностированный во время пребывания в акушерском стационаре.
- Эндемический — возникший спустя 2-3 недели после родов в домашних условиях.
В развитии гнойного мастита различают несколько фаз. До нагноения в тканях происходят серозные и инфильтративные процессы, после чего наступает этап абсцедирования. При отсутствии адекватного лечения заболевание переходит в осложненные формы (флегмонозную и гангренозную).
Симптомы гнойного мастита
В первый день заболевания женщина жалуется на ощущение тяжести и болезненности в пораженной молочной железе. Температура тела повышается до +38° С, возникает озноб. Грудь выглядит увеличенной. Кожа может быть покрасневшей. При сцеживании отмечается уменьшенное количество молока. Ко 2-3-м суткам вовлеченный в воспаление участок груди уплотняется. Через 3-4 дня происходит абсцедирование мастита: инфильтрат отделяется от окружающих тканей четкой границей, его болезненность резко усиливается, прощупывается участок размягчения (гнойный абсцесс) или образуется множество мелких абсцессов (апостематозный мастит).
Нагноение сопровождается значительным ухудшением общего самочувствия. Женщина ощущает озноб, слабость, разбитость, температура нарастает, достигая +39,0°С и выше. При дальнейшем распространении воспаления возможно возникновение флегмоны с выраженным отеком молочной железы, резким увеличением ее размеров, синюшностью кожи и втянутостью соска. В запущенных случаях с вовлечением в процесс сосудистого русла происходит некротическое расплавление тканей: кожа становится багрово-синюшной, на ней появляются черные очаги и эпидермальные пузыри с мутно-кровянистым содержимым.
Нелактационные маститы отличаются более стертой клинической картиной. На фоне симптоматики основного заболевания появляются признаки воспаления тканей груди. Температура повышается до субфебрильных цифр, грудная железа несколько увеличивается в размерах, болевой синдром выражен слабо или умеренно. В последующем образуется инфильтрат, происходит его абсцедирование с формированием одной полости, заполненной гноем. Нарастают симптомы интоксикации, усиливается боль. При возникновении гнойного мастита у женщин с неоплазиями кожа над опухолью краснеет, новообразование становится болезненным, в нем определяются участки размягчения. Общая симптоматика выражена умеренно.
Осложнения
При несвоевременной диагностике и лечении гнойный мастит осложняется генерализацией воспалительного процесса. Воспаление может поражать расположенные рядом мышцы и подкожную клетчатку или распространяться по всему организму. В наиболее тяжелых случаях у женщины развиваются септический эндокардит, сепсис и инфекционно-токсический шок. Отдаленными последствиями гнойного воспаления молочной железы являются ее рубцовая деформация, нагноение послеоперационной раны, формирование молочного свища. У пациенток повышается риск возникновения лактостаза и мастита после следующих родов.
Диагностика
Хотя клиническая симптоматика заболевания является достаточно специфической, для подтверждения диагноза обычно применяют дополнительные физикальные, лабораторные и инструментальные методы исследования. Их значение возрастает при подозрении на апостематозную и нелактационные формы мастита. В диагностическом плане наиболее информативны:
- Пальпация молочных желез. В зависимости от фазы воспалительного процесса грудь может быть напряженной или инфильтрированной. О гнойном характере заболевания свидетельствует выявление в тканях грудной железы размягченных флюктуирующих участков.
- Общий анализ крови. Для гнойного мастита характерны выраженные воспалительные изменения. Обычно отмечается значительный лейкоцитоз, лейкоцитарная формула сдвинута влево, СОЭ повышена. Возможна токсическая зернистость нейтрофилов.
- УЗИ молочной железы. Эхогенность снижена. Млечные протоки расширены, ткани инфильтрированы. Места скопления гноя выглядят гипоэхогенными. Исследование позволяет определить количество и размеры гнойных очагов, а также масштаб распространения процесса.
- Биопсия молочной железы. Метод применяют в сложных диагностических случаях и, как правило, выполняют под контролем УЗИ-аппарата. Пунктат отправляют на цитологическое и бактериологическое исследование.
Заболевание дифференцируют с острым лактостазом, различными формами мастопатий и опухолями грудных желез. При необходимости дополнительно назначают МРТ и КТ молочных желез, электроимпедансную маммографию. Обычно пациентку ведет хирург, который может привлекать к обследованию и лечению маммолога и онкомаммолога.
Лечение гнойного мастита
При переходе заболевания в фазу нагноения показано выполнение хирургической обработки гнойного очага. Доступ и объем вмешательства зависят от формы и распространенности гнойно-воспалительного процесса. При развитии ограниченного абсцесса возможна его пункция и дренирование с установкой дренажно-промывной системы и одновременном назначением антибиотиков. Недостатком такого метода является невозможность удаления некротизированных тканей и сложность полноценного опорожнения гнойной полости. Поэтому в большинстве случаев выполняется оперативное вскрытие мастита с иссечением нежизнеспособных тканей, промыванием полости антисептиком и дренированием очага. При нелактационых формах гнойного воспаления, возникшего на фоне фиброаденомы или фиброзно-кистозной мастопатии, возможна секторальная резекция. Хирургическое лечение флегмонозных и гангренозных маститов, а также нагноения злокачественных новообразований предполагает проведение радикальных операций, после которых обычно требуется пластика молочной железы.
До улучшения состояния пациентки в течение 1-2 недель после вмешательства выполняется капельная обработка раны антисептиками. Промывание завершают только после того, как в водах перестанут определяться фрагменты некротизированных тканей, гной и фибриновые волокна. В послеоперационном периоде также рекомендованы:
- Антибиотикотерапия. Внутривенное или внутримышечное введение антибактериальных препаратов позволяет ускорить санацию гнойной полости и предупредить повторное нагноение. С учетом вида и чувствительности возбудителя обычно применяют цефалоспорины I-IV поколения, карбапенемы, ингибиоторы дегидропептидазы.
- Инфузионная терапия. Для быстрой стабилизации общего состояния назначают внутривенное введение дезинтоксикационных препаратов. Такие средства позволяют прекратить воздействие бактериальных и тканевых токсинов, быстро удалить их из организма.
При гнойных формах мастита прекращается вскармливание не только пораженной, но и здоровой молочной железой. В исключительных случаях ребенку из бутылочки дают молоко, полученное из здоровой груди и подвергнутое предварительной пастеризации. Хранение такого молока запрещено. После операции сцеживание груди становится невозможным из-за его неэффективности и болезненности. Поэтому при деструктивных, тяжелых и рецидивирующих гнойно-воспалительных процессах лактацию медикаментозно прерывают. Остановка секреции молока традиционными способами (тугим бинтованием грудных желез и т. п.) противопоказана.
Прогноз и профилактика
Прогноз гнойного мастита при адекватной терапии благоприятный. Крайне редко при позднем обращении за медицинской помощью заболевание осложняется генерализацией инфекции и сепсисом. Профилактика послеродовых маститов направлена на предупреждение лактостаза. С этой целью рекомендуется дородовая подготовка молочных желез к вскармливанию, раннее послеродовое прикладывание новорожденного к груди, освоение правильной технологии кормления, сцеживания и ухода за грудью. Немаловажное значение имеет борьба с внутрибольничными инфекциями в лечебных учреждениях. В профилактике нелактационных маститов ключевую роль играет санация очагов хронического воспаления, своевременное самообследование молочной железы, проведение УЗИ-скрининга и плановое посещение маммолога.
Источник https://diseases.medelement.com/disease/%D0%BB%D0%B0%D0%BA%D1%82%D0%B0%D1%86%D0%B8%D0%BE%D0%BD%D0%BD%D1%8B%D0%B9-%D0%BC%D0%B0%D1%81%D1%82%D0%B8%D1%82-%D0%B8-%D0%BB%D0%B0%D0%BA%D1%82%D0%BE%D1%81%D1%82%D0%B0%D0%B7-2018/16074
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_mammology/purulent-mastitis
Источник