Плоскоклеточный рак кожи
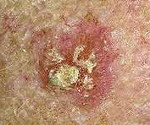
Плоскоклеточный рак кожи – злокачественная неоплазия, происходящая из шиповатого слоя эпидермиса. Образуется на неизмененной коже или возникает на фоне предраковых заболеваний. Имеет высокий, средний или низкий уровень дифференцировки клеток, может быть экзофитным либо эндофитным, ороговевающим либо неороговевающим. Представляет собой узел или язву с приподнятыми краями. Решающее значение для диагностики плоскоклеточного рака кожи имеют данные гистологического либо цитологического исследования. Лечение – операция, лучевая терапия, криодеструкция, лазерная вапоризация.
- Причины и классификация плоскоклеточного рака кожи
- Патоморфология плоскоклеточного рака кожи
- Симптомы и диагностика плоскоклеточного рака кожи
- Лечение и прогноз при плоскоклеточном раке кожи
- Цены на лечение
Общие сведения
Плоскоклеточный рак кожи – второе по распространенности онкологическое заболевание кожных покровов после базалиомы. Составляет около 20% от общего количества злокачественных неоплазий кожи. Отличается от базалиомы более высокой склонностью к образованию вторичных очагов. Возникает в шиповатом слое эпидермиса, быстро проникает в подлежащие ткани. Плоскоклеточный рак кожи обычно обнаруживается у пожилых больных, иногда выявляется у пациентов молодого и среднего возраста. Может локализоваться в любой анатомической зоне, чаще поражает открытые участки тела, органы промежности и перианальную зону. Достаточно часто рецидивирует. Лечение проводят специалисты в сфере онкологии и дерматологии.

Плоскоклеточный рак кожи
Причины и классификация плоскоклеточного рака кожи
Причины данной патологии достоверно не выяснены. Установлено, что неоплазия может образовываться на неизмененных кожных покровах либо трансформироваться в раковую опухоль из предраковых болезней кожи, в том числе – пигментной ксеродермы и болезни Боуэна. Иногда плоскоклеточный рак кожи формируется на фоне кератоза, кератоакантомы, очага дерматита, хронических воспалительных процессов и язв различного генеза (посттравматических, лучевых, обусловленных нарушениями местного кровоснабжения и пр.), химических и солнечных ожогов.
Одним из ведущих факторов, способствующих развитию плоскоклеточного рака кожи, считают чрезмерную инсоляцию (особенно – у светлокожих блондинов). В число предрасполагающих факторов также входят радиоактивное излучение, продолжительный профессиональный контакт с канцерогенными веществами и генетическая предрасположенность (наличие неоплазий у близких родственников). Существуют исследования, указывающие на связь между плоскоклеточным раком кожи и некоторыми вирусами папилломы.
Обычно новообразование возникает в результате суммирующего действия нескольких перечисленных факторов. Риск развития плоскоклеточного рака кожи увеличивается при нарушениях иммунитета, однако специалисты утверждают, что эндогенные факторы играют незначительную роль по сравнению с экзогенными. С учетом особенностей роста выделяют экзофитную (опухолевый тип), эндофитную (язвенный тип) и смешанные формы плоскоклеточного рака кожи. Опухоли могут быть ороговевающими либо неороговевающими, состоять из одного очага или большого количества локусов. Существует три степени дифференцировки неоплазий: высокая, средняя и низкая.
Патоморфология плоскоклеточного рака кожи
На макроскопическом уровне экзофитный рак кожи представляет собой плотный узел, эндофитный – язву. На поверхности новообразований видны очаги некроза и изъязвления. Для эндофитных опухолей характерно более раннее метастазирование в лимфоузлы. Ороговевающий плоскоклеточный рак кожи обычно имеет более высокий уровень дифференцировки, неороговевающий преимущественно представлен низкодифференцированными формами, склонными к агрессивному течению. Выраженность процессов ороговения не всегда соответствует уровню дифференцировки клеток. Высокодифференцированный плоскоклеточный рак кожи диагностируется чаще низкодифференцированного.
При гистологическом исследовании выявляются тяжи клеток шиповатого слоя эпидермиса, проникающие в глубокие слои кожи и подлежащие ткани. При изучении плоскоклеточного рака кожи определяются нормальные и атипичные клетки. Атипия характеризуется изменением формы, увеличением или уменьшением размера клеток, множественными патологическими митозами, гиперхроматозом и гиперплазией ядер. Высокодифференцированный ороговевающий плоскоклеточный рак кожи частично сохраняет обычную стратификацию, в его ткани видны «роговые жемчужины». Клетки низкодифференцированных неоплазий резко полиморфны, признаки слоев кожи полностью утрачены.
Симптомы и диагностика плоскоклеточного рака кожи
При экзофитном росте неоплазии на коже появляется плотная папула с ободком гиперемии. Плоскоклеточный рак кожи быстро растет, в зоне поражения образуется плотный малоподвижный красный либо розовый узел, покрытый ороговевшими частицами кожи либо бородавчатыми разрастаниями. Опухоль легко кровоточит, на ее поверхности возникают участки некроза и изъязвлений. Диаметр новообразования достигает 2 и более сантиметров. Изъязвление возникает через 3-4 месяца после появления папулы.
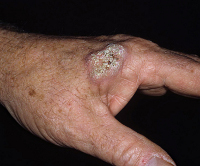
Эндофитный плоскоклеточный рак кожи представляет собой язву неправильной формы, четко отграниченную валикообразными краями от окружающих тканей. Поверхностные эндофитные опухоли покрыты коричневой коркой. Для глубоких неоплазий характерны желто-красная окраска и более выраженные крутые края. Дно новообразований бугристое, покрыто беловато-желтым налетом. Плоскоклеточный рак кожи достаточно быстро прорастает подлежащие ткани и метастазирует в лимфоузлы. Скорость роста, склонность к инвазии и время появления метастазов зависят от уровня дифференцировки неоплазии.
Диагноз выставляют дерматоонкологом с учетом анамнеза, данных осмотра, результатов гистологического и цитологического исследования. При подозрении на метастазирование назначают УЗИ регионарных лимфоузлов и другие диагностические процедуры. Дифференциальную диагностику осуществляют с базалиомой и гиперпластическими предраковыми заболеваниями: кератоакантомой, болезнью Боуэна, сенильным дискератозом, эритроплазией Кейра, аденокарциномой потовых желез, кожным рогом и некоторыми другими заболеваниями.
Лечение и прогноз при плоскоклеточном раке кожи
Тактику лечения плоскоклеточного рака кожи онкологи и дерматоонкологи выбирают в зависимости от локализации новообразования, распространенности онкологического процесса, наличия или отсутствия вторичных очагов, возраста и состояния организма больного. При небольших новообразованиях применяют лучевую терапию. Пожилым пациентам рентгенотерапию на начальном этапе обычно осуществляют при плоскоклеточном раке кожи любого размера (включая крупные опухоли). Целью лучевого лечения является полное исчезновение неоплазии или ее уменьшение до размеров, позволяющих провести радикальное хирургическое вмешательство.
Небольшие опухоли без глубокого распространения в подлежащие ткани удаляют, используя криотерапию или лазерную вапоризацию. Методики дают возможность обойтись без последующих масштабных пластических операций, поэтому особенно широко применяются при плоскоклеточном раке кожи лица. При крупных, глубоко проникающих новообразованиях выполняют традиционные операции. Плоскоклеточный рак кожи иссекают вместе с 1-2 см окружающих здоровых тканей. Проводят срочное гистологическое исследование образца, при наличии злокачественных клеток в зоне разреза объем вмешательства увеличивают. При необходимости осуществляют кожную пластику свободным кожным лоскутом, лоскутом, перемещенным с соседних участков либо лоскутом на питающей ножке с других участков тела. При больших неоперабельных неоплазиях назначают системную полихимиотерапию.
После завершения терапии пациент, страдающий плоскоклеточным раком кожи, находится на диспансерном наблюдении. Первый осмотр проводят через 1-1,5 месяца, последующие – через 3 месяца, 6 месяцев и 1 год. В дальнейшем больного осматривают ежегодно. Прогноз при плоскоклеточном раке кожи относительно благоприятный. Метастазы выявляются реже, чем при опухолях других локализаций. Чаще метастизируют крупные, рецидивирующие и глубоко проникающие неоплазии. Вероятность рецидивирования плоскоклеточного рака кожи на протяжении первого года после завершения лечения составляет 10%. На втором году рецидивирует 17% опухолей, на третьем – 21%, на пятом – 27%.
Плоскоклеточный рак кожи

Плоскоклеточный рак кожи — злокачественная опухоль из эпителиальных клеток эпидермиса кожи или волосяных фолликулов. Среди всех онкологических заболеваний кожи, за исключением меланомы, плоскоклеточная карцинома занимает второе место по частоте встречаемости.
Смотрите также
Дата создания материала: 22-03-2023
Дата обновления: 08-06-2023

Плоскоклеточный рак кожи — злокачественная опухоль из эпителиальных клеток эпидермиса кожи или волосяных фолликулов. Среди всех онкологических заболеваний кожи, за исключением меланомы, плоскоклеточная карцинома занимает второе место по частоте встречаемости. Отличается относительно благоприятным течением, медленным прогрессированием и редким метастазированием.
Заболеваемость ПКРК зависит от региона проживания и фототипа кожи населения. Наибольшая заболеваемость регистрируется в Австралии, наименьшая — в Африке. Средний возраст заболевших составляет 65-69 лет, мужчины и женщины болеют с примерно одинаковой частотой.
Причины и факторы риска плоскоклеточной карциномы кожи

Рак кожи — полиэтиологичное заболевание, возникает при совокупном влиянии нескольких факторов. Главный фактор риска — ультрафиолетовое излучение типа А и В. УФ-излучение вызывает в клетках кожи генетические мутации. При плоскоклеточном раке их гораздо больше, чем при любых других типах онкопатологии. Восприимчивость к солнечному излучению среди населения различна. По чувствительности к солнцу и риску развития рака выделяют 6 типов кожи. Наиболее подвержены болезни люди с 1 и 2 типами — бледная, тонкая, веснушчатая кожа. Наименее восприимчива к солнцу кожа афроамериканцев.
Дополнительные факторы риска болезни:
- врожденный или приобретенный иммунодефицит;
- профессиональный контакт с мышьяком, ионизирующим излучением;
- наличие предраковых заболеваний кожи — кератоз, ихтиоз, невусы;
- длительно незаживающие раны;
- наследственные болезни — альбинизм, пигментная ксеродерма.
Известны случаи плоскоклеточного рака кожи, связанные с длительным приемом лекарств — диуретики, бета-блокаторы, ингибиторы протеинкиназы.
Клиническая картина плоскоклеточного рака кожи
Общая симптоматика ПКРК на ранней стадии болезни отсутствует или выражена незначительно. К неспецифическим проявлениям относят недомогание, немотивированную утомляемость. Основные симптомы плоскоклеточного рака — изменения кожи в месте появления опухоли. Обращаться к дерматологу или дерматоонкологу нужно в следующих ситуациях:
- быстрое изменение внешнего вида уже имеющихся кожных заболеваний;
- впервые появившиеся кожные образования;
- долго не заживающие раны, воспаленные рубцы.
Возникновению опухоли подвержены в первую очередь те участки кожи, которые чаще всего подвергаются воздействию солнечного излучения — лицо, кисти рук, волосистая часть головы, шея. Внешне плоскоклеточный рак кожи выглядит по-разному, в зависимости от его морфологического вида.
Неинвазивный рак Боуэна внешне напоминает псориатическую бляшку, имеет неправильную форму и четкие границы. От истинного псориаза отличается тем, что не дает ответа на лечение топическими стероидами. Прогрессирует медленно, от появления до перехода в инвазивную форму проходит 10-15 лет.
Неинвазивная эритроплазия Кейра — поражение полового члена. Четко очерченная бляшка красного цвета, с блестящей поверхностью. Прогрессирует медленно.
Кератоакантома — высокодифференцированный ороговевающий плоскоклеточный рак кожи, отличается наиболее благоприятным течением среди инвазивных форм. Выглядит как красно-бордовый узел диаметром более 2 см. В центре узла находится углубление, заполненное ороговевшими клетками кожи. Кератоакантома может исчезать самостоятельно, без лечения.
Остальные типы инвазивного ПКРК внешне сходны друг с другом, на ранней стадии представлены красной бляшкой с желтым шелушением на поверхности. По мере прогрессирования бляшка превращается в узел темно-красного цвета с изъязвлением. В центре узла углубление с неприятно пахнущей массой погибших клеток эпидермиса. Различить гистологические типы ПКРК можно только при микроскопии тканей.
Классификация ПКРК
ПКРК классифицируют по гистологическому строению, локализации, размеру первичного очага и наличию метастазов.
Классификация по МКБ-10
Согласно МКБ-10 плоскоклеточный рак разных участков кожи обозначают следующими кодами:
- С44.0 — поражение губы;
- С44.1 — поражение века;
- С44.2 — новообразование ушной раковины и наружного слухового прохода;
- С44.3 — плоскоклеточный рак кожи лица;
- С44.4 — плоскоклеточный рак кожи волосистой части головы;
- С44.5 — новообразование туловища;
- С44.6 — новообразование верхней конечности;
- С44.7 — опухоль нижней конечности;
- С44.8 — опухоль за пределами указанных локализаций;
- С44.9 — неуточненная опухоль.
Международная гистологическая классификация
Учитывает строение разных форм плоскоклеточного рака кожи:
- плоскоклеточный неинвазивный рак in situ, болезнь Боуэна;
- кератоакантома;
- акантолитический тип;
- веретеноклеточный тип;
- веррукозный тип;
- аденосквамозный тип;
- светлоклеточный тип;
- рак с саркоматоидной дифференцировкой;
- псевдососудистый тип;
- лимфоэпителиома;
- гигантоклеточный тип;
- карцинома Меркеля.
Гистологическая классификация также учитывает степень ороговения клеток эпидермиса:
- плоскоклеточный ороговевающий рак кожи имеет высокую степень дифференцировки клеток, протекает более благоприятно;
- плоскоклеточный неороговевающий рак кожи состоит из недифференцированных клеток, протекает неблагоприятно.
По форме роста различают экзофитный и эндофитный рак. Экзофитные опухоли возвышаются над уровнем кожи, представляют собой узел красного или коричневого цвета с язвой в центре. Эндофитная опухоль — плотный узел, сидящий глубоко в коже. Постепенно он превращается в кровоточащую язву.
TNM-классификация
Классификация плоскоклеточного рака кожи TNM принята за международный стандарт. Она учитывает размер первичного очага, наличие метастазов в лимфоузлы и другие органы.
Размер первичного очага обозначают буквой Т:
- Тх — первичная опухоль не определена;
- Т0 — признаков первичной опухоли не выявлено при полном обследовании;
- Тis — неинвазивный рак;
- Т1 — очаг менее 1 см в диаметре;
- Т2 — диаметр опухоли 1-2 см;
- Т3 — диаметр опухоли 2-3 см;
- Т4 — опухоль любого размера, которая выходит за пределы своей анатомической области.
Поражение лимфатических узлов обозначают буквой N:
- Nх— данных для оценки состояния лимфатических узлов недостаточно;
- N0 — поражения лимфоузлов нет;
- N1 — метастаз в одном регионарном лимфоузле, размер менее 3 см;
- N2 — метастаз в одном регионарном лимфоузле диаметром более 3 см, или поражение нескольких лимфоузлов.
Метастазы в отдаленные органы обозначают буквой М:
- М0 — метастазов нет;
- М1 — метастазы есть.
Стадийная классификация
Классификацию плоскоклеточного рака кожи по стадиям применяют в клинической практике для определения тактики лечения и прогноза:
- 0 — неинвазивный рак без метастазов;
- 1А — опухоль менее 1 см без метастазов;
- 1В — новообразование 1-2 см без метастазов;
- 2А — очаг до 3 см без метастазов;
- 2В — опухоль любого размера без метастазов;
- 3А — любая опухоль с поражением одного лимфоузла;
- 3В — любая опухоль с поражением двух и более лимфоузлов;
- 4 — любая опухоль с метастазами.
Классификация по степени дифференцировки
От степени дифференцировки клеток зависит агрессивность плоскоклеточного рака кожи, прогноз для пациента:
- Gх — степень дифференцировки не определена;
- G1 — высокая дифференцировка;
- G2 — умеренная дифференцировка;
- G3 — низкая дифференцировка;
- G4 — недифференцированная опухоль.
Метастазы плоскоклеточной карциномы
Плоскоклеточный рак кожи дает метастазы у 10-15% больных. Частота и сроки метастазирования зависят от первичного очага, его размеров и расположения. ПКРК метастазирует преимущественно лимфогенным путем, отсевы первичного очага появляются в регионарных лимфатических узлах. Гематогенный путь метастазирования плоскоклеточного рака кожи достаточно редкий, отсевы появляются в легких и костях.
Диагностика плоскоклеточного рака кожи
Первый этап диагностики плоскоклеточного рака кожи — сбор анамнеза и внешний осмотр. Врач задает вопросы, которые помогают выяснить причину появления ПКРК:
- как давно появилось новообразование;
- как оно изменялось с течением времени;
- есть ли подобные заболевания у ближайших родственников;
- часто ли человек подвергается воздействию солнца;
- есть ли профессиональные вредности.
При осмотре врач оценивает:
- цветотип кожи;
- наличие кожных заболеваний;
- характеристики злокачественной опухоли;
- общее состояние пациента.
В ходе осмотра врач выполняет дерматоскопию. Процедура ускоряет диагностический поиск, в некоторых случаях позволяет отказаться от биопсии новообразования.
Лабораторная диагностика при ПКРК малоинформативна. Обследование назначают при плохом самочувствии пациента для оценки влияния онкопатологии на организм. Основной метод, используемый для постановки диагноза — биопсия. Выполняют ее двумя способами:
- неинвазивный — мазок-отпечаток;
- инвазивный — инцизионная биопсия с помощью иглы.
Мазки-отпечатки выполняют сразу на приеме при подозрении на злокачественность процесса. Метод может давать как ложноположительные, так и ложноотрицательные результаты, поэтому его не используют для постановки диагноза изолированно.
Инцизионная биопсия — забор опухолевой ткани на всю ее толщину. Микроскопическое исследование образца позволяет определить:
- гистологический тип рака;
- степень дифференцировки клеток;
- распространение атипичных клеток за пределы жировой клетчатки;
- поражение нервов и сосудов.
Для поиска метастазов используют следующие методы обследования:
- УЗИ регионарных лимфатических узлов, органов брюшной полости и малого таза;
- компьютерная томография той анатомической области, где расположена опухоль.
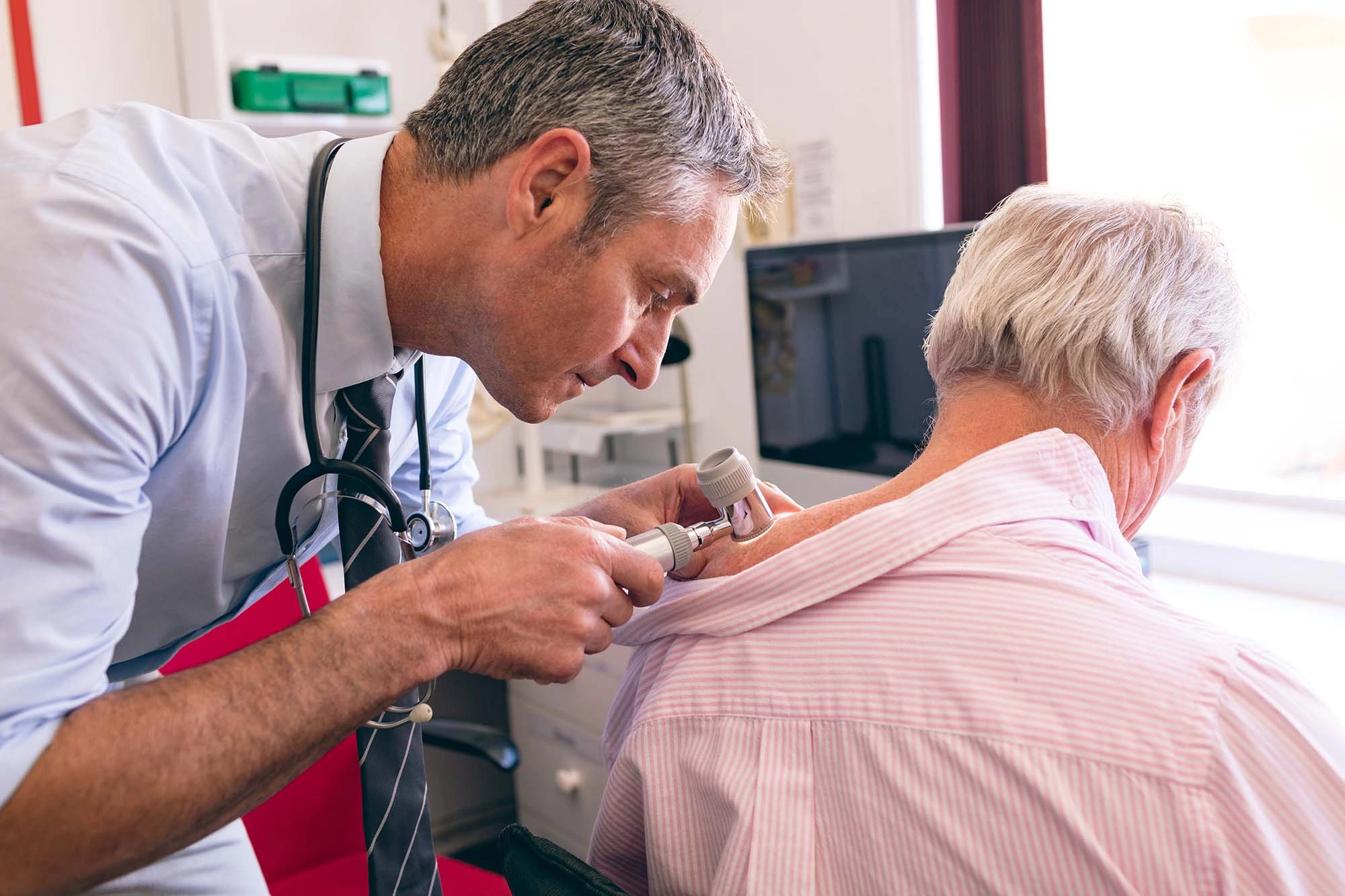
Тактика лечения ПКРК
Цель лечения плоскоклеточного рака кожи — полное удаление опухоли с максимальной эстетичностью. Наиболее эффективный метод — хирургическое вмешательство. Альтернативные варианты рассматривают, если пациент ориентирован преимущественно на косметический результат, а операция не позволяет удовлетворить эту потребность.
Лечение пациентов с низким риском на стадии 0-2
Радикальный метод — операция, которую проводят с соблюдением следующих правил:
- если очаг менее 2 см, то опухоль иссекают с захватом 4 мм окружающих тканей;
- если очаг более 2 см, то захватывают 6 мм окружающих тканей.
В ходе операции проводят экстренное гистологическое исследование ткани с краев резекции. При обнаружении в материале атипичных клеток объем вмешательства расширяют.
Альтернативные методы лечения при неинвазивном ПКРК:
- электрокоагуляция очага;
- облучение;
- криодеструкция;
- химиотерапия.
Лечение пациентов с высоким риском на стадии 2-4

Хирургическое лечение плоскоклеточной карциномы кожи высокого риска проводят по тем же принципам, что и при низком риске. После операции проводят лучевую терапию плоскоклеточного рака кожи с целью уничтожения оставшихся атипичных клеток, профилактики рецидива. Косметические операции для восстановления эстетики внешнего вида проводят отсроченно, когда врач будет убежден, что в краях раны не осталось атипичных клеток.
При выявлении метастазов в регионарные лимфоузлы их удаляют хирургическим путем. Далее проводят адъювантную лучевую терапию для уничтожения метастазов в тех лимфоузлах, которые недоступны для хирургического вмешательства.
Пациенты с неоперабельным и метастатическим ПКРК нуждаются в паллиативной терапии:
- лечение моноклональными антителами;
- лечение топическими цитостатиками.
Паллиативные пациенты также получают симптоматическую терапию, которая заключается в адекватном обезболивании, уменьшении тошноты и рвоты.
Прогноз плоскоклеточной карциномы
Полное излечение пациентов после радикальной операции зависит от стадии болезни:
- 0-2 — выздоровление в 85-95% случаев;
- 3-4 — выздоровление в 70-80% случаев.
Пятилетняя выживаемость при плоскоклеточном раке кожи зависит от наличия метастазов. При их отсутствии показатель составляет 75-80%, при наличии метастазов пять лет проживают лишь 25% больных.
Риск рецидива инвазивного плоскоклеточного рака кожи зависит от локализации опухоли:
- высокий риск — лицо, заушная область, гениталии, ладони и стопы;
- средний риск — щеки, волосистая часть головы, шея, голени;
- низкий риск — туловище, проксимальные отделы конечностей.
Для уточнения риска рецидива также проводят оценку по клинико-морфологическим факторам.
Источник https://www.krasotaimedicina.ru/diseases/oncologic/squamous-skin-cancer
Источник https://oncology-spb.ru/zabolevaniya/kozha-i-myagkie-tkani/rak-kozhi/ploskokletochnyj-rak-kozhi
Источник