Острый нефритический синдром (острый гломерулонефрит)
Острый нефритический синдром – синдром, характеризующийся внезапным появлением макроскопической гематурии, олигурии, острой почечной недостаточности, обусловленной резким падением гломерулярной фильтрации, задержкой жидкости и появлением отеков, гипертензии. Протеинурия составляет менее 3 г/сут. Это большая разнородная группа первичных и вторичных гломерулонефритов – острый постинфекционный (диффузный пролиферативный ГН), мембранопролиферативный и экстракапиллярный ГН [1]. Острый постинфекционный гломерулонефрит имеет циклическое течение с благоприятным прогнозом, два других морфологических варианта рано или поздно приводят к развитию терминальной ХПН.
I. ВВОДНАЯ ЧАСТЬ:
Название протокола: Острый нефритический синдром (острый гломерулонефрит)
Код протокола:
Код (коды) по МКБ-10:
N00 – Острый нефритический синдром (Минимальное повреждение)
N00.0 – Острый нефритический синдром, незначительные гломерулярные нарушения
N00.1 – Острый нефритический синдром, очаговые и сегментарные гломерулярные повреждения (Очаговый и сегментарный: гиалиноз, склероз. Очаговый гломерулонефрит)
N00.2 – Острый нефритический синдром, диффузный мембранозный гломерулонефрит
N00.3 – Острый нефритический синдром, диффузный мезангиальный пролиферативный гломерулонефрит
N00.4 – Острый нефритический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит
N00.5 – Острый нефритический синдром, диффузный мезангиокапиллярный гломерулонефрит (Мембранозно-пролиферативный гломерулонефрит, тип 1 и 3 или БДУ)
N00.6 – Острый нефритический синдром, болезнь плотного осадка (Мембранозно-пролиферативный гломерулонефрит, тип 2)
N00.7 – Острый нефритический синдром, диффузный серповидный гломерулонефрит (Экстракапиллярный гломерулонефрит)
N00.8 – Острый нефритический синдром, другие изменения (Пролиферативный гломерулонефрит БДУ)
N00.9 – Острый нефритический синдром, неуточненное изменение.
Дата разработки протокола: 2013 год.
Сокращения, используемые в протоколе:
ANCA — антинейтрофильные антитела
АNА — антинуклеарные антитела
АД — артериальное давление
АЛТ — аланинаминотрансфераза
АСЛ-О — антистрептолизин )
АСТ — аспартатаминотрансфераза
АЧТВ — активированное частичное тромбопластиновое время
БДУ — без дополнительных уточнений
БПГН – быстропрогрессирующий гломерулонефрит
ГБМ — гломерулярная базальная мембрана
ДВС — диссеминированная внутрисосудистая свертываемость
ДНК — дезоксирибонеулеиновая кислота
ИФА — иммуноферментный анализ
КТ — компьютерная томография
МРТ — магнитно-резонансная томография
МПГН – мембранопролиферативный гломерулонефрит
ОАК — общий анализ крови
ОАМ — общий анализ мочи
ОГН — острый гломерулонефрит
ОНС — остый нефритический синдром
ОПН — острая почечная недостаточность
ОРВИ — острая респираторно-вирусная инфекция
ПЦР — полимеразная цепная реакция
РФМК — растворимые фибринмономерные комплексы
СОЭ — скорость оседания эритроцитов
УЗИ — ультразвуковой исследование
ХПН — хроничекая почечная недостаточность
Категория пациентов: пациенты с ОГН, находящиеся на стационарном лечении.
Пользователи протокола: врач общей практики, врач-терапевт, врач-нефролог поликлиники, стационара.
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
+7 938 489 4483 / +7 707 707 0716 / + 375 29 602 2356 / office@medelement.com
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация:
1. Острый постинфекционный (постстрептококковый) гломерулонефрит
— с циклическим обратным развитием
— затяжное и хроническое течение
2. Острый нефритический синдром при системных заболеваниях (люпус-нефрит, нефрит Шенлейн-Геноха, др.васкулиты)
3. IgA-нефропатия
4. Быстропрогрессирующий гломерулонефрит
5. Мембранопролиферативный гломерулонефрит
По стадии:
• Развернутых клинико-лабораторных проявлений
• Обратного развития
• Неосложненный
• Осложненный (гипертонический криз, острая недостаточность мозгового кровообращения, ОПН, острая левожелудочковая недостаточность)
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Перечень основных диагностических мероприятий:
• Общий анализ крови (6 параметров), гематокрит
• СРБ количественным методом
• Определение креатинина, мочевины, мочевой кислоты
• Расчет скорости клубочковой фильтрации по формуле СКd-epi, cм. калкуляторы на сайте http://mdrd.com. При ограничениях в использовании данной формулы СКФ рассчитывать по формуле Кокрофта-Голта.
• Определение общего белка, белковых фракций
• Определение АЛТ, АСТ, холестерина, билирубина, общих липидов
• Определение калия, натрия, хлоридов, железа, кальция, магния, фосфора
• Определение АСЛ-О, стрептокиназы
• Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ
• Фибринолитическая активность плазмы)
• Исследование кислотно-основного состояния
• ИФА на маркеры вирусных гепатитов А, В, С, Д
• ИФА на внутриутробные, зоонозные инфекции
• ИФА на ауто-антитела к ДНК, антинуклеарные аутоантитела, антинейтрофильные цитоплазматические и перинуклеарные антитела, антитела к гломерулярной базальной мембране
• ИФА на фракции комплемента С1q, С3, С4
• Общий анализ мочи, суточная протеинурия
• Электрофорез белков мочи (селективность протеинурии)
• Протеин/креатининовый коэффициент (Отношение уровня протеина к уровню креатинина в общем анализе мочи)
• Анализ мочи по Зимницкому
• УЗИ органов брюшной полости
• Допплерометрия сосудов почек
• Осмотр глазного дна
Перечень дополнительных диагностических мероприятий:
• Иммунологические исследования: АNА, АNCА, антитела к двойной спирали ДНК, факторы комплемента С3, С4, С50, криоглобулины, антитела к кардиолипину, антитела к Стрептолизину-О, антитела к ГБМ (гломерулярная базальная мембрана)
• Биопсия почки, кожи, пжк, мыщц, слизистой прямой кишки
• ИФА-маркеры вирусных гепатитов А, В, С
• Рентгенография грудной клетки (одна проекция)
• Протеины Бенс-Джонса в крови и моче
• ПЦР на HBV-ДНК и HCV-РНК
• Коагулограмма 2 (РФМК, этаноловый тест, антитромбин III, функции тромбоцитов)
• ИФА на содержание иммуноглобулинов А, М, G, E
• Мазок из зева
• Консультация инфекциониста, отоларинголога
Обследования, которые необходимо провести до плановой госпитализации:
• Креатинин в моче
• Электролиты крови
• Общий белок
• Трансаминазы
• Тимоловая проба
• Билирубин крови
• Мазок из зева для бак.посева и/или содержания антистрептолизина-О
Диагностические критерии
Жалобы и анамнез:
Впервые возникший острый нефритический синдром: острое начало с изменения цвета мочи («мясных помоев»), появления отеков и повышения АД (триада симптомов). Симптомы появляются через 1-4 нед. после стрептококковой (фарингит) или другой инфекции. Очаги инфекции, проявления острого общего заболевания. Тошнота, рвота, головная боль (гипертоническая энцефалопатия, отёк мозга). Олигурия, анурия, боль в животе, боль в пояснице. Лихорадка (активность очаговой или острой инфекции, иммунокомплексного воспаления). Левожелудочковая сердечная недостаточность (чаще всего гиперволемическая) — ортопноэ, тахипноэ, тахикардия.
Физикальное обследование:
Периферические отёки (на лице, ногах, туловище), расширение границ сердца, АГ, олигоанурия.
Лабораторные исследования
Моча цвета кофе, чая или имеет вид «мясных помоев» (гематурия); видимые изменения мочи могут отсутствовать при эритроцитурии (микрогематурии, которая выявляется при лабораторном исследовании); также типична умеренная протеинурия — до 1-3 г/сут и больше 3г/сут. При исследовании осадка мочи -измененные эритроциты, эритроцитарные цилиндры. Умеренные проявления иммунопатологического процесса: повышение СОЭ до 20-30 мм/ч, повышение титра антистрептококковых АТ (антистрептолизин-О, антистрептокиназа, антигиалуронидаза), гипокомплементемия за счёт СЗ-компонента и снижение общего криоглобулина. Снижение СКФ, повышение концентрации в крови креатинина (азотемия). Неспецифические показатели воспаления: повышены концентрации СРБ, фибриногена, снижены — общего белка, альбуминов; возможна лёгкая анемия (за счёт гидремии).
При сохранении низкого уровня С3 комплемента в крови в течение 6-8 недель после активного нефритического синдрома, то такая картина может соответствовать МПГН, что является показанием к проведению биопсии почки с последующим патоморфологическим исследованием нефробиоптата, что позволяет выставить нозологический диагноз. Проводят её по строгим показаниям: дифференциальная диагностика с хроническим гломерулонефритом, в том числе при системных заболеваниях соединительной ткани, быстропрогрессирующим гломерулонефритом. а также при атипичном течении заболевания при наличии:
− более одной недели без положимтельной динамики
− сохраняющемся низком уровне С3 комплемента
− прогрессивном снижении функции почек (БПГН)
Для ОГН характерны следующие морфологические данные:
— Картина диффузного пролиферативного эндокапиллярного гломерулонефрита
— Инфильтрация почечных клубочков нейтрофилами и моноцитами
— Электронно-плотные депозиты иммунных комплексов
— Экстракапиллярная пролиферация в некоторых клубочках
— Отложения в петлях капилляров и мезангии IgG, компонента комплемента СЗ, реже — С1q и С4, IgA, IgM (СКВ).
Если имеет место выраженная протеинурия с отеками, то это соответствует смешанной форме (нефритический/нефротический).
Инструментальные исследования:
УЗИ почек: контуры гладкие, размеры не изменены или увеличены (при ОПН), эхогенность снижена.
ЭКГ при АГ выявляет перегрузку левого желудочка и возможные нарушения ритма.
Биопсия почки по показаниям. По результатам биопсии дифференцация пациентов согласно клинической и лабораторной картине. При выявлении нефритического/нефротического синдрома высока вероятность наличие люпус-нефрита, что всегда следует иметь в виду.
Показания для консультации специалистов:
Ревматолог, гематолог — появление новых симптомов или признаков системного заболевания.
Отоларинголог, стоматолог, акушер-гинеколог для санации инфекции носоглотки, полости рта и наружных половых органов, окулист для оценки изменений глазного дна.
Выраженная артериальная гипертензия, нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога, очаговая мозговая симптоматика — невропатолога.
При наличии вирусных гепатитов, зоонозных и др. инфекций — консультация инфекциониста.
Дифференциальный диагноз
Дифференциальный диагноз:
Признак
Лечение
Цели лечения:
— Вывод из острого состояния
— Ликвидация азотемии
— Купирование олигурии, отеков, судорог
— Нормализация артериального давления
— Уменьшение/исчезновение протеинурии, гематурии
Тактика лечения
Немедикаментозное лечение [2, 3, 4, 5, 6]:
Режим постельный первые сутки, затем палатный, общий.
Диета №7 (7а, 7б): ограничение поваренной соли (главным образом, натрия) и жидкости (объём получаемой жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл) при достаточном калораже и содержании витаминов. При наличии отеков, особенно в период их нарастания, содержание поваренной соли в пище ограничивается до 0,2-0,3 г в сутки, содержание белка в суточном рационе ограничивается до 0,5-0,6 г/кг массы тела в основном за счет белков животного, происхождения.
Медикаментозное лечение [2, 3, 4, 5, 6,7]:
1. С целью улучшения микроциркуляции в почках применяются антиагреганты – дипиридамол таблетки по 25 мг, покрытые пленочной оболочкой, 75 мг/сут В, таб; пентоксифиллин 100 мг/сут С амп.
2. С антигипертензивной и нефропротективной целью применяются ингибиторы ангиотензин-превращающего фермента – фозиноприл 20 мг/сут, эналаприл 20 мг/сут, рамиприл 10 мг/сут В, таб; блокаторы кальциевых каналов – амлодипин 10 мг/сут, нифедипин таблетки, покрытые оболочкой 10 и 20 мг, 40 мг/сут С, таб; блокаторы бета-адренорецепторов – бисопролол 10 мг/сут, блокаторы альфа- и бета-адренорецепторов карведилол 25 мг/сут С, таб, антагонисты рецепторов ангиотензина II (лозартан 100 мг/сут, телмисартан 80 мг/сут Втаб. и др.)
3. Для борьбы с отеками и гипергидратацией и связанными с ними осложнениями назначаются диуретики – петлевые А(фуросемид раствор для инъекций 10мг/мл по 2 мл в ампуле, 2-3 мг/кг, гидрохлортиазид (50-100 мг/сут) А таб, при неэффективности – ультрафильтрация.
4. Антибактериальное лечение проводят при наличии очага инфекции или острого инфекционного заболевания с целью устранения очага и эрадикации возбудителя. При постстрептококковом ОГН (мазок из зева, повышение титра антистрептококковых АТ) – бензилпенициллин по 1,0 млн ЕД 6 раз/сут 10 дней).
5. При синуситах, пневмонии препараты выбора (перечислены последовательно в соответствии с приоритетом выбора) — Амоксициллин, клавулановая кислота таблетки 500 мг внутрь 2 раза в сутки 7-10 дней, цефаклор порошок для приготовления суспензии 125мг/5мл, 250-500 мг/сут в 2 приёма 7-10 дней В.
6. При аллергии на β-лактамные антибиотики назначают ЛС из группы макролидов: азитромицин 500 мг 1 раз в сутки 5 дней, спирамицин таблетки, покрытые оболочкой, 1,5 млн МЕ и 3,0 млн МЕ, 6 млн МЕ в сутки 7 дней В.
7. При выраженной азотемии и гиперкалиемии проводится гемодиализ.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
Профилактические мероприятия:
— профилактика вирусных, бактериальных, грибковых инфекций
— профилактика нарушений электролитного баланса
— профилактика эклампсии, сердечно-сосудистой недостаточности, ДВС-синдрома
Дальнейшее ведение:
На поликлиническом этапе после выписки из стационара: соблюдение режима (устранение переохлаждений, стрессов, физических перегрузок), диеты; завершение лечения (санация очагов инфекции, антигипертензивная терапия) диспансерное наблюдение в течение 5 лет (в первый год – ежеквартально измерение АД, анализ крови, мочи, определение содержания креатинина сыворотки крови и расчет СКФ по креатинину – формула СКd-epi, cм. калкуляторы на сайте http://mdrd.com., или Кокрофта-Голта).
При сохранении экстраренальных признаков более чем 2 месяца (артериальная гипертензия, отеки), выраженного мочевого синдрома или утяжелении их необходимо проведение биопсии почки, так как вероятны неблагоприятные морфологические варианты ГН, требующие иммуносупрессивной терапии.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Выведение из острого состояния; ликвидация азотемии; олигоурии; отеков; судорог, уменьшение/исчезновение протеинурии, гематурии; нормализация функции почек и артериального давления; верификация диагноза.
Острый гломерулонефрит
Острый гломерулонефрит – это заболевание иммуновоспалительного характера, характеризующееся вовлечением структурных единиц почек – нефронов и преимущественным поражением клубочкового аппарата. Патология протекает с развитием экстраренальных синдромов (отечного и гипертонического) и ренальных проявлений (мочевого синдрома). В диагностике применяется исследование мочи (общий анализ, проба Реберга, Зимницкого, Нечипоренко), УЗИ почек, биохимическое и иммунологическое исследование крови, биопсия почечной ткани. Лечение требует соблюдения постельного режима и диеты, назначения стероидных гормонов, гипотензивных, диуретических средств.
- Причины
- Патогенез
- Классификация
- Симптомы острого гломерулонефрита
- Диагностика
- Лечение острого гломерулонефрита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Острый гломерулонефрит развивается преимущественно у детей в возрасте 2-12 лет и взрослых до 40 лет. Мужчины заболевают в 15,2 раза чаще, чем женщины. Пик заболеваемости приходится на влажное и холодное время года. При болезни происходит преимущественное поражение клубочков (почечных телец), кроме этого в патологический процесс вовлекаются канальца и межуточная ткань обеих почек. Поражение почек связано со специфической иммунной реакцией, обусловленной инфекционным или аллергическим процессом.

Острый гломерулонефрит
Причины
В большинстве случаев развитие острого гломерулонефрита сопряжено с перенесенной стрептококковой инфекцией – фарингитом, ангиной, обострением тонзиллита, скарлатиной, рожистым воспалением кожи. Этиологическим агентом в этих случаях, как правило, выступает b-гемолитический стрептококк группы А. О стрептококковой этиологии острого гломерулонефрита свидетельствует определение повышенного титра антител к стрептококковой гиалуронидазе и стрептолизину-О, увеличение ЦИК, содержащих антигены к стрептококку.
Иногда развитию болезни предшествует вирусная инфекция – грипп, эпидемический паротит, ветряная оспа, краснуха, инфекционный мононуклеоз, герпес, гепатит. Реже патология возникает после дифтерии, стафилококковых и пневмококковых пневмоний, малярии, бруцеллеза, инфекционного эндокардита, брюшного и сыпного тифа и других инфекций.
Кроме инфекционно-иммунных острых гломерулонефритов встречаются неинфекционно-иммунные формы заболевания, вызванные введением сывороток и вакцин, индивидуальной непереносимостью пыльцы растений, приемом нефротоксичных лекарственных препаратов, укусом насекомых или змей, алкогольной интоксикацией и др. причинами. Предрасполагающими факторами служат переохлаждение, анатомо-физиологическая незавершенность строения нефронов у детей.
Патогенез
Специалисты в сфере современной урологии придерживаются мнения, что острый гломерулонефрит — это иммунокомплексная патология. После инфекционного или аллергического воздействия происходит изменение реактивности организма, что проявляется образованием антител к чужеродным антигенам. Взаимодействуя с комплементом, иммунные комплексы откладываются на поверхностях базальных мембран капилляров клубочков. Изменяется структура капиллярных стенок, увеличивается проницаемость сосудов, создаются условия для тромбообразования.
Расстройство трофики почечной ткани ведет к тому, что в ишемической почке активизируется функция ренин-ангиотензин-альдостероновой системы, что приводит к спазму периферических сосудов и, как следствие, повышению АД. На этом фоне нарушаются процессы фильтрации и реабсорбции, происходит задержка Na и воды, в моче появляются патологические элементы.
Классификация
По вызывающим поражение причинам различают первичный, идиопатический и вторичный гломерулонефрит. Первичный гломерулонефрит связан с инфекционным, аллергическим или токсическим воздействием на почечную ткань; вторичный – служит проявлением системной патологии (геморрагического васкулита, СКВ и др.); идиопатический гломерулонефрит развивается по неопределенным причинам. В зависимости от этиофакторов гломерулонефриты могут быть инфекционно-иммунными и неинфекционно–иммунными.
По клиническому течению заболевание может развиваться в классической развернутой форме (с гипертензивным, отечным и мочевым синдромами), в бисиндромной форме (сочетание мочевого синдрома с отечным или гипертензивным) или моносиндромной форме (только с мочевым синдромом). В МКБ-10 для обозначения острого диффузного гломерулонефрита используется понятие «острый нефритический синдром».
Симптомы острого гломерулонефрита
Классическая картина включает триаду симптомокомплексов: почечный (ренальный) – мочевой синдром и внепочечные (экстраренальные) – отечный и гипертензивный синдромы. Патология обычно манифестирует спустя 1-2 недели после имевшего место этиологического воздействия (инфекции, аллергической реакции и т. д.).
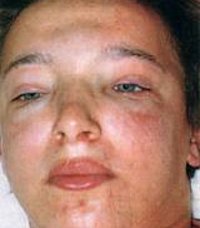
Появление отеков – наиболее ранний и частый признак острого гломерулонефрита, встречается у 70-90% пациентов, у половины из них отеки бывают значительными. Отеки располагаются преимущественно в области лица: наиболее выражены по утрам и спадают днем, сменяясь отечностью лодыжек и голеней. В дальнейшем отечный синдром может прогрессировать до анасарки, гидроперикарда, гидроторакса, асцита. В некоторых случаях видимые отеки могут отсутствовать, однако ежедневное увеличение массы тела пациента свидетельствует о задержке жидкости в тканях.
Артериальная гипертензия обычно выражена умеренно: у 60-70% пациентов АД не превышает 160/100 мм рт. ст. Однако стойкая длительная гипертензия имеет неблагоприятный прогноз. Для острого гломерулонефрита характерно сочетание артериальной гипертензии с брадикардией менее 60 уд. в мин., которая может держаться на протяжении 1-2 недель. При остро развивающейся гиповолемии возможны явления недостаточности левого желудочка, выражающейся сердечной астмой и отеком легких.
Нередко отмечается развитие церебральных нарушений, обусловленных отеком головного мозга — головной боли, тошноты и рвоты, снижения зрения, «пелены» перед глазами, понижения слуха, психо-моторной возбудимости. Крайним проявлением церебрального синдрома может стать развитие ангиоспастической энцефалопатии – эклампсии (тонико-клонических судорог, потери сознания, набухания шейных вен, цианоза шеи и лица, урежения пульса и т. д.).
Течение патологии может сопровождать болевой синдром различной степени выраженности: боли в пояснице чаще симметричны и обусловлены растяжением почечных капсул и нарушением уродинамики. Мочевой синдроме характеризуется ранним развитием олигурии и даже анурии в сочетании с сильной жаждой. При этом отмечается повышение относительной плотности мочи, появление в моче гиалиновых и зернистых цилиндров, эритроцитов, большого количества белка.
Эритроцитурия может протекать в виде микрогематурии (Er- 5 –50 – 100 в поле зрения) или макрогематурии, при которой моча становится цвета «мясных помоев». Протеинурия и гематурияе в большей степени выражены в первые сутки заболевания. Реже острый гломерулонефрит развивается по типу моносиндромной (мочевой) формы без отеков и при нормальном АД. На фоне болезни может формироваться нефротический синдром.
Диагностика
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки. Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром. Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4.
УЗИ почек обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации. Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующего нефрита. При острой форме болезни в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Лечение острого гломерулонефрита
Терапия проводится в урологическом стационаре и требует назначения строгого постельного режима, бессолевого диетического питания с ограничением потребления животных белков, жидкости, назначением «сахарных» и разгрузочных дней. Производится строгий учет количества потребляемой жидкости и объема диуреза. Основная терапия заключается в применении стероидных гормонов — преднизолона, дексаметазона курсом до 5-6 недель.
При выраженных отеках и артериальной гипертензии одновременно назначаются диуретические и гипотензивные средства. Антибиотикотерапия проводится при имеющихся признаках инфекции (тонзиллите, пневмонии, эндокардите и др.). При острой почечной недостаточности может потребоваться назначение антикоагулянтов, проведение гемодиализа. Курс стационарного лечения составляет 1-1,5 месяца, после чего пациента выписывают под наблюдение врача-нефролога.
Прогноз и профилактика
В большинстве случаев патология хорошо поддается терапии кортикостероидными гормонами и заканчивается выздоровлением. В 1/3 случаев возможен переход в хроническую форму; смертельные исходы крайне редки. На этапе диспансерного наблюдения пациенту требуется динамическое исследование мочи.
Профилактика развития первичного острого гломерулонефрита и его рецидивов заключается в лечении острых инфекций, санации хронических очагов в носоглотке и полости рта, повышении сопротивляемости организма, недопущении охлаждения и длительного нахождения во влажной среде. Лицам с повышенным аллергическим фоном (крапивницей, бронхиальной астмой, сенной лихорадкой) профилактические вакцинации противопоказаны.
Источник https://diseases.medelement.com/disease/%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%BD%D0%B5%D1%84%D1%80%D0%B8%D1%82%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B9-%D1%81%D0%B8%D0%BD%D0%B4%D1%80%D0%BE%D0%BC-%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B9-%D0%B3%D0%BB%D0%BE%D0%BC%D0%B5%D1%80%D1%83%D0%BB%D0%BE%D0%BD%D0%B5%D1%84%D1%80%D0%B8%D1%82/13928
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/acute-glomerulonephritis
Источник