Контагиозный моллюск: все о лечении заболевания у детей
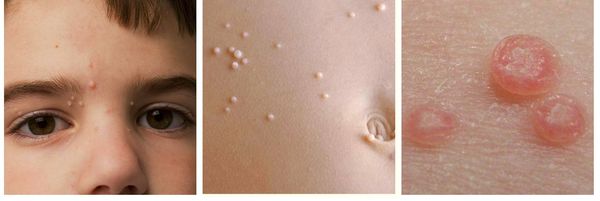
Распространенным заразным вирусным заболеванием кожи у детей является контагиозный моллюск. Несмотря на название, этот моллюск совсем не моллюск, а вирус! И хотя инфекция не угрожает жизни заболевших и у многих проходит самостоятельно, сами высыпания вызывают косметический дискомфорт. Кроме того, у детей могут быть неприятные ощущения, зуд, расчесывание кожи. Как можно избавиться от болезни? Есть ли домашние методы лечения, одобренные для детей?
Дисплазия соединительной ткани — чума XXI века. Пути решения и какую роль в этом играет коллаген
Как препараты, содержащие коллаген, могут помочь в реабилитации после травм или ожогов?
Контагиозный моллюск: как ребёнок мог заразиться?

Название болезни довольно-таки странное, ведь нет абсолютно никакой связи с моллюсками. Это вирусная инфекция, которая может встречаться у детей и взрослых, однако чаще болеют именно дети. Пик заболеваемости регистрируется в старшем дошкольном и младшем школьном возрасте (5-10 лет).
Заразиться инфекцией можно только от другого человека. Вирус передается контактным путем через кожу. Передаче инфекции способствует пользование общими бельем и одеждой, полотенцами, игрушками, предметами личной гигиены, спортивным инвентарем, предметами мебели.
Можно заразиться вирусом в детском саду, в школе, бассейне и других детских учреждениях. Инфицирование происходит при тесных контактах. Малыши могут заразиться контагиозным моллюском от своих матерей при грудном вскармливании. Отмечается также половой путь передачи инфекции, что актуально для подростков и взрослых.
Как заподозрить заболевание?
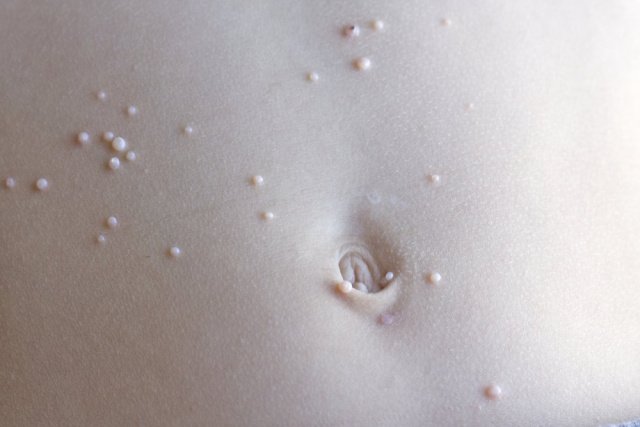
Постановка диагноза контагиозного моллюска не вызывает труда. Как правило, это делается на основании осмотра ребёнка. Далеко не всегда нужна лабораторная диагностика. Спустя несколько недель или месяцев от момента заражения (обычно 2-8 недель) на коже появляются типичные высыпания.
Они могут располагаться на любом участке тела за исключением кожи ладоней, ступней, волосистой части головы. Излюбленная локализация – лицо, шея, конечности, живот, спина, грудь. Реже элементы сыпи отмечаются под слизистыми оболочками. Некоторые пациенты не обращают внимание на появление странных высыпаний, но у многих они еще и чешутся.

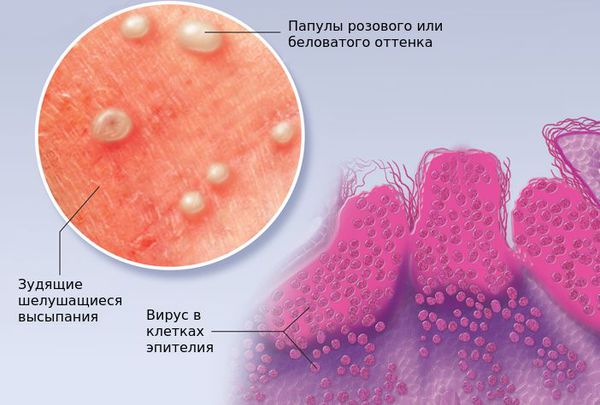
На что похожи высыпания? Они имеют вид мелких светлых узелков, немного возвышающихся над кожей. В центре высыпаний может быть пупкообразное вдавление.
Какой цвет высыпаний характерен для контагиозного моллюска? Обычно элементы имеют розоватый или телесный оттенки, могут быть перламутровыми или полупрозрачными.
Сколько элементов сыпи бывает у одного заболевшего? Бывает по-разному: от единичных элементов до нескольких десятков и даже сотен (чаще не больше 20).
Если надавить на узелок, то из него выделяется кашицеобразная светлая масса. Однако делать это не рекомендуется, так как выдавливание и расчесывание узелков способствует их дальнейшему распространению. Кроме того, травмирование элементов сыпи может стать предпосылкой для их инфицирования.
У каждого десятого заболевшего сыпь атипичная: слишком мелкая или крупная, напоминает акне или бородавки. В таких случаях диагностика болезни может быть затрудненной.
Лечить или нет?

При появлении на коже ребёнка высыпаний, похожих на инфицирование кожи вирусом контагиозного моллюска, необходимо проконсультироваться с врачом-педиатром. Вполне возможно, что педиатр направит ребёнка к дерматологу или к детскому хирургу. Единичные высыпания, которые не приносят дискомфорта, можно не лечить. Скорее всего, через несколько месяцев они пройдут самостоятельно, если их не расчесывать и не выдавливать.
Если же высыпаний много, они распространяются по телу, зудят, причиняют косметические неудобства или располагаются в таких местах, где часто контактируют с кожей других людей или предметами, то стоит обсудить с врачом возможные варианты лечения.
Какие методы лечения контагиозного моллюска существуют?
Существует несколько способов лечения поражения кожи вирусом контагиозного моллюска. Одни из них применяются реже, другие чаще. Выбор метода лечения делается индивидуально. Врачи опираются на возраст ребёнка, количество и локализацию высыпаний, собственный опыт, возможности лечебного учреждения.
Какие же способы лечения применяются у детей?
- Хирургическое вылущивание элементов высыпаний или удаление узелков с помощью лазера, электрокоагуляции, жидкого азота (это эффективные и быстрые методы лечения, но от них часто остаются рубчики на коже или участки гиперпигментации).
- Обработка пораженных участков кожи специальными косметическими средствами (доступ к ним в России ограничен).
- Обработка лекарственными препаратами на основе 5% раствора гидроксида калия разрешена с 2-3 лет;
- Использование иммуномодуляторов и противовирусных средств (спорный способ, но некоторые врачи используют такие методики).
Существуют ли домашние методы борьбы с контагиозным моллюском?

Заболевание это известно очень давно, поэтому, конечно же, накопился немалый опыт лечения вирусного поражения кожи с помощью народных методов. Современные врачи не рекомендуют их использовать, особенно у детей, так как эти мероприятия могут быть опасными для ребёнка.
Большинство народных методов борьбы с контагиозным моллюском основаны на том, чтобы «выжечь» узелки из кожи. Для этого используют концентрированные соки растений (чистотел, череда и др.), насыщенный раствор марганцовки. Однако они могут повредить и здоровую кожу (ведь узелки очень маленькие), а также попасть в глаза и на слизистые оболочки, что очень негативно сказывается на здоровье.
Существуют ли безопасные народные методы лечения?
Да, в литературе описаны безопасные домашние процедуры, опыт применения которых для борьбы с контагиозным моллюском есть в разных странах. Не стоит возлагать на них большие надежды и ждать быстрого выздоровления ребёнка, но после консультации с врачом некоторые из них попробовать можно.
Теплая ванна продолжительностью 10-15 минут, в которую добавлена коллоидная овсянка, оказывает успокаивающее действие на кожу, уменьшает зуд, снимает воспаление. Что такое коллоидная овсянка? Это очень мелкая овсяная крупа, полученная с помощью кипячения, экстрагирования материала и измельчения до порошка. Коллоидная овсянка не имеет запаха, является гипоаллергенной, поэтому подходит для использования как детям, так и взрослым. Целебными свойствами обладают триглицериды, входящие в овсянку. Приобрести ее можно в аптеке, или супермаркете, а также заказать через интернет. Вреда от такой процедуры не будет.
Маловероятно, что нанесение кокосового масла на кожу поможет в борьбе с контагиозным моллюском, однако оно обладает успокаивающим и противовоспалительным эффектом за счет входящих в его состав жирных кислот. Масло без труда можно приобрести в магазинах здорового питания и аптеках. При отсутствии аллергии на масло его можно использовать у детей после консультации с детским врачом.
- Масло чайного дерева
Это хороший антисептик, который можно купить в магазине или в аптеке. Перед применением стоит провести аппликационный тест на здоровом участке кожи на предмет аллергической реакции, что бывает нередко. При отсутствии аллергии масло в разбавленном виде можно применять на пораженной контагиозным моллюском коже дважды в день, однако есть доказательства, что чрезмерное количество этого средства негативно влияет на гормональный фон у детей.

В США было проведено клиническое испытание по лечению зараженным контагиозным моллюском детей с помощью масла чайного дерева, органически связанного йода и сочетанного применения данного масла и йода. В испытании приняли участие 48 детей, которых разделили на три группы (в зависимости от применяемой методики лечения).
По результатам испытания ученые пришли к выводу, что сочетанное применение масла чайного дерева и органически связанного йода эффективно помогает в борьбе с контагиозным моллюском. Высыпания уменьшились более чем на 90% у большинства детей спустя месяц от начала лечения. Просто масло чайного дерева или только йод таких результатов не дали.
Однако на сегодняшний день нет рекомендаций относительно того, как именно, как долго и в каких количествах можно проводить такую терапию.
- Австралийский лимонный мирт
Это австралийское растение, которое служит ингредиентом многих блюд жителей Австралии. Сейчас из него делают эфирные масла и специи, его добавляют в косметические средства. Приобрести лимонный мирт можно в магазинах здорового питания и в интернет-магазинах. Как растение помогает бороться с контагиозным моллюском?

В США было проведено клиническое исследование, в котором принял участие 31 ребёнок с поражением кожи контагиозным моллюском. У части детей кожу обрабатывали кожные высыпания 10% раствором эфирного масла австралийского лимонного мирта, другой части детей проводили обработку высыпаний оливковым маслом. Лечебные процедуры проводились каждый день однократно.
Оценка результатов была проведена через 3 недели от начала лечения. Более чем у половины детей, которым обрабатывали кожу эфирным маслом австралийского лимонного мирта, на 90% уменьшилось число высыпаний. Ни у одного ребёнка из второй группы не наблюдалось положительного эффекта.
Не стоит использовать никакие методы лечения контагиозного моллюск без консультации с врачом. Согласно российским рекомендациям по лечению данного заболевания, ребёнка могут отстранить от доступа в детский коллектив до его полного выздоровления. Чаще всего именно этот факт заставляет родителей заболевшего ребёнка обратиться за помощью к быстрым методам лечения, несмотря на их болезненность и травматичность и в случае народных методов, неэффективность и опасность для здоровья.
Читайте далее

Лактазная недостаточность у грудничков: о чем важно знать
Что такое лактазная недостаточность? Почему именно у грудничков симптомы этой болезни самые яркие? Как лечится лактазная недостаточность?

Био-сок из корня куркумы: польза для здоровья, иммунитета и похудения
Стараетесь вести здоровый образ жизни? Почаще пейте сок корня куркумы, имеющий массу полезных свойств.

Каковы ваши шансы достичь долголетия: пройдите тест от ученых

Гид по детской обуви: как ее правильно выбирать?
Выбираем первые туфли и ботиночки: как не навредить малышу?

Готовимся к школе: как выбрать безопасный школьный портфель
Выбираем портфель! Требования к качеству учебных принадлежностей направлены на охрану здоровья школьников и создание достойных условий для обучения.

Критерии выбора сменной обуви для дошколят и школьников: лайфхаки от экспертов
Что подходит для сменки в детский сад и школу: советы по выбору.

Как выбрать рюкзак для школьника: полезные лайфхаки
Подешевле? Подороже? С какой спинкой? Из какого материала? Подскажем и поможем не запутаться.

Собираем ребенка в школу
К сборам ребенка в школу родители должны подойти с большой ответственностью.

Ортопедическая обувь: реальная польза и возможный вред
Сегодня ортопедическая обувь часто воспринимается как панацея в лечении патологий стоп. Но так ли это?
Контагиозный моллюск — симптомы и лечение
Что такое контагиозный моллюск? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Аллерголог Cтаж — 17 лет
Клиника «Скандинавия» на проспекте Славы
Дата публикации 18 июля 2020 Обновлено 29 октября 2021
Определение болезни. Причины заболевания
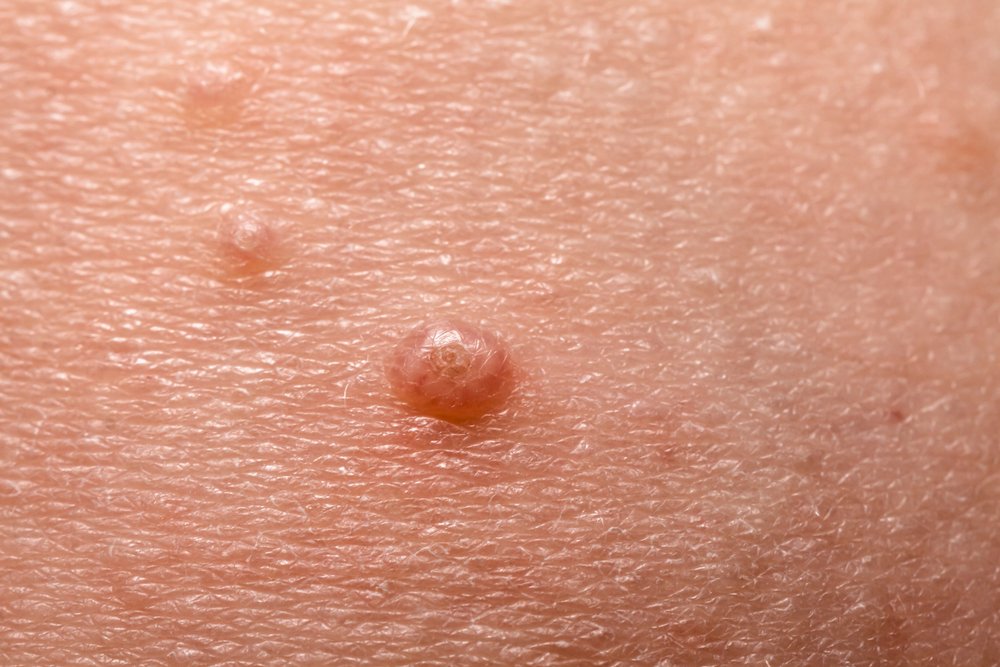
Контагиозный моллюск — вирусное заболевание кожи, которое проявляется полушаровидными узелками розового цвета с вдавлением в центре. Заболевание практически всегда проходит самостоятельно. Такое интересное название оно получило из-за схожести узелков при сильном увеличении с улиткой или жемчужиной. К поеданию морепродуктов или купанию в море болезнь отношения не имеет.
Заболевание вызывает вирус контагиозного моллюска (Molluscum contagiosum virus) семейства Poxviridae. Другой известный представитель этого семейства — вирус натуральной оспы.
Распространённость контагиозного моллюска среди детей во всём мире составляет приблизительно 3-11 %. В среднем в популяции заражено от 1,2 % до 22 % населения, мужчины болеют чаще [8] . Контагиозный моллюск более распространён в тёплом влажном климате.
Инкубационный период заболевания длится от одной недели до нескольких месяцев и в среднем составляет от 2 до 7 недель. Продолжительность инкубационного периода зависит от количества возбудителя (инфицирующей дозы), его вирулентности (заразности), а также состояния иммунной системы на момент заражения.
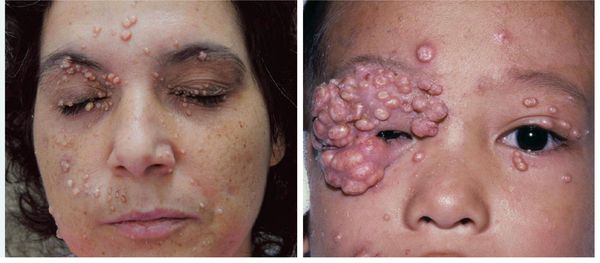
Поражение лица и век контагиозным моллюском:
Контагиозным моллюском чаще болеют:
- Дети 1-14 лет (чаще 1-4 года).
- Пожилые люди — на фоне ослабленной работы иммунной системы заболевание протекает более тяжело, высыпания обширно поражают кожу и слизистые.
- Люди с иммуносупрессией, ВИЧ — у пациентов с ослабленным иммунитетом размер узелков может достигать 10-15 мм в диаметре, обширно поражая кожу, в том числе кожу век. Контагиозный моллюск встречается у 5-30 % пациентов с ВИЧ [2] .
- Пациенты с атопическим дерматитом находятся в группе риска по заражению контагиозным моллюском. Из-за зуда возникают множественные повреждения кожи (царапинки и трещинки), через которые вирус может распространяться с одной части тела на другую. Это приводит к рецидивирующему течению заболевания. Пациентам с атопическим дерматитом необходимо тщательно следить за кожей, используя уходовые средства (эмольянты), и не допускать появления кожного зуда [3] .
Контагиозный моллюск у детей
У детей высыпания обычно появляются на туловище, конечностях, голове и шее. У детей школьного возраста заражение происходит в основном контактным путём — при соприкосновении с кожей заражённого человека или инфицированным предметом при посещении плавательного бассейна или спортивных секций.
Контагиозный моллюск у взрослых
Заболевание чаще встречается у детей, но могут болеть и взрослые с ослабленной иммунной системой. Людям с нормальным иммунитетом инфекция может передаться половым путём, в таком случае она поражает гениталии [25] .
Пути передачи инфекции
- контактный — взаимодействие с больным человеком или с предметами, инфицированными вирусом, например с полотенцами или одеждой;
- половой — обычно высыпания возникают на гениталиях, лобке, внутренней поверхности бёдер и нижней части живота;
- передача через нанесение татуировки[6] ;
- передача от матери к ребёнку во время родов возможна, но встречается нечасто [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы контагиозного моллюска
При заболевании на коже возникают мелкие узелки — 1,5-2 мм в диаметре. Они быстро растут и принимают вид телесно-розоватых, красных или прозрачных, не сливающихся между собой полушаровидных папул величиной до 5-10 мм с центральным пупковидным углублением. При надавливании на узелок из него выделяется белая творожисто-кашицеобразная масса, состоящая из ороговевшего эпителия и «моллюсковых телец» — типичных для данного заболевания клеток яйцевидной формы, наполненных вирусными частицами.
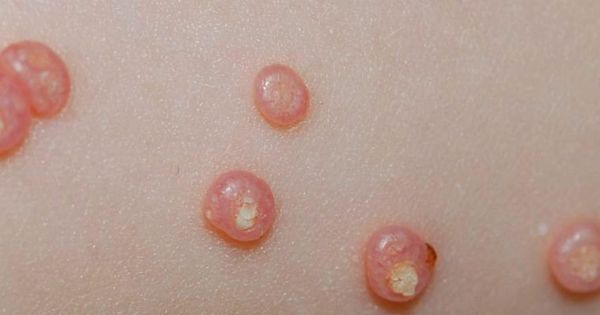
Других жалоб заболевание не вызывает, высыпания не болят и не чешутся. Температура тела не повышается, самочувствие и общее состояние не страдает. Возможна любая локализация высыпаний, но чаще всего они поражают лицо, веки, шею, грудь, подмышечные впадины, складки конечностей и половые органы. Высыпания на веках могут сочетаться с хроническим конъюнктивитом или кератитом. Кожа вокруг папул часто легко или умеренно раздражена. Возможно линейное расположение высыпаний, вызванное переносом вируса с одного участка кожного покрова или слизистой на другой.
Поражение груди и живота контагиозным моллюском:
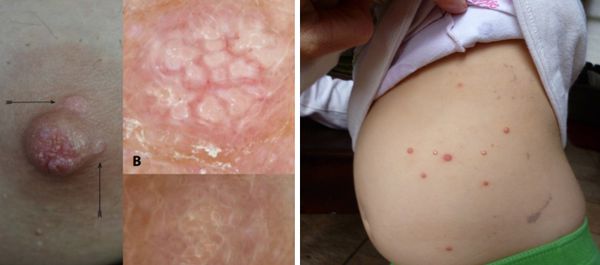
Патогенез контагиозного моллюска
Заражение контагиозным моллюском происходит после взаимодействия с инфицированными людьми или заражёнными предметами. Вирус проникает в кожу через небольшие ссадины и микротрещины и размножается исключительно в клетках плоского эпителия. Поражённые клетки увеличиваются в размерах, а при достижении критической точки их стенки лопаются и скапливаются в центре папулы.
Без лечения высыпания на коже сохраняются 6-9 месяцев, но могут оставаться и до двух лет. Это связано с уклонением вируса контагиозного моллюска от иммунного ответа. Механизм таких «пряток» от нашей иммунной системы не до конца изучен, но, вероятно, включает выработку вирусом специфических белков, которые мешают сформироваться правильному иммунному ответу и уничтожению контагиозного моллюска. Однако через 6-24 месяца иммунный ответ формуется — образуются защитные антитела, и наступает выздоровление [5] .
Классификация и стадии развития контагиозного моллюска
Существует четыре типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым (75-96 % случаев) является тип MCV-1. Тип MCV-2 зачастую выявляется у взрослых, он связан с ВИЧ и иммунодефицитными состояниями и передаётся половым путём. Клиническая картина заболевания при заражении всеми этими типами схожа.
Контагиозный моллюск поражает:
- туловище — в 63 % случаев;
- ноги — 57 %;
- руки — 44 %;
- голову или шею — в 31 %;
- ягодицы — 17 %;
- гениталии — 17 %.
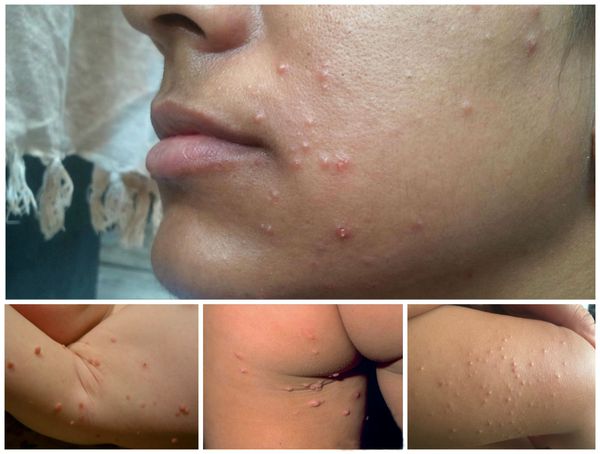
По количеству поражённых областей:
- одна область — 24 %;
- две области — 35 %;
- более трёх областей — 42 %.
По количеству папул:
- менее 10 папул — 35 %;
- 10-49 — 60 %;
- более 50 — 5 % [20] .
По форме заболевания выделяют:
1. Типичная форма:
- локализованная (группа папул находится в одной анатомической зоне);
- генерализованная (несколько скоплений высыпаний, например на коже век и рук).
2. Атипичная форма (встречается очень редко):
- гигантские моллюски — элементы сыпи могут сливаться между собой и образовывать высыпания диаметром 3 см и более;
- ороговевающие моллюски — кожа на месте высыпаний интенсивно шелушится, с неё постоянно сходят чешуйки;
- кистозные моллюски — на месте узелка появляются кисты;
- изъязвлённые моллюски — на коже образуется эрозивная поверхность, переходящая в язвочки;
- моллюски, напоминающие милиум, угри, бородавки;
- педикулярные моллюски — узелок расположен над поверхностью кожи на тонкой ножке [8] .
Осложнения контагиозного моллюска
Возможные осложнения:
- у пациентов с ВИЧ, начинающих приём антиретровирусной терапии (АРТ), могут появиться новые узелки как часть воспалительного ответа (синдрома иммунного восстановления) [9] ;
- рубцы на месте удалённых папул;
- косметологические дефекты, особенно при поражении кожи лица; [17]
- хронический конъюнктивит или поверхностный кератит при поражении конъюнктивы или роговицы;
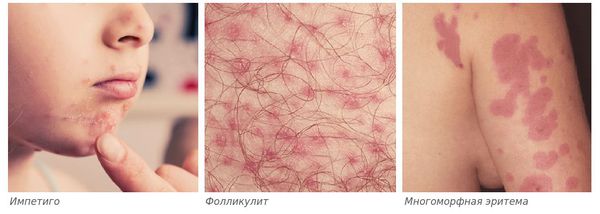
- бактериальные осложнения, чаще всего вызываемые золотистым стафилококком и стрептококками, — импетиго (поверхностная инфекция кожи), фолликулит (поражение волосяных фолликулов) или многоморфная эритема (высыпания на коже и слизистых).
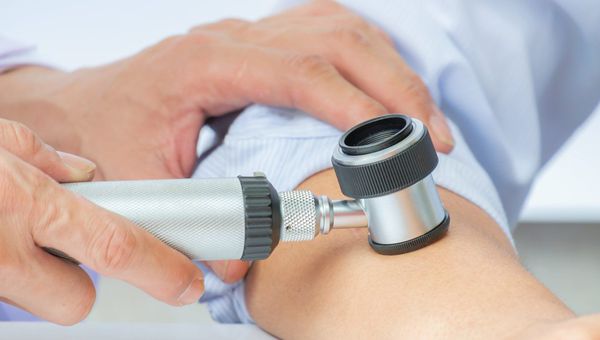
Диагностика контагиозного моллюска
Осмотр
Диагноз чаще всего выставляется на основании осмотра и обнаружения белых, розово-телесных папул с центральным пупкообразным вдавлением.
Изредка необходима увеличительная линза или дермоскопия, которые помогут в визуализации центрального «пупка», если он не виден невооружённым глазом.
Биопсия
Биопсия используется крайне редко, только при атипичных проявлениях заболевания или неясном диагнозе (например, при ВИЧ-инфекции для исключения глубоких микозов кожи).
Вирус контагиозного моллюска и его тип можно выявить методом ПЦР (полимеразная цепная реакция). Метод применяется в научных исследованиях, но практически не используется в клинической практике [10] [11] .
Дифференциальная диагностика
Контагиозный моллюск следует отличать от милиа (угрей с белой головкой, которые образуется при избыточной деятельности сальных желёз), кист, закрытых комедонов, плоских бородавок, криптококкоза (инфекционного заболевания, вызываемого дрожжевыми грибами Cryptococcus neoformans), герпесвирусного поражения кожи [4] .
Лечение контагиозного моллюска
Какой врач лечит контагиозный моллюск
Заболевание лечит дерматолог амбулаторно, госпитализация не требуется.
Подходы к лечению контагиозного моллюска в РФ и Европе разнятся:
- В Европе применяют выжидательную тактику. Ни одно вмешательство не было признано эффективным — высыпания чаще регрессируют через несколько месяцев или лет самопроизвольно без лечения. Однако родители часто требуют провести лечение детей незамедлительно [13] .
- По мнению российских учёных, в связи с быстрым развитием заболевания и высокой заразностью вируса лечение необходимо начинать как можно раньше [21] .
Удаление контагиозного моллюска
Если имеется всего несколько узелков, то их можно механически удалить пинцетом, иглой или кюреткой.
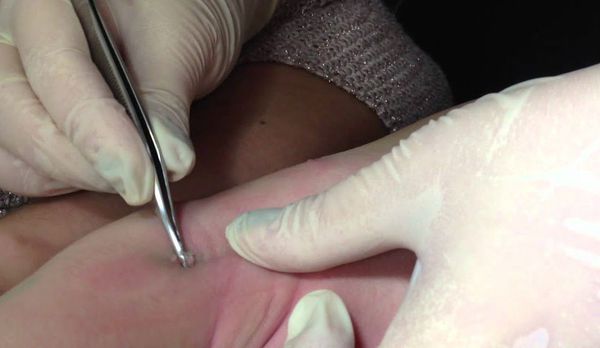
Согласно данным европейских исследований, кюретаж не рекомендован при поражении лица и генитальной области. Риски проведения кюретажа включают боль, психологическую травму, появление рубцов, гипо- или гиперпигментации. Процедура болезненна, но для уменьшения боли достаточно нанести крем с Lidocaini hydrochloridum (лидокаином) или Prilocainum (прилокаином) за 20-30 минут до удаления узелков. Если удалить папулы механически невозможно, то следует ждать их самостоятельного регресса.
Не рекомендуется заниматься самолечением, так как при неправильном удалении узелков высок риск их инфицирования, появления рубчиков после заживления, а также дальнейшего распространения высыпаний на другие участки тела.
У пациентов, страдающих сопутствующим атопическим дерматитом, после кюретажа отмечаются повторные поражения кожи, иногда даже в большем объёме (через 4 недели — у 66 %, через 8 недель — у 45 % пациентов) [22] .
Для лечения также применяются:
- Криодеструкция — нанесение жидкого азота тампоном или распылителем в течение 10-20 секунд. При необходимости процедуру можно повторить. Эффективный и не очень болезненный метод [14].
- Лазерная деструкция — удаление папул углекислотным или импульсным лазерами на красителях. При сохранении высыпаний повторную операцию проводят через 2-3 недели. Рецидивов обычно не бывает. Побочные эффекты включают лёгкую болезненность в момент удаления, преходящее покраснение кожи и гипо- или гиперпигментацию кожи [23] .
- Электрокоагуляция — это температурное воздействие на изменённые моллюском кожные покровы. Используется при множественных высыпаниях и крупных элементах, не поддающихся криодеструкции (особенно у ВИЧ-инфицированных пациентов). Часто для удаления крупных элементов требуется инфильтрационная анестезия. Это укол с анестетиком, чаще лидокаином, в очаг поражения: в этом месте блокируются нервные импульсы, и пациент не чувствует боль. Возможно удаление в несколько этапов [15] .

- Фотодинамическая терапия топической 5-аминолевулиновой кислотой — лечение основано на взаимодействии лекарства с лазерным излучением. Успешно используется при рецидивирующем течении контагиозного моллюска у пациентов с ВИЧ-инфекцией. Также у таких пациентов применяют пилинг лица трихлоруксусной кислотой.
После удаления папул необходимо провести обработку кожи антисептиками [16] .
Медикаментозное лечение контагиозного моллюска
Системная терапия контагиозного моллюска не проводится. В связи с отсутствием доказательной базы об эффективности и безопасности в РФ местных препаратов по лечению контагиозного моллюска вопрос их применения остаётся спорным.
В мировой практике используют следующие местные препараты:
- Подофиллотоксин крем 0,5 % — применяется дважды в день в течение трёх суток подряд в неделю. Курс лечения составляет до шести недель. Побочные эффекты включают жжение, зуд, раздражение, изменение пигментации кожи. Не рекомендован для беременных из-за потенциальной токсичности для плода. Не одобрен FDA в США для лечения контагиозного моллюска.
- Кантаридин 0,7 % (экстракт жуков-нарывников) — препарат отпускают без рецепта, но его нанесение требует даже от врача определённых навыков, поскольку возможны серьёзные ожоги кожи и слизистых. Токсичен при попадании внутрь. Эффект наступает быстро, лекарство безболезненно при нанесении. Препарат не следует применять на лице, гениталиях, в перианальной зоне из-за риска образования рубцов. Также не одобрен FDA для лечения контагиозного моллюска [24] .
- Гидроксид калия 10 % — признан эффективным и безопасным препаратом для лечения контагиозного моллюска. К побочным эффектам относятся болезненность, эритема (покраснение), нарушение пигментации кожи.
- Имиквимод 5 % крем — безрецептурный препарат, наносится перед сном три раза в неделю в течение 1-3 месяцев. Распространённое побочное действие — дерматит в месте нанесения препарата. Признан неэффективным при лечении контагиозного моллюска.
- Ретиноиды для местного применения (третиноин) чаще всего используются при высыпаниях на лице. Могут вызвать контактный дерматит.
- Другие местные препараты — гель салициловой кислоты, 10 % раствор повидона в йоде в сочетании с 50 % салициловой кислотой под повязку, 40 % паста нитрита серебра, сидофир.
Проводятся исследования эффективности и безопасности системной терапии контагиозного моллюска циметидином и интерфероном альфа.
У ВИЧ-инфицированных пациентов заболевание не проходит самостоятельно и без лечения быстро прогрессирует. Однако высыпания часто исчезают под действием высокоактивной антиретровирусной терапии.
Во время лечения рекомендуется воздержаться от посещения бассейна и контактных видов спорта. Следует оберегать кожу от повреждений и раздражающего действия косметических средств и пота.
Прогноз. Профилактика
При нормальном иммунитете заболевание проходит самостоятельно, однако период выздоровления может длиться до 24 месяцев. Основная цель терапии состоит в том, чтобы снизить риск передачи инфекции другим людям. У ВИЧ-инфицированных пациентов заболевание, как правило, протекает тяжелее и менее чувствительно к лечению.
Меры профилактики:
- соблюдать правила личной гигиены — использовать индивидуальные полотенца, одноразовые бритвы, после посещения бассейна и тренировок принимать душ с мылом;
- ВИЧ-инфицированным пациентам с высыпаниями на лице следует бриться как можно реже или отпустить бороду, так как бритьё способствует распространению вируса [18] ;
- проходить профилактические осмотры в детских садах и школах для раннего выявления случаев заболевания;
- использовать презервативы и избегать контакта с областями, поражёнными контагиозным моллюском;
- изолировать до полного выздоровления больных детей в детских садах [19] .
Список литературы
- Leung A., Barankin B., Hon K. Molluscum Contagiosum: An Update // Recent Pat Inflamm Allergy Drug Discov, 2017; 11 (1): 22-31.ссылка
- Olsen J. R., Gallacher J., Piguet V., Francis N. A. Epidemiology of molluscum contagiosum in children: a systematic review // Fam Pract, 2014; 31 (2): 130-136.ссылка
- Kakourou T., Zachariades A., Anastasiou T., Architectonidou E., Georgala S., Theodoridou M. Molluscum contagiosum in Greek children: a case series // Int J Dermatol, 2005; 44 (3): 221-223.ссылка
- Кроучук Д. П., Манчини А. Дж. Детская дерматология, 2018. — С. 109-111.
- Yamauchi-Yamada A., Yamamoto T., Nakayama Y., Ikeda K., Miyake T., Yamaguchi M., Hirai Y., Shirafuji Y., Morizane S., Aoyama Y., Iwatsuki K. Immune escape phenomenon in molluscum contagiosum and the induction of apoptosis // J Dermatol, 2014.ссылка
- Luciana Molina, Ricardo Romiti. Molluscum Contagiosum on Tattoo // An Bras Dermatol, 2011; 86 (2): 352.ссылка
- Laura Berbegal-DeGracia, Isabel Betlloch-Mas, Francisco-Jose DeLeon-Marrero, Teresa Martinez-Miravete, Julia Miralles-Botella. Neonatal Molluscum Contagiosum: Five New Cases and a Literature Review // Australas J Dermatol, 2015; 56 (2): 35-38. ссылка
- Контагиозный моллюск. Клинические рекомендации. — Российское общество дерматовенерологов и косметологов, 2016. — С. 8.
- British Association for Sexual Health and HIV (BASHH) guideline on management of genital molluscum in adults, 2014.
- Nguyen H. P., Tyring S. K. An update on the clinical management of cutaneous molluscum contagiosum // Skin Therapy Lett, 2014; 19 (2): 5-8.ссылка
- Jason P. Trama, Martin E. Adelson, Eli Mordechai. Identification and Genotyping of Molluscum Contagiosum Virus From Genital Swab Samples by Real-Time PCR and Pyrosequencing // J Clin Virol, 2007; 40 (4): 325-329.ссылка
- Moye V., Cathcart S., Burkhart C. N., Morrell D. S. Beetle juice: a guide for the use of cantharidin in the treatment of molluscum contagiosum // Dermatol Ther., 2013; 26 (6): 445-451.ссылка
- Wouden J. C., Sande R., Kruithof E. J., Sollie A., Suijlekom-Smit L. W, Koning S. Interventions for cutaneous molluscum contagiosum // Cochrane Database Syst Rev., 2017.
- Al-Mutairi N., Al-Doukhi A., Al-Farag S. et al. Comparative study on the efficacy, safety, and acceptability of imiquimod 5% cream versus cryotherapy for molluscum contagiosum in children // Pediatr Dermatol, 2010; 27 (4): 388–394. ссылка
- Кацамбас А. Д., Лотти Т. М. Европейское руководство по лечению дерматологических болезней. — М.: МЕДпресс-информ, 2009. — С. 736.
- Скрипкин Ю. К., Мордовцев В. Н.. Вирусные дерматозы. Руководство для врачей, в 2 томах. — М.: Медицина, 1999. — Т.1. — С. 443–465.
- К. Вулф, Р. Джонсон, Д. Сюрмонд. Дерматология по Томасу Фицпатрику. — М. 2007. — С. 873.
- Zinder S. M., Basler R. S., Foley J., Scarlata C., Vasily D. Athl Train. National athletic trainers’ association position statement: skin diseases // J Athl Train, 2010.ссылка
- Самарина В. Н., Сорокина О. А. Детские инфекционные заболевания, 2000. — С. 99-101.
- Basdag H., Rainer B. M., Cohen B. A. Molluscum contagiosum: to treat or not to treat? Experience with 170 children in an outpatient clinic setting in the northeastern United States // Pediatr DermatolЮ 2015; 32 (3): 353-357.ссылка
- Hanna D., Hatami A., Powell J. et al. A prospective randomized trial comparing the efficacy and adverse effects of four recognized treatments of molluscum contagiosum in children // Pediatr Dermatol, 2006; 23 (6): 574–579.ссылка
- Simonart T., De Maertelaer V. Curettage treatment for molluscum contagiosum: a follow-up survey study // Br J Dermatol, 2008; 159 (5):1144-1147.ссылка
- Griffith R. D., Yazdani Abyaneh M. A., Falto-Aizpurua L., Nouri K. Pulsed dye laser therapy for molluscum contagiosum: a systematic review // J Drugs Dermatol, 2014; 13 (11): 1349-1352.ссылка
- Guzman A. K., Schairer D. O., Garelik J. L., Cohen S. R. Safety and efficacy of topical cantharidin for the treatment of pediatric molluscum contagiosum: a prospective, randomized, double-blind, placebo-controlled pilot trial // Int J Dermatol, 2018; 57 (8): 1001-1006. ссылка
- Mayo Clinic. Molluscum contagiosum. — 2020.
Источник https://medaboutme.ru/articles/kontagioznyy_mollyusk_vse_o_lechenii_zabolevaniya_u_detey/
Источник https://probolezny.ru/kontagioznyy-mollyusk/
Источник