Карбункул: лечение, мази, кремы, средства
Воспаление нескольких волосяных фолликулов с образованием плотного объемного элемента, заполненного жидкостью с примесью крови и лимфы, называется карбункулом.

Размер воспалительного элемента достигает 5-10 см 1 , чаще всего образуется на коже задней поверхности шеи, коже спины и бёдер 2 .
Образование карбункула


Симптомы карбункула
- К общим симптомам карбункула относят: увеличение температуры тела, слабость, головную боль, повышенный уровень лейкоцитов в общем анализе крови.
- Местные признаки проявляются в виде: нагноения и образования раны, зачастую горячей на ощупь, резкой болезненности зоны поражения. Через 2-3 дня определяется признак образования гноя с уплотнением участка кожи, который может определяться пружинящими ощущениями при надавливании на очаг воспаления. Затем на этом месте могут образовываться язвы. В течение месяца язвенный дефект заживёт с формированием грубого рубца.
Причины появления карбункула
Причины появления карбункула делят на внешние и внутренние.
Внешние
К внешним относят несоблюдение личной гигиены и наличие микротравм на коже, например, при бритье или трении одежды 2 .
Внутренние
К внутренним предрасполагающим факторам относят – сахарный диабет, иммунодефицит, ожирение 2 .
Основным микроорганизмом, который приводит к развитию карбункула, является золотистый стафилококк, проникающий в волосяной фолликул из внешней среды.
Диагностика карбункула
При диагностике карбункула в первую очередь врач опирается на клиническую картину. Показано проведение посева гнойного отделяемого с выявлением возбудителя и его чувствительности к антибиотикам.
Для того, чтобы отличить данное заболевание от других, схожих с карбункулом, проводят дифференциальную диагностику с:
Точкой приложения является волосяной фолликул. Обычно формированию фурункула предшествует фолликулит (воспаление волосяного фолликула). Карбункул — это «скопление» нескольких фурункулов.
Абсцессом
При абсцессе формируется болезненное уплотнение кожи, мышц. В центральной части воспалительного узла формируется полость, заполненная гноем и некротическими тканями.
Псевдофурункулёзом 1
Псевдофурункулёзом болеют дети с повышенной потливостью, ослабленным здоровьем. Воспалительные элементы множественные, представлены мелкими абсцессами в результате воспаления потовых желез. Высыпания чаще появляются на коже волосистой части головы, спины, ягодиц, бедер.
Гранулёмой пиогенной 1
Единичный синюшно-красного цвета узел возникает после травматизации кожных покровов пальцев, кистей, складки (комиссуры) губ. При травматизации гранулёма обильно кровоточит.
Гнойным гидраденитом
Точка приложения воспалительного процесса — сальные железы, потовые железы поражаются вторично. Процесс начинается с формирования болезненных образований в подмышечных, паховых складках, ягодичной области. Затем формируются единичные или множественные абсцессы со склонностью к образованию свищевых ходов и рубцеванию.

Лечение карбункула
Поскольку карбункул может привести к серьезным осложнениям (воспаление лимфатического узла, менингит, сепсис), лечение должно проводиться под наблюдением хирурга.
После появления гнойного содержимого в области карбункула, проводят хирургическое вскрытие и механическое очищение очага, в том числе за счет организации оттока жидкости из пораженного участка. Показано воздействие высокочастотного электромагнитного поля (УВЧ).
Учитывая возможные серьезные осложнения, назначают системную антибактериальную терапию – препараты, которые применяются перорально (через рот) и действуют на весь организм. Системную антибактериальную терапию подбирает врач в зависимости от вида возбудителя инфекции. Врачи назначают антибиотики из групп пенициллинов (амоксициллин), цефалоспоринов (цефотаксим, цефтриаксон), тетрациклинов(доксициклин), макролидов (эритромицин, азитромицин).
После самопроизвольного или хирургического вскрытия карбункула назначают местную (наружную) терапию.
Наружная терапия включает:
- Дезинфицирующие средства.
- Протеолитические ферменты.
- Эпителизирующие мази/кремы/гели.
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин ® с повидон-йодом.

Дезинфицирующие средства для лечения карбункула
Дезинфицирующие средства могут быть в форме раствора и крема, мази. Свежую рану удобнее промывать и обеззараживать раствором антисептика.
С этой целью подходят: повидон-йод, хлоргексидин, «марганцовка».
Раствор повидон-йода (Бетадин®)

К современным антисептическим средствам относят раствор Бетадин ® . Основным активным компонентом которого является повидон-йод.
Несмотря на то, что спиртосодержащий раствор йода с давних времён используют в качестве обеззараживающего вещества, его не применяют непосредственно на свежие раны, чтобы не обжечь поврежденные ткани.
В линейке продуктов Бетадин ® молекула йода присоединена к инертному полимеру (повидону), что позволило сохранить обеззараживающие свойства и избежать необходимости в спиртовом растворе.
Раствор Бетадин ® можно использовать на свежие раневые поверхности, при этом средство не вызывает жжения. Позволяет контролировать площадь обработки благодаря жёлто-коричневому цвету раствора. При этом раствор Бетадин ® сильно и надолго не окрашивает кожу, при необходимости хорошо смывается обычной водой. Лекарственное средство Бетадин ® обладает активностью в отношении бактерий, вирусов, одноклеточных микроорганизмов, грибковой инфекции.
Для промывания язвенных дефектов после вскрытия карбункула раствор Бетадин ® необходимо разбавить в 10-100 раз. Для смазывания используют в неразбавленном виде.
Для обеззараживания и «вытягивания» остатков гноя подойдет мазь Бетадин ® . Повидон-йод поможет снизить количество возможных патогенов, а макрогол, входящий в состав мази, помогает улучшить отток гноя из раны 7 . Препарат аккуратно распределяют по язвенному дефекту (не втирают) 1-2 раз в день и выполняют перевязку.
При лечении инфицированных ран под салфетками, пропитанными раствором или мазью Бетадин ® , в течение первых 5-7 суток уменьшается отёк и количество гнойного отделяемого, отмечается уменьшение боли 5 .
Раствор повидон-йода обладает высоким профилем безопасности: при наружном применении действующее вещество не проникает в кровь 4 . Препарат разрешен к использованию у взрослых и детей.
Где купить Бетадин® раствор?
Найти ближайшую аптеку
Хлоргексидин
Раствор хлоргексидина биглюконата относится к группе дезинфицирующих средств и антисептиков. Используется во время обработки гнойных ран, инфицированных ожогов и других повреждениях кожи. Активен в отношении бактерий, проявляет противогрибковую активность при сохранении на поверхности в течение 10 мин 6 .
Калия перманганат («марганцовка»)
Для промывания и обеззараживания можно использовать раствор марганцовки в концентрации 2-5%. Показан для обработки язвенных дефектов, инфицированных ран, ожоговых поверхностей 7 . При контакте с раной выделяется активный кислород, губительный для анаэробных микроорганизмов. Необходимо помнить, что нерастворенный кристаллик марганцовки может вызвать ожог.
Средства с протеолитическими ферментами для лечения карбункула
Протеолитические ферменты растворяют омертвевшие (некротизированные) ткани, выстилающие язвенные дефекты после вскрытия карбункула. Эти наружные средства также впитывают отделяемое из раны, поскольку в составе имеются дренирующие сорбенты и полимеры 8 .
Эпителизирующие средства для лечения карбункула
Эпителизирующие (заживляющие) мази/кремы/гели используют при отсутствии риска нагноения, когда на дне язвы формируется новая ткань. Заживляющие кремы различают по форме выпуска и активному действующему веществу.
- Средства на основе пантотеновой кислоты (например, Новатенол ® ) заживляют и уменьшают воспаление. Наносят их на кожу 2-4 раза в день, курс применения подбирается индивидуально.
- Раствор дезоксирибонуклеат натрия 10 для наружного применения восстанавливает кожу, оказывает иммуномодулирующее действие. Используют местно, 3-4 раза в день раствором пропитывают аппликационную повязку. Курс лечения от 1 до 3 месяцев.
- Кремы и повязки на основе водного экстракта пшеницы и гликольэтиленмонофенолового эфира 11 активизируют заживление тканей. Назначают для лечения плохо заживающих ран. Марлевые повязки или крем наносят на раневую поверхность 1-2 раза в день. Курс лечения подбирается индивидуально.
- Крем линимент или растворы на основе соли лантана 12 обезболивают, обеззараживают, восстанавливают и заживляют раны. Можно использовать при различных повреждениях кожи, в том числе для лечения карбункулов. Применяют на поврежденных участках, давая впитаться лекарственному средству. Курс применения — до полного заживления раны.
Профилактика образования карбункулов
Основой профилактики возникновения карбункула является соблюдение личной гигиены, своевременная обеззараживающая обработка кожи при потёртостях и микротравмах. Необходимо контролировать уровень сахара в крови, следить за своим иммунным статусом.

Часто задаваемые вопросы
Можно ли заразиться карбункулом?
Нет, заразиться карбункулом невозможно. Для формирования карбункула у самого пациента должны быть предрасполагающие факторы для формирования элемента.
Сколько времени длится заживление?
Заживление до момента формирования поверхностного слоя клеток длится до 4-6 недель, завершается образованием грубого рубца красного цвета. Со временем рубец побледнеет.
Всегда ли требуется госпитализация в больницу?
Нет, не всегда. Если образование небольшое, лечение может проходить амбулаторно под наблюдением хирурга. Однако карбункулы даже небольшого размера, расположенные на коже лица, угрожают жизни пациента вплоть до смертельного исхода, поэтому решение о необходимости госпитализации в каждом конкретном случае принимает лечащий врач.
К какому врачу обратиться?
Поставит правильный диагноз и назначит эффективное лечение врач-дерматолог. При необходимости хирургического вмешательства потребуется помощь хирурга. Кроме того, при наличии сопутствующих заболеваний нужна консультация терапевта, эндокринолога, иммунолога.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме

Фурункул: лечение, мази и кремы
Причины возникновения и симптомы фурункула. Как лечить фурункул: мази и кремы

Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин ® с повидон-йодом.

Фолликулит
Чем лечить фолликулит — частое кожное заболевание, возникающее в результате инфицирования волосяного фолликула?
Список литературы
- Бутов Ю.С., Скрипкин Ю. К., Иванова О. Л., «Дерматовенерология» // Национальное руководство // ГЭОТАР Медиа 2017, Москва.
- Российские национальные рекомендации, «Хирургические инфекции кожи и мягких тканей»// Российское общество хирургов, Российская ассоциация специалистов по хирургическим инфекциям, Альянс клинических химиотерапевтов и микробиологов, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии Ассоциация флебологов России, 2е издание, 2015 г.
- Хрищукова И.А. «Инверсное акне. Современные методы лечения». // Дерматовенерология и косметология 2019, ID: 2019-11-3881-A-18899.
- Инструкция по применению препарата Бетадин (раствор, мазь). РУ П N015282/03, РУ П N015282/02.
- Михальский В.В., Богданов А.Е, Жилина С.В., Привиденцев А.И, Аникин А.И., Ульянина А.А. Применение препарата Бетадин ® в лечении инфицированных ран // РМЖ №29 от 23.12.2010.
- Инструкция по медицинскому применению ЛП Хлоргексидин// РЛС.
- Яремчук, А.А. Обоснование состава многокомпонентной мази для лечения гнойных ран в первой фазе раневого процесса //Вестник фармации. 2012. № 3 (57). С. 39 46.
- Инструкция по медицинскому назначению калия перманганат, РЛС.
- Инструкция по медицинскому назначению ЛП Асептисорб ® -ДТ, РЛС.
- Инструкция по медицинскому применению Новатенол мазь. РУ П N011108.
- Инструкция по медицинскому применению Деринат ® , РЛС.
- Инструкция по медицинскому применению Фитостимулин, РЛС.
- Инструкция по медицинскому применению Эплан, РЛС.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Если Вам стало известно о нежелательной реакции при использовании продукта из портфеля ООО «ЭГИС-РУС», пожалуйста, сообщите эту информацию через любую из удобных для вас форм связи:
Заполните форму на сайте
Пиодермия (гнойные инфекции кожи) — симптомы и лечение
Что такое пиодермия (гнойные инфекции кожи)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева Михаила Евгеньевича, дерматолога со стажем в 53 года.
Над статьей доктора Алексеева Михаила Евгеньевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова

Дерматолог Cтаж — 53 года Кандидат наук
«Клиника Доктора Пеля»
Клиника «ЛенМедЦентр»
Клиника «Бригита Мед»
Медицинский центр «Гайде» на Херсонской 2/9
Медицинский центр «Гайде» на Херсонской 4
Дата публикации 8 февраля 2022 Обновлено 16 марта 2022
Определение болезни. Причины заболевания
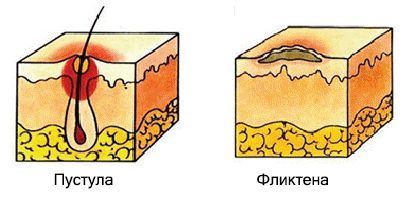
Пиодермии (Pyoderma) — это инфекционные заболевания кожи, которые вызывают болезнетворные бактерии. Проявляются высыпаниями гнойничков и вялых пузырей (пустул и фликтен). Болезнь чаще протекает остро, иногда хронически-рецидивирующе и редко хронически.
Пиодермия у детей
Пиодермиями чаще болеют дети. На приёме у детского дерматолога около половины пациентов — это дети с различными формами пиодермии. Среди новорождённых и детей грудного возраста пиодермии составляют 25–60 % от всех обращений с дерматозами [1] .
Пиодермия у взрослых
У взрослых пиодермия встречается значительно реже — в 12,5 % случаев, из них 60–70 % пациентов — это мужчины. Хронические пиодермии чаще всего выявляют в 45–65 лет [11] . В основном болеют рабочие шахт, горнодобывающей промышленности и механизированных отраслей сельского хозяйства, например трактористы и комбайнёры. Это связано с частыми микротравмами, которые получают работники данных сфер.
Причины пиодермии
Гнойные инфекции кожи вызываются пиококками (от др.-греч. πύον, пио — гной), чаще всего — стафилококками и стрептококками [2] [3] [4] . Также болезнь может возникать под влиянием других бактерий, например вульгарного протея, пневмококков и синегнойной палочки, которые развиваются вместе со стафилококками и стрептококками.
Заразиться пиококками можно при контакте с инфицированными людьми, животными и загрязнёнными предметами.
Основные факторы риска развития пиодермии — это микротравмы, ожоги, размягчение кожи при длительном контакте с водой, общее и местное перегревание или переохлаждение, продолжительное трение и давление на кожу инструментами и одеждой, а также гнойный артрит и остеомиелит.
Хроническое гнойное воспаление возникает при изменении реакции организма на пиококки. Ему подвержены пациенты с сахарным диабетом, болезнями крови, иммунодефицитами, желудочно-кишечными заболеваниями, например язвенным колитом и болезнью Крона [5] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пиодермии
При пиодермии образуются болезненные высыпания — пустулы и фликтены.
Пустула — это гнойничок, окружённый узкой полоской покраснения. Он возникает в устье волосяных фолликулов, потовых и сальных желёз. Подсыхая, пустулы образуют медово-жёлтую корку. Если гнойнички расположены в устье волосяного фолликула, то волос проходит сквозь них.
Фликтена — это тонкостенный вялый пузырь, окружённый венчиком покраснения. Прозрачное содержимое пузыря подсыхает, образуя плоскую серую корку, по краям которой видна кайма шелушения. При снятии корки обнажается влажная ссадина (эрозия). После заживления на месте фликтены остаётся лёгкая пигментация [6] .
При пиодермии могут возникнуть общие симптомы: высокая температура, озноб и головная боль.
Патогенез пиодермии
В норме роговой слой эпидермиса непроницаем для микробов и их токсинов. В составе кожного сала преобладают ненасыщенные жирные кислоты, катионные белки, пептиды кателицидины, а также постоянная микрофлора, которые препятствуют колонизации кожи микробами-пришельцами.
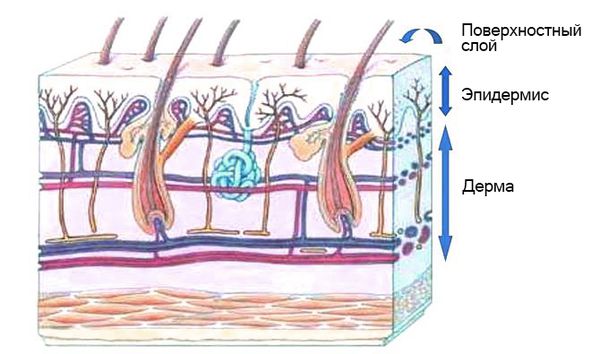
Если болезнетворные бактерии всё же проникли в кожу, возникает острое гнойное воспаление. Накопление в очаге продуктов воспаления и токсинов бактерий приводит к некрозу тканей. В результате образуется обширная зона некроза, или флегмона. Кожа утрачивает свои защитные свойства, экзотоксины бактерий через кровь распространяются по всему организму, и возникает общая интоксикация с лихорадкой. Токсические поражения кожи, сопровождающиеся образованием пузырей, вызывают стафилококки II фагогруппы [2] [4] .
На развитие болезни также влияет общее состояние организма: если он ослаблен другими заболеваниями, то пиодермия протекает тяжелее. При длительном течении болезни повышается чувствительность к аллергенам бактерий, что проявляется аллергическими высыпаниями [2] .
Классификация и стадии развития пиодермии
Коды пиодермий по Международной классификации болезней (МКБ-10): L00–08, L39.4, L46, L66, L73, L74.8, L88, L98.4, R02.
Выделяют три основные группы пиодермии:
- стафилодермии — вызваны стафилококками;
- стрептодермии — возникают при заражении стрептококками;
- атипические пиодермии — могут развиться из-за воздействия различных микробов.
Впервые на связь формы высыпаний с различными возбудителями обратил внимание немецкий дерматолог Й. Ядассон в 1927 году. Он установил, что при стафилодермии чаще образуются пустулы, а при стрептодермии — фликтены [3] .
Стафилодермии
К стафилодермиям относятся остиофолликулит, фолликулит, сикоз вульгарный, рубцующийся фолликулит головы, келоидные угри, фурункул, фурункулёз, гидраденит, псевдофурункулёз, карбункул, пиококковый пемфигоид новорождённых, эксфолиативный дерматит Риттера.
Остиофолликулит располагается в устье волосяного фолликула и окружён венчиком покраснения. С затиханием процесса он подсыхает в медовую корку, при отпадении которой кожа бесследно заживает.
Фолликулит и глубокий фолликулит отличаются друг от друга глубиной поражения кожи. Подсыхая, пустула покрывается медовой коркой, затем очаг разрешается и на его месте образуется пятно или участок пигментации.
![Фолликулит [13]](https://probolezny.ru/media/bolezny/piodermiya/follikulit-13_s_9QjnGp1.jpeg)
Вульгарный сикоз развивается при хроническом поражении кожи в области бороды и усов, в месте роста щетинковых волос, а также на коже гениталий. Заболевание встречается почти исключительно у мужчин. Множественные болезненные поверхностные и глубокие пустулы группируются и образуют небольшие бляшки. Неопрятный вид пациентов приводит к дополнительным переживаниям и усложняет картину болезни невротическим синдромом.
![Сикоз [13]](https://probolezny.ru/media/bolezny/piodermiya/sikoz-13_s_NQe3MEl.jpeg)
Рубцующийся фолликулит головы — это гнойно-некротическое воспаление волосяного фолликула. Ему обычно предшествует гнойное воспаление в других органах, например гнойный артрит и остеомиелит. При фолликулите образуется небольшая язва, при заживлении которой появляется рубец. Длительный фолликулит приводит к мелкоочаговому облысению.
Келоидные угри — это рубцующийся воспалительный процесс волосяных фолликулов на затылке и шее. Сперва вдоль шейной складки образуются глубокие пустулы, после их вскрытия остаётся рубец неправильной формы.
![Келоидные угри [13]](https://probolezny.ru/media/bolezny/piodermiya/keloidnye-ugri-13_s_AXb2jHW.jpeg)
Фурункул — это гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. Наиболее часто возникает на задней поверхности шеи, лице, пояснице и ягодицах. При одиночных фурункулах общие симптомы не появляются. Опасны фурункулы на коже лица и волосистой части головы: они могут осложниться септическим флебитом, менингитом, сепсисом, абсцессами в органах и костях.
![Фурункул [14]](https://probolezny.ru/media/bolezny/piodermiya/furunkul-14_s_B1WFkwo.jpeg)
Также выделяют особую форму — злокачественный фурункул. Такой узел увеличивается, теряет очертания из-за нарастающего отёка, вызывает сильную боль. Вокруг фурункула возникают тромбофлебиты, воспаляются лимфатические узлы и сосуды (лимфаденит и лимфангит). Температура тела повышается до 40 °С, болит голова и затуманивается сознание. В крови увеличивается число лейкоцитов, повышается скорость оседания эритроцитов (СОЭ). Длительность развития фурункула в основном зависит от его расположения, в среднем составляет 1–2 недели.
Фурункулёз — это множественное высыпание или рецидивирующее появление одиночных фурункулов. Его считают рецидивирующим при длительности больше двух месяцев.
Фурункулёз может быть нескольких видов:
- острым или хроническим;
- локализованным (например, на задней поверхности шеи, в области поясницы) или общим (фурункулы распространяются по всему телу).
При общем фурункулёзе может появиться озноб, повыситься температура, ухудшиться самочувствие, развиться регионарный лимфаденит и лимфангит.
При хроническом рецидивирующем течении фурункул обычно развивается за 10–13 дней. При сахарном диабете фурункулёз тяжело лечится и часто приводит к осложнениям. Узел при этом растёт в ширину, возникает стойкое покраснение кожи, гнойный процесс распространяется на подкожную клетчатку (образуется абсцесс) [4] [7] .
Гидраденит — гнойное воспаление апокринной потовой железы, которое возникает в подмышечной впадине, реже на лобке, в области половых органов и промежности. Гидраденит чаще всего развивается летом у тучных людей. Болезнь длится около двух недель, однако воспаление нередко возникает повторно и затягивается до нескольких месяцев, особенно при двустороннем поражении. Узел увеличивается до размеров грецкого ореха и больше, сильно болит. Со временем он вскрывается, из него выделяется сливкообразный гной. Позже на месте узла образуется втянутый рубец.
![Гидраденит [15]](https://probolezny.ru/media/bolezny/piodermiya/gidradenit-15_s_PzyM0Fk.jpeg)
Множественные абсцессы новорождённых (псевдофурункулёз) — это острое гнойное воспаление эккринных потовых желёз. Заболевание развивается у ослабленных, недоношенных детей с анемией, низким весом и при плохом уходе. Чаще оно возникает в первый месяц жизни, реже в возрасте до шести месяцев.
При псевдофурункулёзе на коже головы, туловища, рук и ног ребёнка появляются пустулы величиной с булавочную головку. Они быстро вскрываются, их содержимое подсыхает в медово-жёлтую корку. Одновременно возникают многочисленные болезненные узлы размером от горошины до яйца, багрово-синюшного цвета, плотной консистенции. Они размягчаются и вскрываются, при этом выделяется жидкий жёлто-зелёный гной. При псевдофурункулёзе образуются множественные язвы в форме свищей. После заживления остаются рубцы.
Некоторые узлы самостоятельно не вскрываются, продолжая беспокоить ребёнка. С появлением новых узлов ухудшается самочувствие, температура тела повышается до 38–39 °С, нарастает анемия, ухудшается аппетит и снижается вес, увеличивается печень и селезёнка. Заболевание может осложниться флегмонами, сепсисом, пневмонией, гнойным менингитом и остеомиелитом. Особенно тяжело псевдофурункулёз протекает у новорождённых с родовой внутричерепной травмой.
Карбункул — это обширный гнойно-некротический процесс, возникающий из-за заражения высокопатогенными штаммами стафилококка [5] [8] . Распространяясь на окружающие ткани, инфекция формирует очаг поражения. Карбункулы чаще развиваются у пожилых людей на задней поверхности шеи и пояснице. Обычно карбункулы одиночные, нередко протекают с повышением температуры, ознобом, головной болью, иногда нарушением сознания.
![Карбункул [16]](https://probolezny.ru/media/bolezny/piodermiya/karbunkul-16_s_ETeZdnI.jpeg)
Рецидивирующий карбункул может быть симптомом тяжёлого сахарного диабета, миелолейкоза или выступать как паранеопластический синдром, т. е. быть проявлением злокачественной опухоли. Карбункулы часто осложняются сепсисом.
Пиококковый пемфигоид новорождённых (буллёзная стафилодермия новорождённых) — это поверхностное гнойное воспаление кожи, которое появляется на 3–5-й день жизни ребёнка, реже на 8–15-й день. Развивается в кожных складках на животе, руках, ногах и спине. Болезнь длится от нескольких дней до 2–3 недель. В большинстве случаев повышается уровень лейкоцитов, нейтрофилов, лейкоцитарная формула сдвигается влево, ускоряется СОЭ, иногда возникает септикопиемия — форма сепсиса, при которой наряду с общей интоксикацией в различных тканях и органах возникают метастатические абсцессы. Одновременно появляются осложнения пупочной ранки (омфалит, фунгус), кандидоз, отит, гнойный конъюнктивит и пневмония, что говорит об ослабленном иммунитете ребёнка.
Эксфолиативный дерматит Риттера — это наиболее тяжёлая форма стафилодермии новорождённых, вызванная высокотоксигенными штаммами стафилококка. Некротический процесс охватывает верхние слои эпидермиса и за день может распространиться на всё тело.
![Эксфолиативный дерматит Риттера [18]](https://probolezny.ru/media/bolezny/piodermiya/eksfoliativnyy-dermatit-rittera-18_s_eUwV2Yx.jpeg)
Дерматит Риттера начинается с покраснения, появления трещин и шелушения поверхностных слоёв эпидермиса вокруг рта или около пупка. Далее развиваются симптомы, напоминающие ожог 2-й степени. В некоторых случаях начало болезни схоже с первыми проявлениями пнококкового пемфигоида: на внешне здоровой коже появляются пузыри, которые быстро увеличиваются, сливаются между собой и, вскрываясь, обнажают обширные эрозии. В разгар болезни общее состояние тяжёлое, температура тела достигает 40–41 °С. В крови снижается уровень белка, нарушается нормальное соотношение между различными его фракциями ( гипопротеинемия и диспротеинемия), возникает гипохромная анемия, лейкоцитарная формула сдвигается влево, ускоряется СОЭ. Процесс нередко осложняется пневмонией, отитом, флегмонами, абсцессами и пиелонефритом.
Стрептодермии
Стрептодермия — это острое воспалительное поражение кожи с выделением экссудата (жидкости, вытекающей из мелких кровеносных сосудов при воспалении). Заболевание вызывают стрептококки.
В классических случаях стрептодермии протекают поверхностно. Поражения обычно расположены в местах наименьшего поступления кислорода, например в складках. Исключением являются дети, у которых стрептодермия чаще затрагивает кожу лица [27] .
К стрептодермиям относятся импетиго, эктима, стрептококковая опрелость и диффузная стрептодермия.
Импетиго стрептококковое — это самая распространённая форма пиодермии. Для неё характерно образование пузырей на лице, реже на руках и ногах, иногда высыпания сопровождаются слабым зудом. В некоторых случаях, чаще у детей, в процесс вовлекаются слизистые оболочки полости рта, носа и глаз — возникают фликтены, которые быстро вскрываются, и на их месте образуются болезненные эрозии.
У ВИЧ-инфицированных пациентов на поражённой коже появляются толстые корки. Фликтены, которые возникают преимущественно в области бороды и шеи, подсыхают, и образуются тесно расположенные корки ярко-жёлтого цвета («цветущее импетиго»).
Выделяют несколько клинических разновидностей стрептококкового импетиго: кольцевидное, буллёзное и сифилидоподобное постэрозивное импетиго, поверхностный панариций, простой лишай лица и заеды.
![Импетиго стрептококковое [19]](https://probolezny.ru/media/bolezny/piodermiya/impetigo-streptokokkovoe-19_s_jQUspLC.jpeg)
При кольцевидном импетиго появляются крупные плоские пузыри, подсыхающие в центре и расширяющиеся по краям. В результате формируются фигуры в виде колец и гирлянд.
Буллёзное импетиго — экссудативное воспаление глубоких слоёв эпидермиса, вызванное стрептококками и стафилококками. При заболевании на коже образуются крупные полушаровидные пузыри величиной от горошины до лесного ореха. Они располагаются преимущественно на кистях, стопах и голенях, не склонны вскрываться. Иногда вокруг пузыря возникают отёк, развивается лимфангит, лимфаденит и нарушается общее состояние. Заболевание чаще возникает летом.
Поверхностный панариций — поверхностный стрептококковый воспалительно-гнойный процесс. При болезни образуются фликтены, подковообразно окружающие ноготь. Заболевание в основном возникает при травмах кожи, заусенцах. Может осложниться остеомиелитом.
![Околоногтевой панариций [20]](https://probolezny.ru/media/bolezny/piodermiya/okolonogtevoy-panariciy-20_s_arCo5rH.jpeg)
Простой лишай лица — неполная форма стрептококкового импетиго, при которой пузыри образуются, но во фликтену не развиваются. После разрешения импетиго остаются муковидные или отрубевидные шелушащиеся красные пятна. Схожие элементы могут возникнуть первично, преимущественно у детей, реже у взрослых, работающих под открытым небом. Под влиянием солнечного света пятна могут исчезнуть, но кожа на их месте остаётся непигментированной.
Заеды — это экссудативное воспаление кожи с глубоким дефектом эпидермиса. Плоские фликтены в углах рта быстро вскрываются, на их месте образуются эрозии и линейные трещины, которые могут переходить на слизистую щеки и углубляться. У детей процесс протекает подостро, у взрослых — хронически с рецидивами.
Сифилоподобное постэрозивное папулёзное импетиго — это экссудативно-инфильтративные очаги в эпидермисе и верхних слоях дермы. При заболевании у детей на ягодицах и бёдрах образуются фликтены, которые переходят в эрозивные папулы с уплотнением в основании. Симптомы напоминают высыпания эрозивного лентикулярного сифилида, поэтому отделяемое с поверхности эрозии дополнительно исследуют на бледную трепонему.
Эктима простая — это язвенно-некротический процесс, вызванный стрептококком, проникающим в глубину кожи, под эпидермис. Внедрение бактерий в кожу обусловлено микротравмами, чаще всего расчёсами при вшивости, чесотке и зудящих дерматозах. Эктимы обычно множественны, чаще располагаются на ногах и ягодицах. Высыпания стрептококковой эктимы у ВИЧ-инфицированных отличаются небольшими размерами, яркой окраской и многочисленностью. Заболевание длится до нескольких недель, дольше при поражении ног.
Стрептококковая опрелость — эритематозно-эрозивный эпидермодермит крупных складок (эритема — покраснение кожи, эрозия — дефект верхнего слоя кожи). Развивается в пахово-бедренных и межъягодичных складках, подмышечных впадинах, под молочными железами, за ушами, в складках живота и шеи у тучных людей, реже — в межпальцевых складках стоп, иногда — кистей. Высыпания могут распространяться на кожу вокруг складок и сопровождаться зудом. Без лечения заболевание может развиваться до нескольких недель.
Хроническая диффузная стрептодермия — это хронический стрептококковый эпидермодермит голеней, предплечий, реже волосистой части головы. Заболевание протекает длительно, часто обостряется на протяжении нескольких лет, стихает только после лечения.
Атипические пиодермии
Атипические пиодермии — это гнойные неспецифические поражения кожи, т. е. их могут вызывать различные микроорганизмы [3] .
Простая абсцедирующая пиодермия — это очаговое гнойно-воспалительное поражение глубоких слоёв кожи с образованием абсцессов и язв. Высыпания чаще появляются на коже лица, ягодиц, промежности, в пахово-бедренных и подмышечных складках. Заболевание сопровождается температурой тела до 38–39 °С и недомоганием. У ВИЧ-инфицированных детей младше трёх лет высыпания распространяются по всему телу.
Скрофулодермоподобная пиодермия — очаговое гнойно-воспалительное поражение поверхностных и глубоких слоёв кожи. Чаще всего в очагах поражения выявляют стафилококк, кишечную палочку и непатогенные актиномицеты. При болезни образуются абсцессы и язвы, затем на их месте формируется рубец, возвышающийся над уровнем кожи. Очаги поражения захватывают обширные области, чаще всего кожу промежности, шеи, мошонку и подмышечные складки. Заболевание развивается медленно и протекает вяло, без обострений на протяжении многих лет.
Пиодермия лица — очаговое гнойно-воспалительное поражение подкожного жирового слоя, при котором образуются абсцессы и язвы, обильно выделяется гной. Заболевание начинается внезапно и быстро прогрессирует. Рецидивы случаются зимой и осенью под влиянием переохлаждения, психических травм, перед менструациями. Пиодермией лица чаще страдают подростки.
Абсцедирующий и подрывающий фолликулит и перифолликулит головы Гоффмана — это гнойно-воспалительное поражение волосяных фолликулов в глубоких слоях кожи. На месте разрешившихся очагов развиваются рубцы-комедоны неправильной формы. Заболевание чаще встречается в возрасте 24–35 лет.
![Перифолликулит головы Гоффмана [21]](https://probolezny.ru/media/bolezny/piodermiya/perifollikulit-golovy-goffmana-21_s_zGajetT.jpeg)
Язвенная атипическая пиодермия. К язвенным атипическим формам относятся хроническая пиококковая язва и её разновидность — шанкриформная пиодермия.
Хроническая пиококковая язва — это распространённое гнойно-некротическое воспаление дермы с множеством очагов. Преимущественно на коже рук, ног и грудной клетки образуются резко очерченные, поверхностные, круглые или овальные язвы, которые, сливаясь друг с другом, формируют очаги с неровными краями. При благоприятных условиях отдельные язвы самопроизвольно заживают и образуются гладкие рубцы правильной формы. При обострении кожа вблизи высыпаний становится очень чувствительной к травмам, могут появиться новые очаги. Заболеванию хронической пиококковой язвой могут сопутствовать анемия, хронический миелолейкоз и хронический гепатит. Учитывая сходство с симптомами вторичного сифилиса, споротрихоза и бластомикоза, проводятся анализы на сифилис и микозы.
Шанкриформная пиодермия — это разновидность хронической пиококковой язвы, по симптомам напоминающая первичный сифилис. Сыпь появляется в области препуция, на большой половой губе (особенно у детей), тыльной стороне кистей, на губах, веках, носу, в области висков. Шанкриформная пиодермия часто встречается у ВИЧ-инфицированных. Высыпания, как правило, единичны и редко возникают повторно в том же месте. Чтобы исключить первичный сифилис, отделяемое язвы исследуют на бледную трепонему и проводится анализ крови иммунофлюоресцентным методом.
Вегетирующая атипическая пиодермия — это многоочаговое гнойно-некротическое поражение кожи. На руках, ногах и туловище образуются крупные бородавчатые гноящиеся бляшки, источающие сладковатый запах гноя. Основными формами вегетирующей пиодермии являются хроническая язвенно-вегетирующая пиодермия, вегетирующая пиодермия Hallopeau и бластомикозоподобная пиодермия.
Хроническая язвенно-вегетирующая пиодермия — это гнойное воспаление кожи, при котором появляются пустулы, а затем на их месте — изъязвлённые бляшки. Бляшки мягкие, синевато-красные, с очерченными краями, заметно приподняты над кожей и окружены ободком застойной гиперемии. Их поверхность полностью или частично изъязвлена, покрыта влажными разрастаниями с бугристыми наслоениями корок. При сдавливании бляшек с краёв из межсосочковых щелей выделяется гнойный или кровянисто-гнойный экссудат. При заживлении образуются рубцы. Вегетирующая пиодермия протекает месяцами и даже годами, периодически обостряясь и затухая.
Вегетирующая пиодермия Аллопо — инфильтративно-воспалительное поражение кожи с выраженным экссудативным компонентом. Высыпания располагаются в области промежности, подмышек, на лице и волосистой части головы. После вскрытия пустул на дне язв постепенно образуются бородавчатые разрастания, гнойное отделяемое из которых ссыхается в корки. Процесс нередко осложняется лимфаденитом. Заболевание может возникать из-за ухудшения иммунитета при онкологии, поэтому важно исключить её при обследовании.
Бластомикозоподобная пиодермия — очаговое инфильтративно-воспалительное поражение кожи. Начинается с появления пустул и узлов, которые вскоре сливаются в бляшки, затем образуются синюшно-красные язвы с подрытыми и инфильтрированными краями. Очаги в основном расположены на руках и ногах и схожи с поражениями при бластомикозе. Бластомикозоподобную пиодермию следует отличать от третичного сифилиса, уплотнённой эритемы Базена, глубоких микозов, лейшманиоза и плоскоклеточного рака кожи [5] [7] .
![Бластомикозоподобная пиодермия [22]](https://probolezny.ru/media/bolezny/piodermiya/blastomikozopodobnaya-piodermiya-22_s.jpeg)
Осложнения пиодермии
Пиодермия может осложниться лимфангитом, лимфаденитом, флегмоной и сепсисом.
Лимфангит — это воспаление лимфатических сосудов, при котором от очага поражения по направлению к близлежащему лимфоузлу образуется розово-красная болезненная полоса.
![Лимфангоит [17]](https://probolezny.ru/media/bolezny/piodermiya/limfangoit-17_s_r00rGdM.jpeg)
Если воспаление переходит на лимфоузлы, то развивается острый лимфаденит. Ближайший лимфоузел увеличивается до размера лесного ореха, болит при ощупывании, его границы становятся нечёткими. Температура тела повышается до 38,0 °С, может развиться сепсис [5] [6] [7] .
Диагностика пиодермии
Сбор анамнеза и осмотр
При опросе врач выясняет, где пациент мог заразиться. Важно обратить внимание на распространение инфекции в детском коллективе: пиодермии легко передаются в детских садах и школах. Осмотр позволяет выявить симптомы, которые укажут на причины болезни.
Лабораторное обследование
Гистологический анализ поражённой кожи позволяет выявить возбудителя и подтвердить предположительный диагноз пиодермии [8] [9] . Исследование необходимо, так как позволяет врачу правильно подобрать антибиотик.
Дифференциальная диагностика
Пиодермию следует отличать от сходных по симптомам заболеваний: сифилиса, микозов кожи, ветряной оспы, скарлатины, кори, лейшманиоза, чесотки, сибирской язвы, вегетирующих токсидермий (иододермы и бромодермы) [2] [4] . Для дифференциальной диагностики используются данные серологичического, иммунологического и гистологического анализов.
Лечение пиодермии
При лечении пиодермии необходимо воздействовать на очаги поражения, не дать инфекции распространиться и предупредить переход болезни в хроническую форму [4] [7] .
Важно учитывать следующие особенности лечения:
- Наружное лечение включает не только применение антисептиков и противовоспалительных средств, но и механическую обработку очагов. С повреждённой кожи следует удалять корки, покрышки пузырей, гнойное отделяемое, обеспечивать свободный отток содержимого из абсцессов. Это важно делать, поскольку корки содержат детрит, богатый активной микрофлорой. Корки удаляются с помощью влажно-высыхающей повязки с раствором антисептика.
- Следует лечить сопутствующие заболевания, например сахарный диабет, хронический колит, гепатит, анемию, пиелонефрит.
- Общая антибактериальная терапия при пиодермии — это крайняя мера, применяемая по особым показаниям с учётом чувствительности выделенной из очагов микрофлоры.
- Стимулирующие средства способствуют заживлению очагов, а также предотвращают рецидивы.
- Для профилактики пиодермии необходимо выявлять и лечить очаги гнойной инфекции не только у пациента, но и у членов его семьи [4][7] .
Способы лечения различных форм пиодермии
При неосложнённых пиодермиях достаточно применения наружных антисептиков и противовоспалительных средств. Если процесс распространился по телу и развились осложнения, то с первых дней лечения дополнительно назначают приём антибиотиков внутрь.
При хроническом течении пиодермии применяют иммуностимуляцию. Вместе с вакцинами назначают сахаропонижающие средства, стимуляторы образования лейкоцитов (лейкопоэза) и аутогемотерапию.
Чтобы предотвратить рецидивы у пациентов с иммунодефицитами, назначается поддерживающее лечение: заместительная терапия, иммуноглобулины, иммуномодулирующие препараты, фотогемотерапия. Проводится санация очагов хронической гнойной инфекции.
Атипичную пиодермию лечат длительным курсом антибиотиков в комбинации с противовоспалительными средствами до затихания воспаления [4] [7] .
Абсцессы и флегмоны лечат хирургически, вскрывая и дренируя очаги поражения. После разрешения процесса рекомендуется 1–1,5 месяца обрабатывать кожу спиртовыми растворами и взвесями, содержащими антисептики.
Антисептики и антибиотики
Антисептики подавляют активность патогенных микробов. Поражённую кожу обрабатывают многократно (4–5 раз в день) на протяжении 5–7 дней. Чтобы наружное лечение антисептиками было эффективным, нужно своевременно менять повязки — это поможет избежать компрессного эффекта, приводящего к осложнениям.
СВЧ, фонофорез и ионофорез усиливают лечебное воздействие антисептиков, их эффективность подтверждена при некоторых пиодермиях, например при фурункуле лица [8] [9] [10] .
При пиодермии применяют следующие антисептические препараты:
- 1%-й спиртовой раствор Бриллиантового зелёного;
- спиртовой раствор Фукорцина;
- 1%-й водный раствор метиленового синего;
- 0,01–0,1%-й водный раствор калия перманганата;
- 1–3%-й раствор Перекиси водорода;
- 0,5%-й спиртовой раствор и 0,05–1%-й водный раствор Хлоргексидина;
- 10%-й раствор Повидон-йода;
- неомицина сульфат + бацитрацин цинк;
- 0,1%-й гентамицина сульфат, мазь или крем;
- 2%-ая Фузидовая кислота, мазь или крем;
- 2%-й Мупироцин, мазь;
- эритромицин, мазь;
- 2%-й Линкомицина гидрохлорид, мазь;
- 1%-й сульфатиазол серебра, крем.
Перечисленные препараты применяют наружно. Антисептик подбирает врач, основываясь на чувствительности возбудителя, характере поражения и состоянии кожи.
Также по показаниям некоторые препараты могут применяться системно. К ним относятся следующие антибиотики:
- пенициллинового ряда (Бензилпенициллин, Амоксициллина тригидрат, Амоксициллин, Амоксициллин + Клавулановая кислота);
- цефалоспорины (Цефалексин, Цефазолин, Цефаклор, Цефуроксим);
- макролиды (Эритромицин, Азитромицин, Кларитромицин);
- тетрациклины (Доксициклин);
- сульфаниламидные препараты (Сульфаметоксазол + Триметоприм);
- фторхинолоны (Левофлоксацин);
- линкозамиды (Клиндамицин) [8][9][23][24][25][26] .
Иммунотерапия
Антибиотикотерапии при хронической или рецидивирующей пиодермии часто недостаточно. Может применяться гемотерапия, фотогемотерапия, лечение протеолитическими ферментами, стимуляторами лейкопоэза, инсулином, пирогенными средствами, анаболическими препаратами и витаминами.
При обострении или рецидиве хронической пиодермии, а также при вялотекущей инфекции назначается заместительная иммунотерапия и иммуномодулирующие средства.
Заместительная иммунотерапия необходима при тяжёлом течении пиодермии у больных с иммунодефицитами и серьёзными сопутствующими заболеваниями (сахарным диабетом, лимфолейкозом, болезнью Брутона). Применяются противостафилококковый человеческий иммуноглобулин и нативная одногруппная плазма.
Вакцинацию проводят аутовакциной, жидким очищенным стафилококковым анатоксином и стафилококковой вакциной (антифагином стафилококковым) [4] [7] . Прямым показанием для вакцинации является рецидивирующий общий фурункулёз.
Вакцинация и иммунокоррекция проводятся в период затихания болезни или между рецидивами при хронической пиодермии. Исключение составляет применение анатоксина, который вводят в период разрешения очагов.
В качестве иммуномодуляторов при пиодермии используют Натрия нуклеинат, Пирогенал, Декарис и Тактивин. Их применяют только при тщательном контроле за иммунным статусом больного [1] [10] . Чтобы избежать усугубления вероятного иммунодефицита, целесообразно исследовать иммунный статус пациента, обращая особое внимание на содержание иммуноглобулинов и фагоцитарную функцию.
Противовоспалительные средства
Для лечения некоторых форм фолликулитов, стрептодермии и атипической пиодермии применяют сильные противовоспалительные средства: гипосенсибилизирующие препараты, кортикостероиды и иммуносупрессоры [2] [4] .
Специфическая гипосенсибилизация показана при отдельных формах пиодермии (вульгарном и люпоидном сикозе, рубцующемся фолликулите), в патогенезе которых значительное место занимает аллергическое воспаление. Терапия проводится препаратами аллергенов стафилококка, стрептококка, протея, кишечной палочки. Лечение занимает 2–3 недели, улучшение наступает в течение месяца [4] [7] .
Кортикостероиды применяются наружно при некоторых формах пиодермии. Их назначают вместе с антисептиками в форме мазей и кремов, нанося на область высыпаний.
Применяются следующие комбинации препаратов:
- Тетрациклина гидрохлорид + Триамцинолона ацетонид, аэрозоль;
- Гидрокортизона ацетат + Окситетрациклина гидрохлорид, мазь и аэрозоль;
- Фузидовая кислота + Бетаметазон, крем;
- Фузидовая кислота + Гидрокортизон, крем;
- Бетаметазона валерат + Гентамицина сульфат, крем и мазь;
- Бетаметазона дипропионат + Гентамицина сульфат, крем и мазь.
Цитостатические препараты усиливают эффект кортикостероидов при тяжёлой вегетирующей пиодермии [4] [7] .
Ингибиторы протеолиза ускоряют разрешение очага поражения, снимая воспаление. Их применяют при абсцедирующей и язвенной атипической пиодермии. К ингибиторам протеолиза относится Апротинин (Контрикал, Трасилол, Гордокс).
Методы эфферентной терапии и энтеросорбции применяются при тяжёлых формах пиодермии. Цель такого лечения — удалить токсины возбудителей и продукты воспаления. Эти средства необходимы при карбункуле, злокачественном фурункуле, некротических эктимах, атипической пиодермии, а также при осложнениях пиодермии [1] [10] . Их применяют внутривенно и перорально.
Хирургическое лечение
Хирургическое лечение проводится двумя способами: рассечением и иссечением очагов поражения. Рассечение показано при карбункуле, абсцедировании фурункула и гидраденита. Иссечение с последующей пластикой рекомендуется при абсцедирующей атипической пиодермии [6] .
Осложнения при лечении пиодермии
Лечение пиодермии редко вызывает осложнения. К возможным побочным эффектам относятся:
- реакции непереносимости антибактериальных средств — анафилаксия и токсидермия (многоформная экссудативная эритема, контактный дерматит);
- микробная экзема[4][7] .
Прогноз. Профилактика
Пиодермии чаще протекают остро, реже хронически-рецидивирующе и крайне редко хронически. Пиодермию принято считать хронической через два месяца упорного течения. Развитию таких форм способствуют нарушения эндокринной и иммунной системы, а также снижение защитной функции кожи. Наиболее часто хронические пиодермии выявляются в возрасте 45–65 лет [2] [4] .
Первичная профилактика пиодермий состоит в своевременной антисептической обработке микротравм, трещин и ран. Профилактика микротравматизма на производстве и в быту — это основной способ предупреждения пиодермии.
Вторичная профилактика пиодермий включает периодические медицинские осмотры и при необходимости терапию для предотвращения рецидивов (общие УФ-облучения, уход за кожей, санация инфекции). Работников горнодобывающих, шахтных, металлообрабатывающих производств и механизированных отраслей сельского хозяйства рекомендуется вакцинировать препаратами стафилококкового анатоксина и антифагина.
При хронической пиодермии с обострениями более двух раз в год необходимо регулярно посещать врача. Если пиодермия не проявляется более трёх лет, то регулярное наблюдение прекращают [1] [2] [4] [7] [10] .
Список литературы
- Скрипкин Ю. К., Бутов Ю. С., Иванов О. Л. Дерматовенерология. Национальное руководство. — М.: ГЭОТАР-Медиа, 2011. — 1024 с.
- Белькова Ю. А. Пиодермии в амбулаторной практике // Клиническая микробиология и антимикробная химиотерапия. — 2005. — № 3. — С. 255–270.
- Dirschka T., Hartwig R., Haake N. et al. Klinikleitfaden Dermatologie. — Munchen: Elsevier GmbH, 2011. — P. 227–340.
- Stevens D. L., Bisno A. L., Chambers H. F. Practice guidelines for the diagnosis and management of skin and soft-tissue infections // Clin Infect Dis. — 2005. — № 10. — Р. 1373–1378.ссылка
- Дерматология Фицпатрика в клинической практике. Том 3 / пер. с англ. В. П. Адасевич, под общ. ред. А. А. Кубановой. — М.: Изд-во Панфилова. — 2013. — С. 1847–1863.
- Родионов А. Н. Дерматовенерология. Полное руководство для врачей. — СПб.: Наука и техника, 2012. — 1200 с.
- Алексеев М. Е. Инфекции кожи и подкожной клетчатки. — СПб.: СПбМАПО, 2008. — 81 с.
- Ioannides D. Европейское руководство по лечению дерматологических заболеваний / под ред. А. Д. Кацамбаса. — М.: МЕДпресс-информ, 2009. — С. 508–510.
- Daum R. S. Clinical practice. Skin and soft-tissue infections caused by methicillin-resistant Staphylococcus aureus // N Engl J. — 2007. — № 4. — Р. 380–390.ссылка
- Brown J., Shriner D. L., Schwartz R. A., Janniger C. K. Impetigo: an update // Int J Dermatol. — 2003. — № 4. — Р. 251–255.ссылка
- Российское общество дерматовенерологов и косметологов. Пиодермия: клинические рекомендации. — М., 2020. — 39 с.
- Mengesha Y. M., Bennet M. L. Pustular Skin Disorders // American Journal of Clinical Dermatology. — 2002. — № 6. — Р. 389–400.ссылка
- Sun K.-I., Chang J.-M. Special types of folliculitis which should bedifferentiated from acne // Dermato-Endocrinology. — 2018. — № 1. ссылка
- Rehmus W. E. Furuncles and Carbuncles // MSD manual. — 2021.
- Ngan V., Oakley A. Hidradenitis suppurativa // DermNet NZ. — 2021.
- Rehmus W. E. Folliculitis and Skin Abscesses // MSD manual. — 2021.
- Rehmus W. E. Lymphangitis // MSD manual. — 2021.
- Altmeyer P. Staphylococcal scalded skin syndrome // Altmeyer Encyclopedia. — 2021.
- Centers for Disease Control and Prevention. Impetigo: All You Need to Know. — 2021.ссылка
- Chernow B. Cutaneous Fungal Infections: Slideshow // Medscape. [Электронный ресурс]. Дата обращения: 04.02.2022.
- Aiempanakit K., Suchonwanit P. Perifolliculitis capitis abscedens et suffodiens: a case report // Case report. — 2013. — № 2. — Р. 121–124.
- Sawalka S. S., Phiske M. M., Jerajani H. R. Blastomycosis-like pyoderma // IJDV. — 2007. — № 2. — Р. 117–119. ссылка
- Liu C., Bayer A., Cosgrove S. E. et al. Clinical practice guidelines by the infectious diseases society of america for the treatment of methicillin-resistant Staphylococcus aureus infections in adults and children // Clin Infect Dis. — 2011. — № 3. — Р. e18–55. ссылка
- Kilburn S. A., Featherstone P., Higgins B., Brindle R. Interventions for cellulitis and erysipelas // Cochrane Database Syst Rev. — 2010. — № 6. ссылка
- Koning S., Sande R., Verhagen A. P. et al. Interventions for impetigo // Cochrane Database Syst Rev. — 2012. — № 1.ссылка
- Dellit T. N., Duchin J. Guidelines for Evaluation & Management of Community-Associated MRSA SSTI in Outpatient Settings. — University of Washington, 2007.
- Shukla S. K., Ye Z., Sandberg S. The nasal microbiota of dairy farmers is more complex than oral microbiota, reflects occupational exposure, and provides competition for staphylococci // PLoS One. — 2017. — № 8.ссылка
Источник https://betadin.ru/encyclopedia/karbunkul/
Источник https://probolezny.ru/piodermiya/
Источник