Хронический алкогольный гепатит
Хронический алкогольный гепатит – заболевание печени. Патологические изменения в органе вызваны бесконтрольным употреблением спиртных напитков. Токсические метаболиты алкоголя, в частности ацетальдегид, повреждают клетки печени, вызывают воспаление, жировую дистрофию и фиброз ткани. При длительном воздействии эти процессы переходят в цирроз печени, являющийся необратимым изменением ткани. Хронический алкогольный гепатит обычно развивается через 5–7 лет регулярного употребления спиртных напитков.
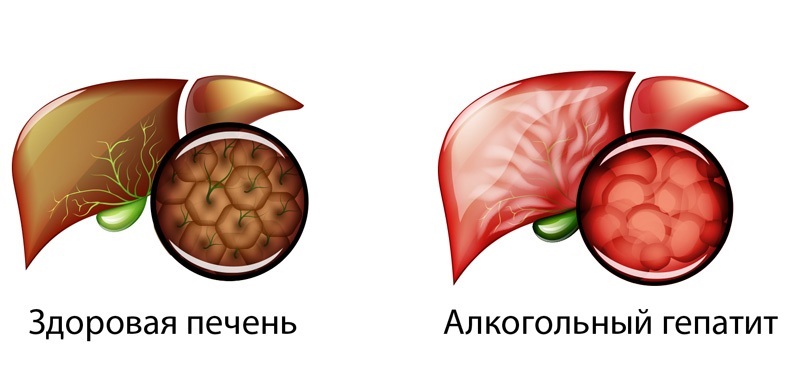
Причины
Основная и единственная причина – злоупотребление алкоголем. Скорость развития патологии и ее прогрессирование зависят от ежедневной дозы, качества напитка и частоты приема. Не последнюю роль играют индивидуальные особенности организма, пол пациента и его возраст.
Симптомы
Заболевание может прогрессировать либо протекать в персистирующей форме, которая отличается стабильностью и обратимостью патологических процессов в печени при условии отказа от спиртного. Дальнейшее употребление алкоголя приводит к прогрессированию заболевания.
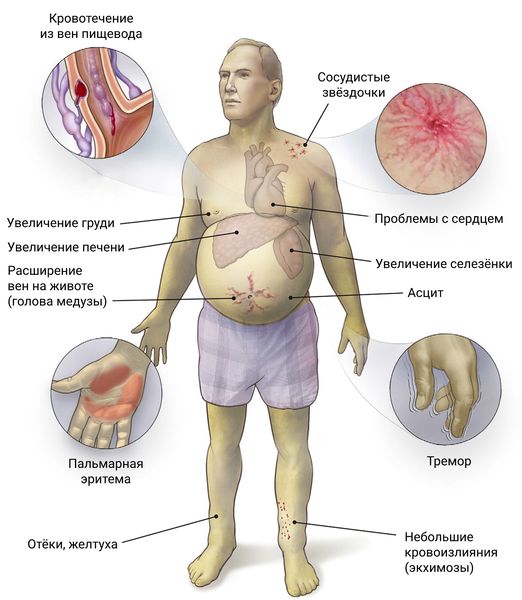
Клиническая картина хронического алкогольного гепатита очень скудная. Выраженность симптомов обычно нарастает постепенно. Печень увеличивается в размерах, что может вызывать болевые ощущения. Аппетит отсутствует, пациента начинают беспокоить тошнота и рвота. У него нарушается сон, снижается либидо. По мере прогрессирования заболевания могут появиться асцит и сосудистые звездочки – телеангиэктазии, белеют ногти, развивается пальмарная эритема – покраснение кожи, в том числе на ладонях и ступнях.

Диагностика
Диагностика начинается со сбора анамнеза. Особое внимание уделяется вопросам употребления алкоголя, наличию хронических процессов в организме, наследственным заболеваниям и возможному контакту с токсическими веществами.
После опроса проводят визуальный осмотр, учитывая оттенок кожи, явления асцита, наличие сосудистых звездочек. При пальпации могут отмечаться болезненность в правом подреберье и увеличение печени в размере. После обнаружения этих фактов назначаются дополнительные обследования, включающие:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови и липидограмму;
- коагулограмму;
- анализ крови на маркеры воспаления и фиброза печени.
Кроме того, может потребоваться провести инструментальную диагностику:
- УЗИ органов брюшной полости;
- эзофагогастродуоденоскопию (ФГДС);
- пункционную биопсию печени;
- КТ и МРТ;
- эластографию;
- ретроградную холангиографию.
Эти исследования могут дать полную информацию о состоянии пациента и обратимости патологических процессов в его организме.
Лечение
Терапия заболевания только комплексная. Однако, прежде всего, пациент должен отказаться от приема спиртного. Следующий шаг – коррекция рациона, где обязательно должны быть продукты, богатые белком, ненасыщенными жирными аминокислотами, витаминами и минералами.
Из лекарственных препаратов таким пациентам назначают препараты урсодезоксихолевой кислоты, а также эссенциальные фосфолипиды (например, Фосфоглив *).
Алкогольный гепатит — симптомы и лечение
Что такое алкогольный гепатит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 29 лет.
Над статьей доктора Бабинцевой Марины Юрьевны работали литературный редактор Вера Васина , научный редактор Павел Александров и шеф-редактор Маргарита Тихонова

Эндокринолог Cтаж — 29 лет
Клиника «Династия» на Академика Шварца
Клиника «Династия» на Мамина-Сибиряка
Дата публикации 28 апреля 2023 Обновлено 28 апреля 2023
Определение болезни. Причины заболевания
Алкогольный гепатит (Alcoholic hepatitis) — это прогрессирующее воспаление печени, которое возникает при длительном и/или обильном употреблении алкоголя. Заболевание считают формой или стадией алкогольной болезни печени.
Распространённость
Согласно статистическим данным, каждый второй россиянин старше 18 лет имеет проблемы с алкоголем и риск алкогольного поражения внутренних органов. При этом считается, что алкоголизмом страдает 5 % населения России, а злоупотребляют алкоголем 20 % [3] . Но истинное количество людей, чрезмерно употребляющих алкоголь, подсчитать очень трудно. Это связано с социальными особенностями заболевания, в том числе со стигматизацией — негативным отношением со стороны общества к людям, злоупотребляющим алкоголем.
Алкогольная болезнь печени в той или иной форме возникает практически у всех (60–100 %) пациентов, злоупотребляющих алкоголем, и почти у каждого страдающего алкоголизмом [3] [4] . Алкогольный гепатит и цирроз печени развиваются у 15–20 % людей, хронически злоупотребляющих алкоголем [5] . В среднем алкогольный гепатит развивается через 5–7 лет регулярного употребления алкоголя [12] . Женщины более склонны к его развитию, чем мужчины.
Причины алкогольного гепатита
Причина развития заболевания только одна — чрезмерное употребление алкоголя. При этом не имеет значения вид алкоголя, важно только количество чистого этанола. Выраженное патогенное влияние на печень у мужчин возникает при употреблении 40–80 мл чистого этанола в сутки, что эквивалентно 0,5–1 бутылке вина, 1,8–3,6 л пива и 0,125–0,25 мл водки. У женщин такая доза этанола составляет 20–30 мл [4] [7] .
При этом более вредно длительное, систематическое (ежедневно или несколько раз в неделю) употребление алкоголя, чем эпизодическое, даже в больших дозах.
Факторы, предрасполагающие к развитию алкогольного гепатита:
- Наличие алкогольного гепатита у близких родственников. Риск развития печёночной недостаточности связан с полиморфизмом (изменением) генов, кодирующих алкогольдегидрогеназу 2-го типа, альдегиддегидрогеназу 2-го типа и цитохром 2Е1, а также с полиморфизмом генов, которые отвечают за повышенный иммунный ответ организма на алкоголь (CD4, интерлейкин-10, фактор некроза опухоли-α и др.).
- Женский пол. У женщин ниже уровень печёночной алкогольдегидрогеназы (фермента, участвующего в утилизации алкоголя) и более активен механизм перекисного окисления липидов, которое вызывает повреждение тканей и формирование фиброза.
- Пренатальная интоксикация. Употребление алкоголя матерью во время беременности ведёт к оксидативному стрессу плода и истощению антиокислительной системы печени.
- Применение лекарств, которые преобразуются в печени (например, Рифампицина, Парацетамола, Тетрациклина, противосудорожных препаратов и барбитуратов).
- Вирусныйи аутоиммунный гепатит.
- Ожирениеили дефицит веса. Избыточная масса тела является независимым фактором развития стеатоза и стеатогепатита. Дефицит массы тела также связан с высоким риском развития алкогольной болезни печени. Недостаточность питания у пациентов с дефицитом массы тела и алкогольной болезнью печени увеличивает риск смерти в шесть раз [7] .
- Токсико-экологическое влияние. Воздействие на организм промышленных, сельскохозяйственных и бытовых веществ, повреждающих печень (бензолов, тяжёлых металлов, сельскохозяйственных и бытовых инсектицидов и др.) [7][9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы алкогольного гепатита
Клинические проявления алкогольного гепатита весьма разнообразны. Он может протекать как почти бессимптомно при латентном течении, так и с выраженными, острыми признаками холестаза (застоя жёлчи), желтухи и портальной гипертензии, которая проявляется слабостью, чувством тяжести в верхних отделах живота, увеличением печени, селезёнки и может осложняться кровотечением из варикозно расширенных вен пищевода. Также при тяжёлых формах алкогольный гепатит может сопровождаться отёками и повышением температуры.
Чаще всего пациент жалуется на слабость, повышенную утомляемость, нарушение сна (бессонницу или сонливость днём и плохой сон ночью), снижение либидо, плохую переносимость физических нагрузок, головные боли и снижение аппетита. Эти симптомы формируют так называемый астенический синдром, который может развиться при любой форме алкогольного гепатита.
При тяжёлом гепатите нарастает неврологическая симптоматика: может нарушаться речь, возникает сонливость, нарушение или спутанность сознания, т. е. развивается печёночная энцефалопатия (поражение головного мозга).
На втором месте по частоте встречаемости находятся симптомы диспепсии: тошнота, рвота и жидкий стул [4] . У многих пациентов наблюдаются боли и дискомфорт в правом подреберье. Это объясняется увеличением печени из-за воспаления с растяжением её капсулы или сопутствующим холециститом.
Больного также может беспокоить зуд, иногда мучительный, из-за выраженного холестаза. Кожа и слизистые оболочки (ротовая полость, склеры глаз и др.) при застое жёлчи становятся желтушными, моча окрашивается в тёмный цвет, а кал осветляется. Из-за слияния подкожных и внутрикожных сосудов также могут появляться телеангиоэктазии («сосудистые звёздочки») [10] .
При желтушной и холестатической формах алкогольного гепатита повышается температура — до субфебрильных (до 37–38 °С), а иногда и фебрильных значений (до 38–39 °С). При фульминантной форме (крайне тяжёлом состоянии, при котором развивается острая печёночная недостаточность) лихорадка бывает выше 39 °С [5] .
Патогенез алкогольного гепатита
Алкогольный гепатит развивается из-за повреждения печёночных клеток этанолом и ацетальдегидом — промежуточным продуктом расщепления этанола. Влияние скорости, с которой всасывается этанол, на поражение печени относительное и зависит от возможностей её обезвреживающей системы. Если доза этанола, даже небольшая, всасывается быстро и превышает обезвреживающие возможности алкогольдегидрогеназы и ацетальдегидрогеназы, может возникнуть повреждение печени.
Этанол растворяет фосфолипиды, из которых состоят мембраны печёночных клеток, что в итоге вызывает гибель гепатоцитов — печёночных клеток. Это прямое гепатотоксическое действие алкоголя.
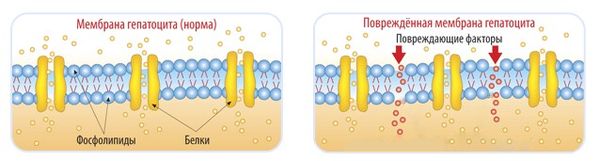
Ацетальдегид образуется из этанола под влиянием фермента алкогольдегидрогеназы и микросомальной этанолокислительной системы. Ацетальдегид крайне токсичен для печёночных клеток. Он разрушает мембраны гепатоцитов и вызывает их некроз, а также усиливает перекисное окисление липидов в печени. Продукты этого окисления активируют фибробласты — клетки, вырабатывающие коллаген. Эти процессы стимулируют возникновение фиброза печени — состояния, при котором здоровые клетки замещаются соединительной тканью. При этом также нарушаются электронно-транспортные цепи митохондрий, что способствует развитию гипоксии и усиливает фиброз [4] [11] .
Кроме того, продукты перекисного окисления липидов увеличивают выработку воспалительных цитокинов (интерлейкинов-1 и -6, фактора некроза опухоли-α). Это подавляет восстановление ДНК и приводит к разрушению клетки, а также активирует компоненты комплемента — белки, участвующие в гуморальном иммунитете. В результате в печени развиваются и прогрессируют воспалительные реакции [4] . Ацетальдегид обусловливает косвенное гепатотоксическое действие алкоголя.
В ответ на повреждение гепатоцитов и образования в них антигенов запускается процесс воспаления с помощью гуморальных (комплемент, интерфероны) и клеточных (нейтрофилы, моноциты, лимфоциты, клетки Купфера) иммунных механизмов. Клетки Купфера — это специализированные макрофаги, которые выделяют медиаторы воспаления. Эти клетки активируются эндотоксинами, которые вырабатывают бактерии, поступающие в печень из кишечника, а также прямым воздействием системы комплемента (преимущественно его С3 и С5 компонентами). В результате увеличивается выработка провоспалительных цитокинов, хемокинов и интерлейкинов. Именно иммунными механизмами объясняется прогрессирование алкогольного гепатита, когда пациент перестал употреблять алкоголь [3] [9] .
Классификация и стадии развития алкогольного гепатита
Алкогольный гепатит разделяют на две формы:
- Острый алкогольный гепатит — протекает с выраженными, яркими симптомами и часто приводит к гибели пациентов [5][10] . Термин «острый алкогольный гепатит» отражает не временные характеристики, а тяжесть и активность заболевания. В ряде случаев рассматривается как обострение хронического алкогольного гепатита. В зарубежных источниках, в том числе в руководстве Европейской ассоциации по изучению печени (EASL, 2012), эту форму называют алкогольным стеатогепатитом тяжёлого течения [2] .
- Хронический алкогольный гепатит — протекает длительно с минимальными симптомами, может быть слабость, небольшие боли или тяжесть в правом подреберье. При длительном течении может приводить к алкогольному циррозу печени.
Клинические формы:
- Латентная — клиническая картина не выражена, жалоб практически нет, или они скудные и неспецифичные. Может беспокоить повышенная утомляемость, неустойчивый стул и тяжесть в правом подреберье. В анализах крови умеренно повышены трансаминазы: АЛТ и АСТ.
- Желтушная — встречается чаще других форм. Обязательным симптомом, кроме тупой боли в животе, слабости, тошноты и жидкого стула, является желтуха. У половины больных повышается температура.
- Холестатическая форма — сопровождается мучительным кожным зудом, из-за портальной гипертензии в брюшной полости уже на стадии гепатита может скапливаться жидкость, т. е. развивается асцит.
- Фульминантная форма — это тяжёлый острый гепатит с выраженной желтухой, нарастающей энцефалопатией (поражением мозга с потерей памяти, нарушением мышления и т. д.), отёками, асцитом и геморрагическим синдромом (нарушением свёртывания крови с повышенной кровоточивостью и риском массивных кровотечений).
По степени тяжести выделяют:
- Нетяжёлый алкогольный гепатит — печень увеличена, её плотность диффузно повышена (т. е. поражена не конкретная область, а весь орган), капсула печени уплотнена, развивается фиброз вокруг сосудов, коэффициент Маддрея меньше 32. Коэффициент Маддрея = 4,6 × (протромбиновое время больного – время в контроле + величина сывороточного билирубина, измеренная в ммоль/л) [4][9] .
- Тяжёлый алкогольный гепатит — печень увеличена, её плотность снижена, структура неоднородна, печёночные жёлчные протоки расширены, коэффициент Маддрея больше 32 [4] .
- ACLF (острая печёночная недостаточность на фоне хронической) — тяжёлое состояние, при котором пациент может погибнуть в короткие сроки (от 28 дней до трёх месяцев) [3][7] . При ACLF очень быстро нарастает печёночно-клеточная недостаточность. При этом развивается прогрессирующая энцефалопатия, геморрагический синдром, синдром системного воспалительного ответа различной выраженности — от лихорадки до сепсиса.
Чтобы определить степень тяжести, используются расчётные шкалы (коэффициент Маддрея, система MELD и др.). В расчётах может учитываться международное нормализованное отношение (МНО — показатель, с помощью которого определяют состояние свёртывающей системы крови), протромбиновое время, уровень билирубина и креатинина в крови и другие показатели (в зависимости от расчётной шкалы).
Осложнения алкогольного гепатита
Алкогольный гепатит может осложняться циррозом, гепатокарциномой, печёночной недостаточностью и гепаторенальным синдромом. Также может присоединиться вторичная инфекция.
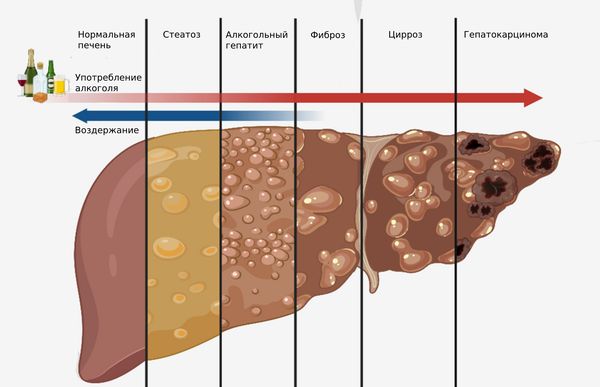
Алкогольный цирроз печени — это финальная стадия алкогольной болезни печени. Он развивается из-за гибели печёночных клеток и формирования на их месте очагов фиброза. Алкогольный гепатит переходит в цирроз у 38 % больных в течение пяти лет [1] . Риск его развития возрастает пропорционально увеличению дозы, частоте и длительности употребления алкоголя. Формирование цирротических узлов происходит относительно медленно из-за того, что этанол подавляет регенерацию печени, т. е. образование очагов фиброза на месте погибших клеток [15] [16] .
На ранних стадиях алкогольный цирроз печени протекает бессимптомно. Затем появляются признаки асцита: неспецифические боли в животе и увеличение его объёма из-за накопления в брюшной полости жидкости. Эти симптомы часто становятся причиной первичного обращения к врачу. Асцит в развёрнутых стадиях при алкогольном циррозе печени развивается у 77 % больных [1] . Причиной асцита становится портальная гипертензия — повышение давления в портальной вене, через которую в печень поступает ¾ всей крови. При алкогольном циррозе печени нарушается строение печёночных долек и ухудшается проходимость ветвей портальной вены, в результате чего снижается отток крови из её русла и в ней повышается давление.
Самым грозным осложнением портальной гипертензии является кровотечение из варикозно расширенных вен пищевода.
Терминальные стадии алкогольного цирроза обычно сопровождаются крайним истощением, печёночно-клеточной недостаточностью и желтухой, геморрагическим синдромом и лихорадкой. Также может присоединяться гепаторенальный синдром (нарушение работы почек из-за снижения почечного кровотока на фоне декомпенсированной патологии печени) и/или инфекционные заболевания (пневмония и перитонит).
На поздних стадиях алкогольный цирроз печени становится макронодулярным (с крупными узлами), что связано с развитием гепатоцеллюлярной карциномы. Рак печени на фоне алкогольного цирроза развивается у 5–15 % пациентов [1] [16] .
Диагностика алкогольного гепатита
При болях или дискомфорте в правом подреберье, желтушности и/или зуде кожи, потемнении мочи, осветлении кала, астении и/или подъёме температуры необходимо обратиться к терапевту или гастроэнтерологу.
Диагноз «алкогольный гепатит» может быть поставлен при наличии следующих факторов:
- патология печени (собственно, гепатит);
- злоупотребление алкоголем [9] .
Инструментальная диагностика
При подозрении на алкогольный гепатит или другое алкогольное поражение печени необходимо пройти УЗИ. При обследовании может быть выявлено увеличение размеров и изменение структуры печени (неоднородность, фиброз и др.).
При возникновении острой портальной недостаточности может наблюдаться свободная жидкость в брюшной полости (асцит) и/или увеличение селезёнки (спленомегалия). Однако УЗИ не позволяет определить стадию процесса, а также причину его развития.
Чтобы выявить фиброз и установить его степень, проводится эластометрия — неинвазивное определение эластичности печени. Метод основан на различной скорости, с которой ультразвук проходит через ткани разной плотности.
Если необходимо послойно изучить ткани печени, например для исключения гепатокарциномы или других объёмных образований, проводится КТ или МРТ [4] .
Лабораторная диагностика
В лабораторных тестах очень важен уровень сывороточных трансаминаз — аланинаминотрансферазы и аспарататаминотрансферазы (АЛТ и АСТ), которые повышаются при разрушении клеток печени. При этом АЛТ может быть повышена умеренно, а АСТ повышается значительно [10] .
Также могут повышаться γ-глютамилтранспептидаза (ГТТП), щелочная фосфатаза и билирубин. ГТТП повышается значительно, в пять и более раз. При воздержании от алкоголя её уровень снижается, что позволяет с учётом других признаков поставить диагноз алкогольного гепатита [4] . Альбумин при гепатите может быть как снижен, так и повышен. Также вариативны показатели протромбинового времени и протромбинового индекса.
В общем анализе крови может быть макроцитоз (увеличение размеров эритроцитов), иногда присутствует макроцитарная анемия (низкий уровень гемоглобина в увеличенных эритроцитах). Также в ряде случаев повышается СОЭ и наблюдается лейкоцитоз — повышение количества лейкоцитов.
Опросники
При осмотре выявляются признаки, которые свидетельствуют о хронической алкогольной интоксикации. Но эти признаки неспецифические и могут наблюдаться при других заболеваниях. Поэтому для определения хронической алкогольной интоксикации (ХАИ) используются различные опросники (например, опросник GAGE), позволяющие выявить хроническое злоупотребление алкоголем. Ещё в 1976 году был предложен перечень симптомов (сетка LeGo), при сочетании которых следует подозревать наличие ХАИ. К таким симптомам относятся ожирение или снижение массы тела, тремор пальцев рук, покраснение лица с расширением сосудов [6] .
Биопсия
Раньше для диагностики алкогольного гепатита оптимальным методом считалась биопсия, но сейчас она используется крайне редко — только при сомнительном диагнозе или для определения степени фиброза, если другими методами это сделать не удаётся. При алкогольном гепатите наблюдается некроз гепатоцитов, воспалительная инфильтрация, жировая и баллонная дистрофия (при жировой дистрофии в клетках печени чрезмерно накапливаются липиды, при баллонной — клетки разрушаются с образованием в цитоплазме крупных вакуолей, или баллонов), алкогольный гиалин (тельца Мэллори), поражение области в центре печёночной дольки вокруг центральных печёночных вен [9] .
Дифференциальная диагностика
Алкогольный гепатит нужно отличать от вирусного, аутоиммунного и лекарственного гепатита, неалкогольной жировой болезни печени, гемохроматоза (нарушения обмена железа с накоплением его в тканях и органах). Основным отличительным признаком будет доказанное злоупотребление алкоголем, но наличие этого факта не может полностью исключить другие заболевания печени. Чтобы точно поставить диагноз, проводятся лабораторные тесты (на выявление вирусного гепатита, определение уровня железа и ферритина, генетические исследования и др.). Также учитывается история болезни (например, приём гепатотоксичных лекарств) и данные, полученные при осмотре (ожирение, увеличение объёма талии и др.) [4] .
Лечение алкогольного гепатита
Лечением алкогольного гепатита занимаются врачи-гастроэнтерологи, гепатологи или терапевты. Также в комплексном лечении участвуют врачи-наркологи, так как при этом заболевании необходимо, чтобы пациент прекратил употреблять спиртные напитки. В некоторых случаях достаточно отказаться от алкоголя и симптомы исчезнут, а лабораторные показатели нормализуются. Даже при алкогольном циррозе печени длительное воздержание от употребления алкоголя улучшает работу печени, уменьшает симптомы портальной гипертензии и даже улучшает состояние на клеточном уровне [8] [10] [11] .
Питание
Большинство пациентов с алкогольной болезнью печени имеют ту или иную степень недостаточности питания. Она связана как с нехваткой питательных веществ, витаминов и микроэлементов в рационе, так и с нарушением их усвоения. Диета у больных с нутритивной (питательной) недостаточностью должна быть калорийной (2–3 тыс. ккал/сут.) и содержать не меньше 1 г белка на кг массы тела в сутки. При тяжёлом алкогольном гепатите уровень суточного белка увеличивается до 1,2–1,5 г/кг массы тела. Снижать количество белка и использовать аминокислоты с разветвлёнными цепями (лейцин, изолейцин и валин) необходимо только при развитии печёночной энцефалопатии [9] .
Также нужно потреблять достаточно витаминов, особенно группы В, фолиевой и липоевой кислот, микроэлементов (цинка, селена и др.). В рацион необходимо включить нежирные сорта мяса, птицы, рыбу, крупы, цельнозерновой хлеб, овощи, фрукты, орехи и кисломолочные продукты.
Медикаментозная терапия
Для лечения алкогольного гепатита используются глюкокортикоиды (Преднизолон), Пентоксифиллин, гепатопротекторы и витамины.
Препаратами первой линии при лечении тяжёлого острого алкогольного гепатита (индекс Маддрея больше 32) являются глюкокортикоиды. Они прерывают цитотоксический (т. е. повреждающий клетки) и воспалительный механизм развития алкогольного гепатита. При приёме этих препаратов билирубин должен снизиться до наступления 7-х суток, если этого не происходит, глюкокортикоиды необходимо отменить [4] [9] .
Если у пациентов с тяжёлым острым алкогольным гепатитом есть противопоказания для применения глюкокортикоидов (активный вирусный гепатит, активный туберкулёз и др.), назначается Пентоксифиллин. Препарат снижает активность нейтрофилов и подавляет пролиферацию (размножение клеток) моноцитов и лимфоцитов, блокирует фактор некроза опухоли-α (ФНО-α), в результате чего уменьшается воспаление. В комплексном лечении вместе с глюкокортикоидами или Пентоксифиллином рекомендовано применять Ацетилцистеин [4] .
Данные по применению ингибиторов ФНО-α (Инфликсимаба и Этанерцепта) при алкогольном гепатите противоречивы. С одной стороны, эти препараты достоверно уменьшают симптомы и улучшают лабораторные показатели лучше, чем Преднизолон [10] . Но при их применении возрастает риск инфекционных осложнений — пневмонии и сепсиса [7] .
Для лечения нетяжёлого алкогольного гепатита применяются гепатопротекторы, оказывающие защитное действие на клетки печени. Проведено несколько исследований, подтверждающих их благоприятное действие при алкогольном гепатите, в том числе повышение выживаемости при острой форме болезни [9] [16] . К гепатопротекторам относят эссенциальные фосфолипиды (Эссенциале, Силимарин), Адеметионин, препараты Янтарной кислоты, Орнитин, растительные препараты. Конкретный препарат подбирает врач в зависимости от состояния пациента.
Действие эссенциальных фосфолипидов основано на их способности подавлять перекисное окисление липидов и встраиваться в мембраны гепатоцитов (замещать фосфолипидные дефекты мембран).
Фосфолипиды назначаются пациентам с болевым, диспепсическим и цитолитическим синдромом:
- при диспепсическом синдроме нарушается пищеварение, из-за чего возникает дискомфорт в верхней части живота;
- при цитолитическом синдроме повреждаются гепатоциты, в связи с чем повышаются печёночные ферменты АЛТ и АСТ
Если у больного наряду с цитолитическим развивается холестатический синдром, в составе комбинированной терапии используется Адеметионин и препараты на основе Янтарной кислоты, а также Урсодезоксихолевая кислота [4] . Клинические рекомендации по лечению алкогольной болезни печени (2021) не рекомендуют одновременно лечиться Адеметионином и Янтарной кислотой [4] , но по данным ряда авторов применение янтарной кислоты и Метионина (предшественника Адеметионина) в одном препарате даёт хороший терапевтический эффект [14] [19] [20] . Адеметионин восстанавливает запасы внутриклеточного глутатиона и клеточные мембраны, участвует в регенерации печёночной ткани, а также подавляет избыточную выработку воспалительных цитокинов и оксида азота. Янтарная кислота — это энергетический субстрат, при окислении которого в митохондриях образуется большое количество энергии. Янтарная кислота мобилизует энергообмен, усиливает клеточное дыхание, уменьшает гипоксию и подавляет перекисное окисление липидов в клеточных мембранах. Таким образом, эти препараты воздействуют на разные звенья патогенеза алкогольного гепатита.
При выраженной интоксикации или печёночной энцефалопатии используют Орнитин, возможно в сочетании с Аспартатом. Эти препараты стимулируют обезвреживание аммиака в печени и мышечной ткани (аммиак оказывает токсическое действие на головной мозг, негативно влияет на клетки печени и способствует развитию печёночного фиброза).
Трансплантация печени
Пересадка печени показана при отсутствии ответа на консервативную терапию при тяжёлом алкогольном гепатите, а также при терминальных стадиях алкогольного цирроза печени. Пациенты с алкогольным циррозом включаются в лист ожидания на пересадку печени после не менее чем шестимесячного осознанного отказа от употребления алкоголя. Осознанность отказа и вероятность полного воздержания подтверждает психиатр-нарколог [18] .
Прогноз. Профилактика
Прогноз при остром алкогольном гепатите очень серьёзный и зависит от активности процесса и наличия фонового цирроза печени.
От острого алкогольного гепатита погибает 10–50 % пациентов [1] [9] . К признакам плохого прогноза относят печёночную энцефалопатию, асцит и почечную недостаточность. Наихудший прогноз при остром алкогольном гепатите, развившемся на фоне цирроза. Среди госпитализированных пациентов в среднем погибает 50 % [17] .
При хроническом алкогольном гепатите на прогноз влияет скорость формирования цирроза. Также процент неблагоприятных исходов существенно увеличивается при сопутствующем гепатите В и С, в том числе из-за повышенного риска развития гепатоцеллюлярной карциномы.
Профилактика алкогольного гепатита
Так как единственной причиной этого заболевания является чрезмерное употребление алкоголя, для профилактики нужно отказаться от спиртных напитков. Эта рекомендация относится как к первичной, так и к вторичной профилактике, т. е. отказ от употребления алкоголя предотвратит как развитие гепатита, так и рецидивы и осложнения этой болезни. Кроме того, длительный отказ от употребления алкоголя способствует восстановлению печени, что связано с уникальными свойствами гепатоцитов — после повреждения печени запускается последовательный механизм роста, деления и дифференцировки этих клеток. Также происходит реструктуризация стромы и образование новых сосудов, в результате формируются печёночные дольки [4] [10] .
Пациенты с алкогольным гепатитом должны находиться под диспансерным наблюдением, сроки которого зависят от формы и тяжести заболевания. Больные с впервые выявленным, рецидивирующим или прогрессирующим алкогольным гепатитом наблюдаются один раз в три месяца. Когда состояние стабилизировалось, можно посещать доктора раз в 6–12 месяцев. В рамках диспансерного наблюдения проводится осмотр, выполняется общий и биохимический анализ крови, УЗИ брюшной полости и фиброгастродуоденоскопия (ФГДС) [4] .
Список литературы
- Подымова С. Д. Болезни печени: руководство. — 4-е издание, переработанное и дополненное. — М.: Медицина, 2005. — 768 с.
- European Association for the Study of the Liver. EASL Clinical Practical Guidelines: Management of Alcoholic Liver Disease // J Hepatol. — 2012. — № 2. — Р. 399–420.ссылка
- Рыжкова О. В. Алкогольная болезнь печени: учебное пособие. — Иркутск: ИГМУ, 2021. — 82 с.
- Российское научное медицинское общество терапевтов. Алкогольная болезнь печени (АБП) у взрослых: клинические рекомендации. — М., 2021. — 65 c.
- Маев И. В., Абдурахманов Д. Т., Андреев Д. Н., Дичева Д. Т. Алкогольная болезнь печени: современное состояние проблемы // Терапевтический архив. — 2014. — № 4. — C. 108–116.
- Ильченко Л. Ю. Алкогольный гепатит: клинические особенности, диагностика и лечение // Лечащий врач. — 2007. — № 6.
- Пиманов С. И., Макаренко Е. В., Солодовникова О. И. Новое руководство Американской коллегии гастроэнтерологов по алкогольной болезни печени: в центре внимания гепатит // Consilium Medicum. — 2018. — № 8. — C. 58–66.
- Радченко В. Г., Приходько Е. М. Алкогольный гепатит // Экспериментальная и клиническая гастроэнтерология. — 2012. — № 6. — C. 101–106.
- Костюкевич О. И. Алкогольный гепатит: современные алгоритмы диагностики и лечения // РМЖ. Медицинское обозрение. — 2016. — № 3. — С. 177–182.
- Сторожаков Г. И., Пожарицкая Е. И., Федоров И. Г. и др. Влияние абстиненции на течение и исход алкогольного гепатита тяжёлого течения // Лечебное дело. — 2011. — № 1. — С. 105–114.
- Грищенко Е. Б. Рациональная терапия алкогольной болезни печени // Медицинский совет. — 2012. — № 1. — С. 61–65.
- Аджигайтканова С. К. Алкогольный гепатит, основные принципы лечения // РМЖ. — 2008. — № 1.
- Сернов С. П., Лившиц В. Б., Субботина В. Г. и др. Эпидемиология алкогольной болезни печени // Саратовский научно-медицинский журнал. — 2009. — № 4. — С. 564–568.
- Мехтиев С. Н., Оковитый С. В., Мехтиева О. А. Принципы выбора гепатопротекторов в практике терапевта // Лечащий врач. — 2016. — № 8.
- Полунина Т. Е. Алкогольные поражения печени // ФАРМАТЕКА. — 2019. — № 2. — С. 106–114.
- Буеверов О. А., Маевская М. В., Ивашкин В. Т. Алкогольная болезнь печени // РМЖ. — 2001. — № 2. — С. 61.
- Сернов С. П., Лившиц В. Б., Скворцов Ю. И. и др. Актуальные проблемы прогнозирования алкогольной болезни печени // Саратовский научно-медицинский журнал. — 2010. — № 1. — С. 94–100.
- Хубутия М. Ш., Чжао А. В., Чжаграев К. Р. и др. Трансплантация печени как радикальный метод лечения конечных заболеваний печени // Практическая медицина. — 2010. — № 8. — С. 13–19.
- Ильченко Л. Ю., Оковитый С. В. Ремаксол: механизмы действия и применение в клинической практике. Часть 1 // Архивъ внутренней медицины. — 2016. — № 2. — С. 16–21.
- Тарасова Л. В., Цыганова Ю. В., Бусалаева Е. И. Наиболее обоснованные компоненты терапии алкогольной болезни печени // ФАРМАТЕКА. — 2020. — № 2. — С. 6974.
- Heilman J. Jaundice // The Global Emergency Medicine Wiki. — 2020.
Источник https://www.phosphogliv.ru/spravochnik-zabolevanij/hronicheskij-alkogolnyj-gepatit.html
Источник https://probolezny.ru/gepatit-alkogolnyy/
Источник