Атрофический кольпит: симптомы и лечение

Атрофический, или сенильный, кольпит — это патологическое состояние, чаще всего наблюдающееся у женщин после наступления искусственной или естественной менопаузы. С клинико-морфологической точки зрения данное заболевание характеризуется истончением слизистой оболочки, выстилающей влагалище, ее сухостью, появлением неприятных ощущений при половых контактах. В основе развития такой болезни лежит недостаточная выработка женских половых гормонов — эстрогенов. В этой статье мы поговорим об атрофическом кольпите, признаках возрастных изменений во влагалище, лечении.
Дисплазия соединительной ткани — чума XXI века. Пути решения и какую роль в этом играет коллаген
Как препараты, содержащие коллаген, могут помочь в реабилитации после травм или ожогов?
Клиническая картина при атрофическом кольпите
Симптомы при таком заболевании нарастают постепенно. На первых порах женщина испытывает легкий дискомфорт в области малых половых губ. Постепенно чувство сухости и стянутости становится все более выраженным. В некоторых случаях присутствуют жалобы на достаточно интенсивную боль.
Наиболее заметной сухость во влагалище становится во время полового контакта. Даже при возбуждении естественная смазка вырабатывается в недостаточном количестве или отсутствует вовсе. В результате этого половой акт сопровождается болезненностью. Из-за истончения слизистой оболочки нередко наблюдаются кровянистые выделения после близости, прекращающиеся самостоятельно.
Достаточно часто при данной патологии происходит вторичное присоединение инфекционной флоры. На возникновение воспалительного процесса могут указывать:
- Нехарактерные выделения, имеющие неприятный запах или необычный цвет;
- Чувство сильного зуда;
- Присоединение дизурических расстройств.
Тактика лечения атрофического кольпита

При таком заболевании проводится консервативная терапия, госпитализация пациентки не требуется.
Предпочтение отдается местным формам лекарственных препаратов. Исключение составляют только те случаи, когда необходимо устранение и других симптомов менопаузы.
Наиболее часто используется эстрогенный гормон короткого действия — эстриол, назначаемый в виде интравагинальных свечей или кремов. Он способствует восстановлению нормального влагалищного эпителия, нормализации pH влагалищной среды, микрофлоры влагалища. Схема лечения выбирается индивидуально для каждой конкретной пациентки. По показаниям возможен прием таблетированных форм эстриола.
Кроме этого, могут назначаться:
- Прастерон и эстрадиол в виде внутримышечных инъекций;
- Левоноргестрел или тиболон, выпускаемые в виде таблеток.
В 2016 году были опубликованы результаты работы ученых из Ростовского государственного медицинского университета. Цель исследования заключалась в выяснении возможности корригирующего влияния витаминов и антиоксидантов на выраженность атрофических изменений во влагалище у женщин, больных атрофическим кольпитом. В результате было установлено, что применение витаминных комплексов и антиоксидантов может служить альтернативой использованию гормональных препаратов.
В том случае, если произошло нарушение влагалищной микрофлоры с развитием бактериального вагиноза, план лечения дополняется антибиотиками и антисептиками.
Атрофический кольпит — симптомы и лечение
Что такое атрофический кольпит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лантуховой Элеоноры Сергеевны, гинеколога со стажем в 18 лет.
Над статьей доктора Лантуховой Элеоноры Сергеевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Гинеколог Cтаж — 18 лет
Дата публикации 29 ноября 2019 Обновлено 29 апреля 2021
Определение болезни. Причины заболевания
Атрофический кольпит (вагинальная атрофия, генитоуринарный синдром) — это состояние влагалища, которое характеризуется атрофическими изменениями (истончением слизистой, сухостью, нарушением защитных функций тканей), и связано с дефицитом воздействия эстрогенов и других гормонов на слизистые. Чаще всего возникает в менопаузе.
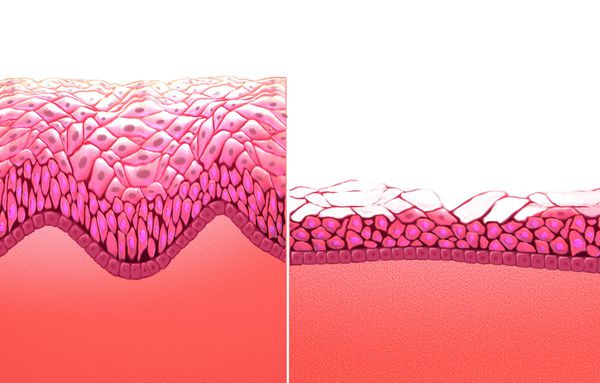
Согласно МКБ-10 имеет код N95.2. Однако в настоящее время термин «атрофический кольпит» считается устаревшим: во-первых, атрофия не всегда сопровождается воспалением (кольпит), хотя оно и является предрасполагающим фактором [1] . Во-вторых, атрофические изменения происходят не только изолированно во влагалище, но и в мочеиспускательном канале, мочевом пузыре, мышцах и связках тазового дна. Это связано с общим эмбриональным происхождением органов полового тракта и мочевых путей, из-за чего на них воздействуют одни и те же гормоны [2] .
В 2014 году Международное общество по изучению сексуального здоровья женщин и Североамериканское общество по менопаузе рекомендовали заменить термин «вульвовагинальная атрофия» на термин «менопаузальный генитоуринарный синдром» (genitourinary syndrome of menopause) или «урогенитальный синдром», поскольку он характеризует комплексные изменения в половом и мочевом трактах, вызванные снижением уровня эстрогенов в постменопаузе [3] .
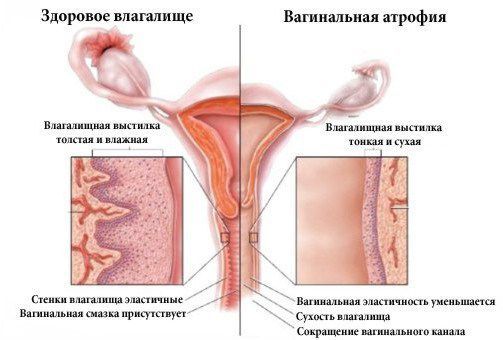
Основная причина развития генитоуринарного синдрома — возрастное снижение эстрогенов в пре- и постменопаузе. Схожие симптомы могут испытывать женщины репродуктивного возраста по следующим причинам:
- приём препаратов для подавления синтеза гормонов (тамоксифен) при лечении миомы матки и эндометриоза;
- химиолучевая терапия;
- хирургическая менопауза;
- операция на шейке матки;
- преждевременная недостаточность яичников;
- гипогонадотропная аменорея;
- длительный приём глюкокортикоидов при системных заболеваниях соединительной ткани (системная красная волчанка, ревматоидный артрит) и синдроме Шегрена (аутоиммунные процессы в эпителии);
- аллергические реакции на контрацептивы или средства интимной гигиены с высоким щелочным значением pH;
- послеродовый период и лактационная аменорея [4][12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атрофического кольпита
Самый ранний симптом недостаточности эстрогенов — снижение увлажнённости влагалища, замечаемое при половом акте. Другие частые симптомы атрофического кольпита (вагинальной атрофии):
- сухость, зуд и жжение во влагалище;
- диспареуния (болезненные ощущения во время полового контакта);
- рецидивирующие вагинальные выделения (обильные, с неприятным запахом);
- кровянистые выделения во время полового акта;
- опущение стенок влагалища.
Симптомами атрофического цистоуретрита (эстрогендефицитных атрофических изменений в уретре и мочевом пузыре) являются:
- поллакиурия — учащение позывов к мочеиспусканию в течение дня (более 6-8 эпизодов) с уменьшением количества мочи;
- цисталгия — учащённое, болезненное мочеиспускание, сопровождающееся чувством жжения во влагалище в течение дня, боли в области мочевого пузыря и рези в уретре при мочеиспускании;
- никтурия — учащение позывов к мочеиспусканию в ночное время.
Симптомы атрофического цистоуретрита могут быть изолированными или сочетаться с недержанием мочи при напряжении.
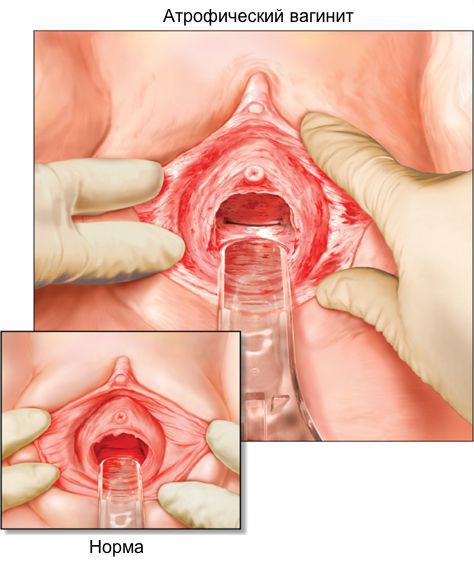
Признаки вагинальной атрофии наблюдаются у 15 % женщин в перименопаузе и у 40-75 % в постменопаузе. Частота различных симптомов неодинакова: сухость влагалища встречается у 55 % женщин; жжение и зуд — у 18 %; диспареуния — у 41 %; у 6-8 % женщин наблюдается повышенная восприимчивость к инфекционным заболеваниям органов малого таза [12] .
На первый взгляд вышеуказанные симптомы не представляют существенной угрозы, однако значительно снижают качество жизни. При этом только каждая третья женщина знает о том, что эти жалобы обратимы, и только 25 % женщин получают медицинскую помощь [12] .
Патогенез атрофического кольпита
В основе развития атрофических изменений при данном заболевании лежит изменение гормонального фона.
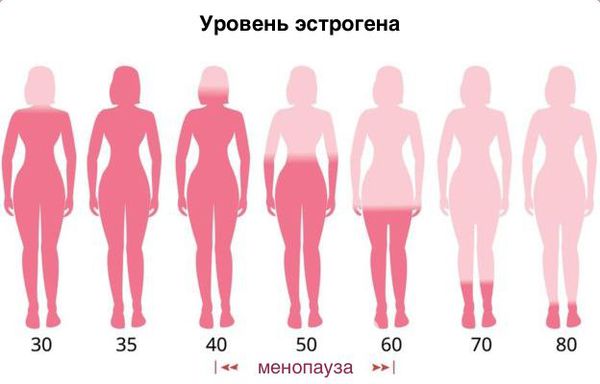
Дефицит эстрогенов блокирует деление эпителиальных клеток стенки влагалища, в результате чего угнетается клеточная пролиферация (увеличение числа клеток и рост ткани) и образование гликогена — питательной среды для лактобактерий. Это приводит к почти полному исчезновению этих бактерий и нарушениям влагалищного микробиома, так как именно кисломолочные бактерии поддерживают оптимальный уровень pH и подавляют рост патогенной и условно-патогенной флоры. В дальнейшем изменение баланса микроорганизмов ведёт к развитию воспалительных процессов.
Поскольку рецепторы к эстрогенам содержатся в эндотелии сосудов (сосудистой стенке) и нервных клетках, при заболевании снижается кровообращение, развивается ишемия тканей, появляются симптомы жжения, зуда и боли.
В связи с единым эмбриональным происхождением мочеполовой системы данные изменения затрагивают не только влагалище, но и уретру, мочевой пузырь, мышцы и связки тазового дна.
В патогенезе также играет роль уменьшение количества альфа- и бета-адренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря (адренорецеторы контролируют процесс наполнения мочевого пузыря); изменение чувствительности мускариновых рецепторов к ацетилхолину (М-холинорецепторы отвечают за сокращение гладкой мускулатуры мочевого пузыря), снижение чувствительности миофибрилл к норадреналину (миофибриллы обеспечивают сокращение мышечных волокон) [4] [16] .
Классификация и стадии развития атрофического кольпита
Урогенитальные расстройства вместе с изменениями кожи и её придатков (морщины, ломкость ногтей, выпадение волос, появление пигментных пятен) относятся к средневременным проявлениям климакса в возрасте 55-60 лет и обычно возникают после ранних симптомов климакса (приливов, потливости, головокружений, сердцебиения). Но возможны и индивидуальные колебания по времени их появления и степени выраженности [6] .
Различают три степени тяжести урогенитальных расстройств:
- лёгкая степень — сочетание симптомов атрофического вагинита и «сенсорных» симптомов атрофического цистоуретрита без нарушения контроля мочеиспускания: сухость, зуд, чувство жжения во влагалище, неприятные выделения, диспареуния, поллакиурия, никтурия, цисталгия;
- средняя тяжесть — сочетание симптомов атрофического хронического вагинита, цистоуретрита и недержания мочи при напряжении;
- тяжёлая степень — симптомы атрофического вагинита и цистоуретрита в сочетании с недержанием мочи при напряжении и эпизодами неудержания мочи при переполнении мочевого пузыря (периодическая невозможность контролировать выделение мочи).
Осложнения атрофического кольпита
При отсутствии лечения генитоуринального синдрома возможно развитие выраженных изменений. К осложнениям заболевания относятся:
- воспалительные процессы во влагалище (вагинит);
- воспаления органов малого таза — матки, маточных труб и яичников;
- уретрит;
- цистит (воспаление мочевого пузыря);
- пиелонефрит (воспаление в почках, развивается по восходящему пути);
- появление изъязвлений, пролежней, свищей в урогенитальной области;
- сращение слизистой влагалища;
- пролапс (опущение влагалища) с полным выпадением стенок и матки;
- нарушения мочеиспускания и дефекации [12] .
Диагностика атрофического кольпита
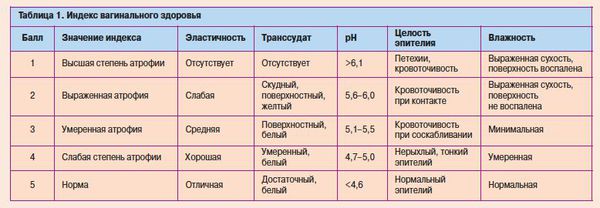
Диагностика урогенитальных расстройств основывается на данных анамнеза, осмотра и интерпретации симптомов. При осмотре легко заметна истончённая, ранимая слизистая; бледно-розовый, сухой, гладкий, без складок эпителий, при воспалении — локальные участки покраснений, кровоизлияний, выделения [12] . Для постановки диагноза используется индекс вагинального здоровья (VHI — vaginal heaith index, Bachmann, 1994) [7] [12] :
К объективной диагностике атрофического вагинита относятся:
- определение pH вагинального содержимого;
- микробиологическое исследование (посев);
- микроскопическое исследование (мазок на флору);
- исключение инфекций методом ПЦР (полимеразной цепной реакции);
- цитологическое исследование;
- расширенная кольпоскопия.
При выявлении атипичных клеток у женщин с атрофией необходимо проведение терапии локальными эстрогенами в течение семи дней и повторное цитологическое исследование — для исключения или подтверждения онкологических процессов [12] . Атрофические изменения иногда могут имитировать онкологические изменения при проведении цитологии и показывать ложные негативные результаты. После проведения лечебного курса местными эстрогенами происходит улучшение трофики тканей и подобные изменения проходят, если не являлись злокачественными. Тем не менее, такие обследования необходимо повторять регулярно, так как риск появления онкологических заболеваний с возрастом увеличивается.
При урологических симптомах проводят общий анализ мочи, посевы мочи, УЗИ почек и мочевого пузыря, КУДИ (комплексное уродинамическое исследование), консультацию уролога. Для исключения кожных заболеваний при необходимости требуется консультация дерматолога.
Лечение атрофического кольпита
При наличии воспаления на фоне атрофии первым этапом проводится санация (устранение возбудителя инфекции), а затем — мероприятия по восстановлению микрофлоры и слизистой.
Лечение симптомов атрофии должно быть дифференцированным и индивидуальным.
При лёгких формах возможно местное применение негормональных лубрикантов. Положительным действием обладает половая жизнь на регулярной основе [13] . При отсутствии эффекта и более выраженных симптомах назначают терапию эстрогенами.
Согласно рекомендациям Международного общества по менопаузе, тренировка мочевого пузыря (поведенческая терапия, направленная на выработку головным мозгом контроля над мочеиспускательным рефлексом) эффективна при гиперактивном мочевом пузыре. Вагинальное применение эстрогенов более эффективно в отношении недержания, тогда как преимущества системной терапии эстрогенами при данном симптоме неочевидны [13] [15] [16] .
Урогенитальные расстройства являются независимым показанием к назначению гормональной терапии. Лучше всего атрофические изменения нивелируют эстрогены для местного применения (эстриол). Препараты эстриола для местного применения имеют минимальную системную абсорбцию (концентрация в плазме не превышает 20 пг/мл), а положительный эффект наступает быстро — через 2-3 недели. При этом у гормональной терапии не выявлено негативного влияния на эндометрий при длительном наблюдении (от 6 до 24 месяцев).
В случае местного применения низкой дозы эстрогенов дополнительное использование прогестерона не требуется. Применение локальных эстрогенов у женщин с онкологическими заболеваниями требует особой осторожности и необходимости консультации онколога [12] .
Эстрогены способствуют улучшению кровоснабжения влагалищной стенки, восстановлению функции слизистых оболочек урогенитального тракта, увеличивают количество лактобацилл и гликогена, поддерживают оптимальное количество коллагена, обеспечивающего достаточную толщину и эластичность эпителия, а также стимулируют секрецию иммуноглобулинов и повышают локальный иммунитет, препятствующий развитию рецидивирующей инфекции [12] . В настоящее время в России существуют препараты, содержащие только эстроген (свечи и крем, в составе которого присутствует антисептик хлоргексидин), эстроген-гестагеносодержащие капсулы с лактобактериями, а также вагинальные таблетки с эстриолом и лактобактериями.
К новым методам лечения умеренной и тяжёлой диспареунии относится одобренный FDA селективный модулятор эстрогеновых рецепторов — оспемифен для приема внутрь, но он имеет ряд противопоказаний и побочных действий.
Комплексное лечение различных расстройств мочеиспускания, помимо гормонотерапии, включает консультацию уролога и применение препаратов, оказывающих селективное действие на определённые рецепторы мочевого тракта (М-холинорецепторы, альфа-адренорецепторы, бета-3-адренорецеторы) [4] .
С целью лечения недержания мочи могут быть использованы инъекции препаратов на основе гиалуроновой кислоты. Востребована и биоревитализация гиалуроной кислотой, в результате которой происходит увлажнение слизистой оболочки, повышение тонуса мышц, усиление либидо. Данные методики имеют временный эффект, так как с течением времени происходит расщепление гиалуроновой кислоты ферментом нашего организма.
Эффективно применение собственной плазмы крови человека, то есть тромбоцитарной аутологичной плазмы — биологического стимулятора процессов регенерации.
Особой популярностью в настоящее время в профилактике и лечении вагинальной атрофии, недержании мочи и опущения стенок влагалища пользуются лазерные технологии (интимный лазерный фототермолиз).
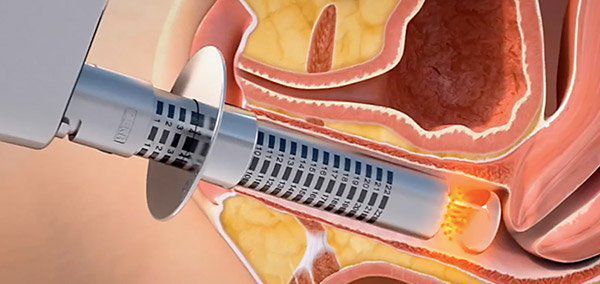
Методика безопасна, безболезненна, имеет короткий курс реабилитации, проводится амбулаторно. В результате происходит улучшение состояния кожи и тонуса мышц, слизистая оболочка восстанавливает эластичность и натуральную лубрикацию, увеличивается её толщина и мягкость за счёт процессов неоколлагенеза и новой васкуляризации.
Прогноз. Профилактика
При своевременной диагностике и лечении прогноз благоприятный — уменьшается выраженность генитоуринарного синдрома у 85 % женщин [4] .
При выраженных нарушениях (III-IV степени выпадения половых органов, когда опущение выходит за пределы половой щели, появлении изъязвлений, пролежней, свищей, сращений слизистой, а также при отсутствии желаемого результата от консервативной терапии) проводится хирургическое лечение, однако оно в некоторых случаях может быть не полностью эффективным, иметь рецидивы и осложнения. Для улучшения прогноза на этапах подготовки к оперативным вмешательствам и после операции проводится консервативная гормональная терапия.
Профилактика развития генитоуринарного синдрома основывается на систематических осмотрах и своевременном назначении гормональной заместительной терапии после наступления менопаузы.
Список литературы
- Е. И. Ермакова, В. Е. Балан, Е.В. Тихомирова, И. Н. Лазарева, А. В. Лапина, Е. М. Панина Генитоуринарный менопаузальный синдром: диагностика и принципы лечения (краткие клинические рекомендации)/ Российский вестник акушера-гинеколога 6, 2017
- Кузнецова И.В. Терапия и профилактика нарушений здоровья у женщин старше 40 лет: учеб. Пособие/ Кузнецова И. В., Покуль Л. В., Бурчаков Д. И., Бурчакова М. Н., Беришвили М. В., Чугунова Н. А., М. ИндексМед Медиа, 2017
- О. В. Якушевская Менопаузальные растройства: эффективные пути коррекции (методическое пособие для врачей), Москва, 2017
- Гинекология. Национальное руководство: краткое издание/ под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. – М.: Геотар-Медиа, 2017
- Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: руководство для практикующих врачей. – 2-е изд., перераб. и доп./ Под ред. С. И. Роговской, Е. В. Липовой. – М.: Издательство журнала Status Presents, 2016
- Гинекологическая эндокринология. Клинические лекции/ И. Б. Манухин [и др.]. – 4-е изд., перераб. и доп. – М.: Геотар-Медиа, 2017. – 304 с.: ил. – (Серия «Библиотека врача- специалиста»)
- Вольфф М фон Гинекологическая эндокринология и репродуктивная медицина/ Михель фон Вольфф, Петра Штуте; перю с рнем. Под общ. Ред. Докт. Мед. Наук, проф. Е. Н. Андреевой. – М.: МЕДпресс-информ, 2017
- Лалаян Р. С., Петров Ю. А., Генитоуринарный синдром и его Медикаментозная коррекция // Современные проблемы науки и образования. — 2017. — №2
- Доброхотова Ю. Э., Ильина И. Ю., Венедиктова М. Г., Утина М. С., Морозова К. В., Суворова В. А. Лечение генитоуринарного менопаузального синдрома у онкологических пациенток// РМЖ. Мать и дитя №26 от 01.12.2017 стр. 1921-1925
- Менопауза и климактерическое состояние у женщины. Клинические рекомендации. Год утверждения 2016 (пересмотр каждые 3 года)
- Менопаузальная гормонотерапия и сохранение здоровья женщин зрелого возраста. Клинические рекомендации (Протокол лечения). Письмо Министерства здравоохранения РФ от 02.10.2015 г. № 1 5–4/10/2–5804
- Урогенитальные растройства: актуальные подходы к диагностике и лечению: информационный билютень/ М. Б. Хамошина, И. Г. Шестакова, О. И. Климова, Е. Г. Матюхина, Т. А. Блбулян; под ред. В. Е. Радзинского. – М.: Редакцмя журнала StatusPreesens, 2016
- Baber R. J., Panay N., Fenton A. and the IMS Writing Group NS2016 IMS Recommendations on women’s midlife health and menopause hormone therapy / Climacteric. 2016ссылка
- Medscape.New Menopause Guidelines Update HT Safety Evidence. Tara Haelle. August 18, 2016
- Saten R. J. et al. Edocrine Society. Postmenopausal hormone therapy: an Edocrine Society scientific statement / J. Clin. Endocrinol. Metab. 2010. Jul. Vol. 95. №7ссылка
- Аполихина И. А., Чочуева А.С., Саидова А.С. Современные возможности медикаментозного лечения гиперактивного мочевого пузыря у женщин. / Журнал Медицинский совет, 2017 ВАК
- Local oestrogen for vaginal atrophy in postmenopausal women Cochrane Systematic Review -InterventionVersion published: 31 August 2016
Источник https://medaboutme.ru/articles/atroficheskiy_kolpit_simptomy_i_lechenie/
Источник https://probolezny.ru/atroficheskiy-kolpit/
Источник