Ишемическая болезнь сердца — симптомы и лечение

Ишемическая болезнь — это наиболее распространённое заболевание сердца, которое приводит к преждевременной смерти более 10 миллионов людей каждый год и проявляется загрудинными болями при физической нагрузке. ИБС развивается при снижении притока крови к сердечной мышце из-за разрастания атеросклеротических бляшек в артериях сердца, участвующих в кровоснабжении миокарда. Общий симптом ишемии сердца в большинстве случаев это боль в груди или дискомфорт, который может отдавать в плечо, руку, спину, шею или челюсть. Иногда стенокардия может ощущаться как изжога. Обычно симптомы возникают при физической нагрузке или эмоциональном стрессе, длятся менее нескольких минут и улучшаются с отдыхом. Одышка может быть единственным симптомом ИБС без боли. Нередко первым признаком ИБС является сердечный приступ.
Определение ИБС
Чтобы разобраться, как проявляется ишемическая болезнь сердца воспользуемся определением ВОЗ:
- Внезапная коронарная смерть (первичная остановка сердца)
- Внезапная коронарная смерть с успешной реанимацией
- Внезапная коронарная смерть (летальный исход)
- Стенокардия
- Стенокардия напряжения
- Впервые возникшая стенокардия напряжения
- Стабильная стенокардия напряжения с указанием функционального класса
- Нестабильная стенокардия
- Вазоспастическая стенокардия
- Инфаркт миокарда
- Постинфарктный кардиосклероз
- Нарушения сердечного ритма
- Сердечная недостаточность
Факторы риска
Ишемическая болезнь сердца имеет ряд чётко определённых факторов риска:
- Высокое кровяное давление.
- Курение — связано с 36% случаев поражений коронарных артерий, нужно знать, что курение даже одной сигареты в день удваивает риск инфаркта.
- Диабет — до 40% пациентов являются диабетиками.
- Ожирение — отмечено у 20% случаев ИБС
- Высокий уровень холестерина в крови — предиктор заболевания у 60% пациентов
- Семейный анамнез — около половины случаев связаны с генетикой.
- Чрезмерное употребление алкоголя — фактор риска острого коронарного синдрома.
Что такое ишемическая болезнь сердца (ИБС)?
Сердце — мышечный орган, который должен постоянно работать, чтобы обеспечивать организм кровью, без которой он погибает. Сердце не останавливается ни на минуту, на протяжении всей жизни. По этой причине сердце должно постоянно получать кислород и питательные вещества с кровью. Кровоснабжение сердца происходит через мощную сеть коронарных артерий. Если в этих артериях развиваются сужения или закупорки, то сердце не может справляться со своей работой. В острых случаях часть мышечной ткани сердца гибнет и развивается инфаркт миокарда.
С возрастом у многих людей начинают развиваться атеросклеротические бляшки в артериях. Бляшка постепенно суживает просвет артерии, вследствие чего уменьшается доставка кислорода к сердечной мышце и развивается боль в области сердца (стенокардия). Сужение просвета и воспаление вокруг бляшки может привести к тромбозу артерии и полному прекращению кровотока в определённой зоне миокарда. Мышечная ткань сердца может погибнуть. Это сопровождается болью и снижением сократительной функции сердца. Развивается инфаркт миокарда, который почти в 50% случаев сопровождается летальным исходом.
По мере развития бляшек в венечных сосудах повышается и степень сужения их просвета венечных артерий, во многом определяющая тяжесть клинических проявлений и прогноз. Сужение просвета артерии до 50 % часто протекает бессимптомно. Клинические проявления заболевания обычно возникают при сужении просвета до 70 % и более. Чем ближе к устью коронарной артерии расположен стеноз, тем большая масса миокарда подвергается ишемии в соответствии с зоной кровоснабжения. Наиболее тяжёлые проявления ишемии миокарда наблюдаются при сужении основного ствола или устья левой коронарной артерии.
В происхождении ишемии миокарда большую роль играет резкое повышение его потребности в кислороде, ангиоспазм или тромбоз артерий сердца. Предпосылки для тромбоза могут возникнуть уже на ранних стадиях развития атеросклеротической бляшки, из-за повышенной активности системы тромбообразования, поэтому важно своевременно назначить антитромбоцитарную терапию. Тромбоцитарные микротромбы и микроэмболии могут усугубить нарушения кровотока в поражённом сосуде.
Формы ишемической болезни сердца
Стабильная стенокардия — это классический симптом ИБС означающий боли в области сердца и за грудиной, развивающиеся после физической нагрузки. В зависимости от этой нагрузки определяют функциональный класс стенокардии.
Стабильная стенокардия развивается при:
- Физических упражнениях или других нагрузках
- Приёме пищи
- Волнении или стрессе
- Замерзании
Нестабильная стенокардия
Ишемическая болезнь сердца может развиться до такой степени, что боль в сердце возникает даже в полном покое. Это показание (нестабильная стенокардия) к неотложной медицинской помощи и может привести к инфаркту.
Инфаркт миокарда
Форма ишемической болезни сердца, при которой наступает внезапное прекращение кровотока по какой-либо венечной артерии с развитием ограниченного участка гибели сердечной мышцы. Инфаркт без срочной операции приводит к летальности у половины пациентов. Инфаркт и внезапная коронарная смерть являются главными аргументами в понимании чем опасна ишемическая болезнь сердца. Каждый пациент должен знать, что затянувшийся приступ стенокардии может быть признаком начала инфаркта.
Прогноз при ишемической болезни сердца
Без своевременной реваскуляризации миокарда ИБС имеет плохой прогноз. Внезапная коронарная смерть развивается у 10% пациентов, инфаркт миокарда почти у 50% больных. Ожидаемая продолжительность жизни у пациентов, которые не лечатся с диагностированной ИБС составляет не более 5 лет. Своевременная реваскуляризация (стентирование коронарных артерий или аортокоронарное шунтирование) значительно улучшает качество и продолжительность жизни у этих больных, снижая риск инфаркта и внезапной коронарной смерти в десятки раз.
Лечение ИБС в Инновационном сосудистом центре
В нашей клинике создана мощная кардиологическая служба, где используются современные методы диагностики и лечения. Наши специалисты каждый год оперируют не менее 1000 пациентов с ишемической болезнью сердца с помощью эндоваскулярной хирургии. Используются современные стенты и баллоны с лекарственным покрытием. Мы имеем лучшие результаты у пациентов с осложненной формой ИБС и минимальную летальность.
Лечение проводится в клиниках:
Преимущества лечения в клинике
Опытные кардиологи с большим стажем
Стресс-эхокардиография для диагностики сложных случаев
Безопасная коронарография через руку
Ангиопластика и стентирование сердца
Диагностика

Осмотр у грамотного кардиолога — самый важный метод диагностики поражения коронарных артерий. Доктор тщательно соберет анамнез, выслушает жалобы и определит план обследования.
Своевременная диагностика ишемической болезни сердца и правильная интерпретация симптомов позволяют назначить адекватное лечение.
Симптомы ишемической болезни сердца
Наиболее частым симптомом является стенокардия или боль в груди. По этому признаку определяются функциональные классы заболевания. Обычно больные описывают следующие симптомы:
- Тяжесть в груди
- Ощущение давления в сердце
- Ломота в груди
- Жжение
- Сжимание
- Болезненные ощущения
- Одышка
- Сердцебиение (нерегулярное сердцебиение, пропущенные удары)
- Быстрое сердцебиение
- Слабость или головокружение
- Тошнота
- Потливость
Стенокардия обычно ощущается как боль за грудиной, но может отдавать в левую руку, шею, под лопатку, в нижнюю челюсть.
Врач-кардиолог может определить диагноз после:
- Тщательного расспроса
- Физикального осмотра.
- Электрокардиографии
- Эхокардиография (УЗИ сердца)
- Суточного мониторирования ЭКГ (холтеровское исследование)
- Контрастной коронарографии (рентгеновского исследования сосудов сердца)
Каким пациентам проводится диагностика с нагрузочными тестами?
- С несколькими факторами риска атеросклероза и сердечно-сосудистых заболеваний
- С сахарным диабетом
- С полной блокадой правой ножки пучка Гиса неясного происхождения
- Со снижением сегмента ST менее 1 мм на ЭКГ покоя
- С подозрением на наличие вазоспастической стенокардии
Когда следует проводить нагрузочный тест в сочетании с визуализирующими методиками?
- при наличии изменений на ЭКГ покоя (блокада левой ножки пучка Гиса, феномен WPW, постоянный искусственный водитель ритма, нарушения внутрижелудочковой проводимости),
- при наличии на ЭКГ покоя снижения сегмента на 1 мм и более, вызванной любыми причинами,
- определить жизнеспособность поражённого участка сердечной мышцы с целью решения вопроса о целесообразности проведения оперативного вмешательства на коронарных сосудах (стентирование, аортокоронарное шунтирование).
 Кому следует проводить холтеровское мониторирование ЭКГ?
Кому следует проводить холтеровское мониторирование ЭКГ?
С развитием компактных записывающих устройств в 1970-е и 1980-е годы появилась возможность регистрации данных ЭКГ в течение длительного периода времени в условиях повседневной активности. Так появилось холтеровское мониторирование ЭКГ, названное так в честь его изобретателя доктора Норманна Д. Холтера.
Главное показание для его выполнения — обследование больных при обмороках и сердцебиении, особенно неритмичном, возможно также выявить ишемию миокарда, как при наличии, так и при отсутствии клинических проявлений ИБС, то есть называемую «немую ишемию» миокарда. Приступы стенокардии, возникающие один раз в день или не каждый день лучше всего выявлять с помощью изменений на холтере. Исследование можно проводить в стационаре и в домашних условиях.
 В каких случаях следует проводить ЭхоКГ у больных с ИБС?
В каких случаях следует проводить ЭхоКГ у больных с ИБС?
- У больных с перенесённым инфарктом миокарда
- С симптомами ухудшения работы сердца — периферические отёки, одышка
- Пациентам с подозрением на хроническую сердечную недостаточность
- Определить наличие патологии клапанного аппарата сердца
Показания к проведению коронароангиографии:
тяжёлая стабильная стенокардия (класс III или больше), несмотря на оптимальное лечение
больные, пережившие остановку сердца
опасные для жизни нарушениями желудочкового ритма
больные, ранее подвергшиеся хирургическому лечению ИБС (стентирование коронарных артерий, либо аортокоронарное шунтирование), у которых рано развивается рецидив средней или тяжёлой стенокардии
- Консультация кардиолога
- Коронарография
- Электрокардиография
- Эхокардиография
Лечение
 Общие принципы
Общие принципы
Изменение образа жизни: если вы курите, откажитесь от этого, чаще прогуливайтесь на свежем воздухе, снижайте избыточную массу тела. Избегайте опасности употребления жирных продуктов и придерживайтесь диеты с низким содержанием соли и сахара. Тщательно контролируйте уровень сахара, если страдаете диабетом. ИБС не лечится только приёмом нитроглицерина. Чтобы продолжать активную жизнь необходимо наладить контакт с кардиологом и следовать его указаниям.
Лекарства при ИБС
Кардиолог может посоветовать лекарственную терапию, если изменения образа жизни ему покажется недостаточным. Препараты назначает только лечащий врач. Чаще всего назначаются препараты, снижающие риск тромбозов (аспирин, плавикс). Для снижения уровня холестерина могут длительно назначаться статины. Сердечную недостаточность следует лечить препаратами, улучшающих функцию сердечной мышцы (сердечные гликозиды).
У тех, у кого в анамнезе не было сердечных заболеваний, аспирин снижает вероятность инфаркта миокарда, но не изменяет общий риск смерти. Он рекомендуется только для взрослых, которые подвергаются опасности образования тромбов, где повышенный риск определяется как «мужчины старше 60 лет, женщины в постменопаузе и молодые люди с фоном для развития ИБС (гипертония, диабет или курение).
- Антитромбоцитарная терапия
Клопидогрель плюс аспирин (двойная антитромбоцитарная терапия, DAAT) больше уменьшает вероятность сердечно-сосудистых событий, чем только приём аспирина. Данный препараты противопоказаны пациентам имеющим желудочно-кишечные язвы или желудочное кровотечение в анамнезе. Антитромбоцитарная терапия должна проводится пожизненно.
- β-адреноблокаторы
Адреноблокаторы снижают частоту сердечных сокращений и потребление миокардом кислорода. Исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ.
- β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС:
- Карведилол (Дилатренд, Акридилол, Таллитон, Кориол).
- Метопролол (Беталок Зок, Беталок, Эгилок, Метокард, Вазокардин);
- бисопролол (Конкор, Нипертен, Коронал, Бисогамма, Бипрол, Кординорм);
Препараты этой группы, снижают уровень холестерина в крови за счёт уменьшения его синтеза в печени, либо угнетают усвоение холестерина, поступающего с пищей, влияя на причины возникновения атеросклероза. Медикаменты применяются с целью снижения скорости развития существующих атеросклеротических бляшек в стенке сосудов и профилактики возникновения новых. Отмечается положительное влияние на степень прогрессирования и развития симптомов ИБС, на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий, возможно способствуя восстановлению просвета сосуда. Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. В анализах крови целевой уровень ЛПНП у больных ИБС должен составлять не более 2,5 ммоль/л. Определение уровня липидов необходимо проводить каждый месяц. Основные препараты: ловастатин, симвастатин, аторвастатин, розувастатин.
Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V. Отличаются от статинов тем, что снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывают значимого влияния на ЛПОНП и ЛПВП. Поэтому максимальный эффект проявляется при комбинации статинов и фибратов.
- Препараты нитроглицерина
Нитроглицерин является основным препаратом, купирующим загрудинные боли в области сердца. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови). Неприятным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст. Современными исследованиями доказано, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведёт к увеличению выживаемости, и поэтому используются как препарат для купирования симптомов ИБС. Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления. Каждый пациент с ИБС должен знать, что если приём нитроглицерина в домашних условиях не снял боль за грудиной, то необходимо вызывать скорую помощь, так как возможно развился инфаркт.
Коронарная ангиопластика и стентирование
Это современная технология восстановления проходимости коронарных артерий при ИБС. Смысл заключается в раздувании атеросклеротической бляшки специальным баллоном и укреплении сосудистой стенки металлическим каркасом — стентом. Коронарная ангиопластика проводится без разрезов у пациентов с тяжёлой стенокардией или инфарктом миокарда.
Аортокоронарное шунтирование
Открытая операция при сужениях коронарных артерий. Смысл заключается в создании обходного пути для крови. В качестве обхода применяются собственные вены или артерии пациента. Операция может проводиться с искусственным кровообращением или без него. Из-за развития технологии коронарной ангиопластики аортокоронарное шунтирование отступает на второй план, так как является более травматичным и используется только при обширных поражениях коронарного русла.
Профилактика
До 90% сердечно-сосудистых заболеваний можно предотвратить, если избежать установленных факторов риска. Профилактика включает в себя адекватные физические упражнения, снижение ожирения, лечение высокого кровяного давления, здоровое питание, снижение уровня холестерина и прекращение курения. Лекарства и физические упражнения примерно одинаково эффективны. Высокий уровень физической активности снижает вероятность ишемической болезни сердца примерно на 25%.
При сахарном диабете жёсткий контроль сахара в крови уменьшает сердечный риск и другие проблемы, такие как почечная недостаточность и слепота.
Всемирная организация здравоохранения (ВОЗ) рекомендует «низкое или умеренное употребление алкоголя» для снижения вероятности развития ишемической болезни сердца, в то время как злоупотребление является для сердца очень опасным.
Диета
Диета с высоким содержанием фруктов и овощей снижает опасность развития сердечно-сосудистых заболеваний и смерти. Вегетарианцы имеют более низкий риск сердечных заболеваний из-за их большего употребления фруктов и овощей. Было показано, что потребление трансжиров (обычно содержащихся в гидрогенизированных продуктах, таких как маргарин) вызывает атеросклероз и увеличивает риск развития ишемической болезни сердца.
Вторичная профилактика
Вторичная профилактика-это предотвращение дальнейших осложнений уже существующих болезней. Эффективные изменения образа жизни включают:
- Контроль веса в домашних условиях
- Отказ от вредных привычек — прекращение курения
- Избегать потребления трансжиров (в частично гидрогенизированных маслах)
- Уменьшение психосоциального стресса
- Регулярное определение уровня холестерина в крови
Физическая активность
Аэробные упражнения, такие как ходьба, бег трусцой или плавание, могут снизить риск смертности от ишемической болезни сердца. Они уменьшают кровяное давление и количество холестерина в крови (ЛПНП), а также увеличивают холестерин ЛПВП, который является «хорошим холестерином». Лучше лечиться физкультурой, чем подвергать себя опасности хирургических вмешательств на сердце.
Ишемическая болезнь сердца

Эта акция — для наших друзей в «Одноклассниках», «ВКонтакте», «Яндекс.Дзене», YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Житель района
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский предоставляется скидка 5% на ВСЕ медицински.
Специалисты направления
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики Высшая квалификационная категория, Член Российского кардиологического общества
Информационные материалы
Ишемическая болезнь сердца
Кардиология. Методы диагностики
Мы в Telegram и «Одноклассниках»
Программа «Кардиоэкспресс начальное». Как сохранить здоровье сердца и сосудов?
Публикации в СМИ
«Passion.ru», интернет-портал (март 2021г.)
«Доктор знает», ТВ-программа, телеканал «Открытый мир» (октябрь 2019г.)
«MediaMetrics», радиостанция, программа «Онлайн-прием» (июнь 2017г.)
«MediaMetrics», радиостанция, программа «Онлайн-прием» (март 2017г.)
«Аптечное дело», журнал для врачей, провизоров и фармацевтов (август 2015г.)
«Men’s Health. Советы экспертов», медицинский блог (апрель 2015г.)
Ишемическая болезнь сердца или ИБС — один из самых распространенных и серьезных кардиологических недугов, отличающийся непредсказуемостью и тяжестью проявлений. Жертвами этой болезни чаще всего становятся мужчины активного возраста — от 45 лет и старше.
Инвалидность или внезапная смерть — весьма вероятный исход при ИБС. Только в нашей стране ежегодно регистрируется около 700 тыс. летальных исходов, вызванных различными формами ишемии. В мире смертность от этого заболевания составляет почти 70%. Поэтому столь важно регулярное наблюдение у кардиолога!

Исследование крови при ишемии

Анализы при ишемии сердца

Диагностика ИБС в «МедикСити»
Развитие ИБС провоцируется дисбалансом между потребностью миокарда в кровоснабжении и фактическим коронарным кровотоком.
Основной причиной недостаточного кровоснабжения и кислородного голодания сердечной мышцы является сужение коронарных артерий вследствие атеросклероза (атеросклеротические бляшки в просвете сосудов), атеротромбоза и (или) спазма.
Патологический процесс может затрагивать как одну, так и сразу несколько артерий (многососудистое поражение). Значительные сужения коронарных артерий затрудняют нормальную доставку крови к волокнам миокарда и вызывают появление болей в сердце.
Без надлежащего лечения и врачебного контроля коронарная ишемическая болезнь сердца, вызванная дефицитом кислорода и питательных веществ, способна привести к инфаркту миокарда, остановке сердца и внезапной сердечной смерти.
Факторы, способствующие развитию ИБС
Можно выделить основные причины развития ишемической болезни сердца:
- Артериальная гипертония (повышает вероятность развития ишемии в 2-6 раз);
- курение (у зависимых от табака риск развития ИБС выше в 1,5-6 раз, чем у некурящих);
- нарушение обмена липидов и липопротеинов (способствует развитию атеросклероза и увеличивает риск ишемии в 2-5 раз);
- гиподинамия и ожирение (тучные неактивные люди заболевают, по меньшей мере, в 3 раза чаще, чем худые и спортивные);
- нарушения углеводного обмена, сахарный диабет (при СД обоих типов угроза заболеть ишемической болезнью сердца возрастает в 2-4 раза).
К факторам риска также относятся отягощенная наследственность, принадлежность к сильному полу и пожилой возраст. При сочетании двух и более из перечисленных позиций степень риска развития ИБС существенно возрастает.
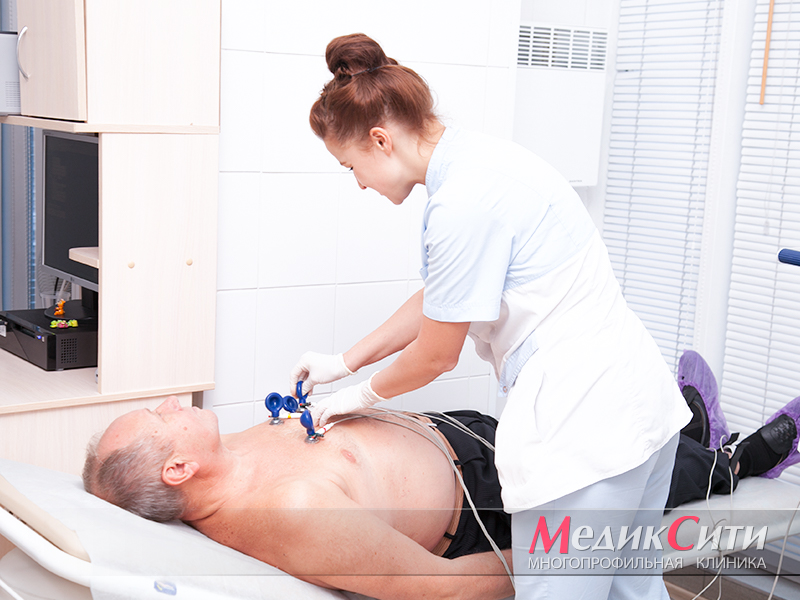
ЭКГ при ишемии сердца

СМАД в диагностике ишемии

Выявление ишемии миокарда
Симптомы при ишемической болезни сердца могут быть как ярко выраженными, так и неявными.
Среди наиболее характерных симптомов ИБС можно выделить следующие:
- Боль давящего характера и жжение за грудиной и в области сердца при физической нагрузке;
- одышка при физической нагрузке.
Но порой ИБС не обнаруживает себя вплоть до самого инфаркта миокарда! В этом случае классические симптомы ишемической болезни сердца можно заметить слишком поздно.
Классификация ишемической болезни сердца
В зависимости от симптомов, различают следующие основные формы недуга:
Коронарная смерть. Симптомы развиваются стремительно: потеря сознания, зрачки расширены и не реагируют на свет. Нет пульса, дыхания.
Постинфарктный кардиосклероз. Среди характерных признаков: нарушения сердечного ритма, проявления острой (приступ удушья-«сердечная астма», отек легких) и хронической сердечной недостаточности (отеки ног, одышка). Больной жалуется на ощущение нехватки воздуха, одышку, у него отекают голени и стопы.
Острый коронарный синдром. Впервые возникшая стенокардия, прогрессирующая стенокардия, инфаркт миокарда и др.
Инфаркт миокарда. Часто сильная давящая и жгучая боль за грудиной, отдающая в челюсть, левую лопатку и руку. Длится до получаса и больше, не проходит при приеме нитроглицерина под язык. Также у пациента выступает холодный пот, снижается АД, могут появиться слабость, рвота и страх смерти.
Стенокардия. Человек жалуется на загрудинную боль — сдавливающую, сжимающую, жжение за грудиной при физических нагрузках и иногда в покое. Возможными симптомами стенокардии являются боли в шее, левой лопатке, нижней челюсти или левой руке. Обычно боль непродолжительна.
Стенокардия — одно из самых ярких проявлений ишемической болезни сердца. Самостоятельное лечение стенокардии народными средствами недопустимо! Только врач, на основании своего профессионального опыта и диагностических методик, может сделать выводы о состоянии человека и необходимых лечебных мерах!

УЗИ сердца при стенокардии
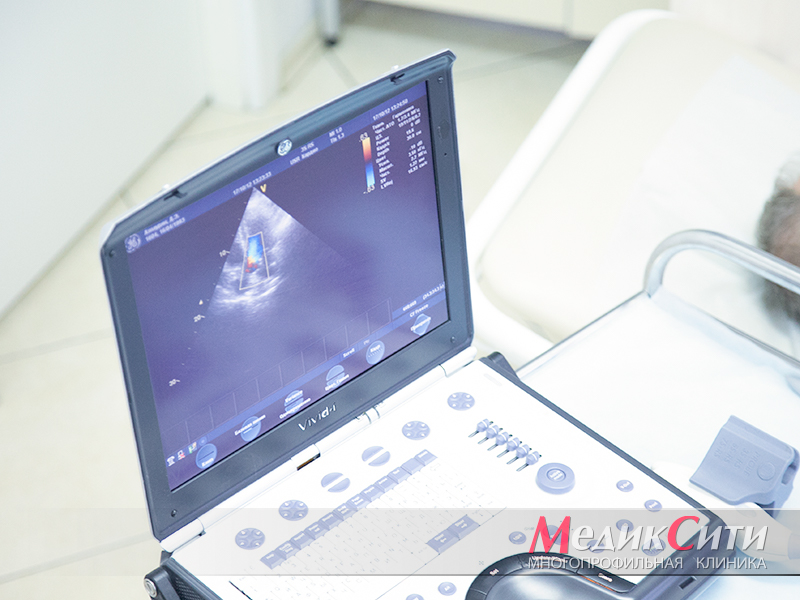
УЗИ сердца в «МедикСити»
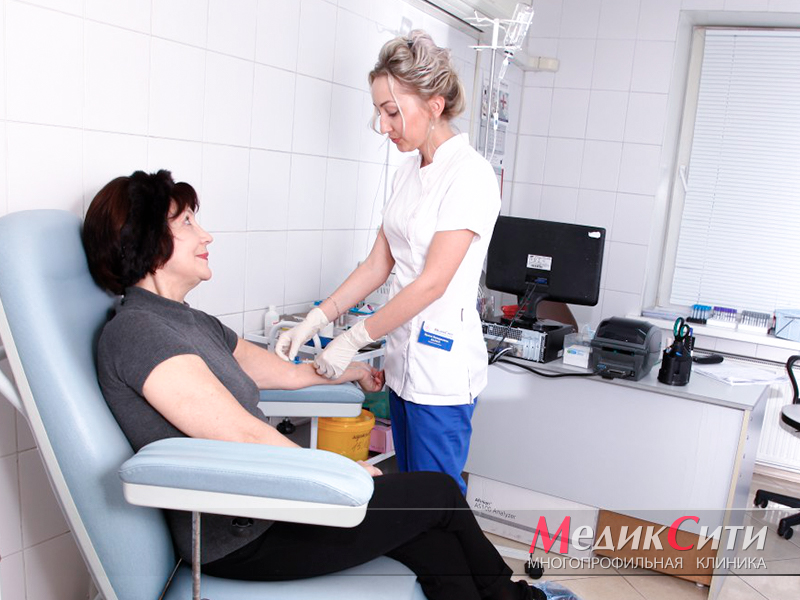
Анализы крови при ИБС
Если стенокардия возникла впервые, если приступы стенокардии стали возникать чаще, длиться более продолжительное время и проявляться сильнее, речь идет об остром коронарном синдроме и высоком риске развития инфаркта миокарда. Такие пациенты должны быть срочно госпитализированы по скорой помощи в стационар, где в экстренном порядке будет выполнена коронароангиография и восстановлен кровоток в артерии сердца, что позволит избежать возникновения инфаркта миокарда и, как следствие, инвалидности.
Безболевая ишемия миокарда
ИБС может и не сопровождаться болевым синдромом. Такая ишемия называется безболевой.
Проявлением болезни в случае безболевой ишемии миокарда зачастую становятся непосредственно инфаркт миокарда или внезапная коронарная смерть. Поэтому очень важно регулярно обследоваться у кардиолога, особенно людям, находящимся в группе риска (диабетики, гипертоники, курящие, лица с ожирением, пожилые и др.).
Подобную скрытую ишемию можно выявить с помощью некоторых инструментальных методик, например, ЭКГ с нагрузкой (Велоэргометрия, тредмил). Именно во время стресс-теста на электрокардиограмме особенно ярко проявляются специфические для ИБС изменения.
Диагностика ишемической болезни сердца
От своевременного выявления недуга и верной постановки диагноза зависит успешность профилактических и лечебных мер.
Конечно же, первоначальным этапом диагностики ИБС является сбор и анализ жалоб больного. Далее следует осмотр, в ходе которого врач-кардиолог измеряет АД пациента, визуально оценивает его состояние (степень отечности, оттенок кожи, потливость, поведенческие особенности и пр.), прослушивает стетоскопом его сердце на предмет шумов, сбоев ритма и т.п.
Далее специалистом могут быть назначены следующие анализы и исследования:
- клинические и биохимические анализы крови;
- исследование крови на маркеры инфаркта миокарда;
- электрокардиография (ЭКГ);
- эхокардиография (Эхо-КГ);
- СМАД;
- ЭКГ с нагрузкой;
- коронароангиография (рентгеноконтрастное исследование коронарных артерий).
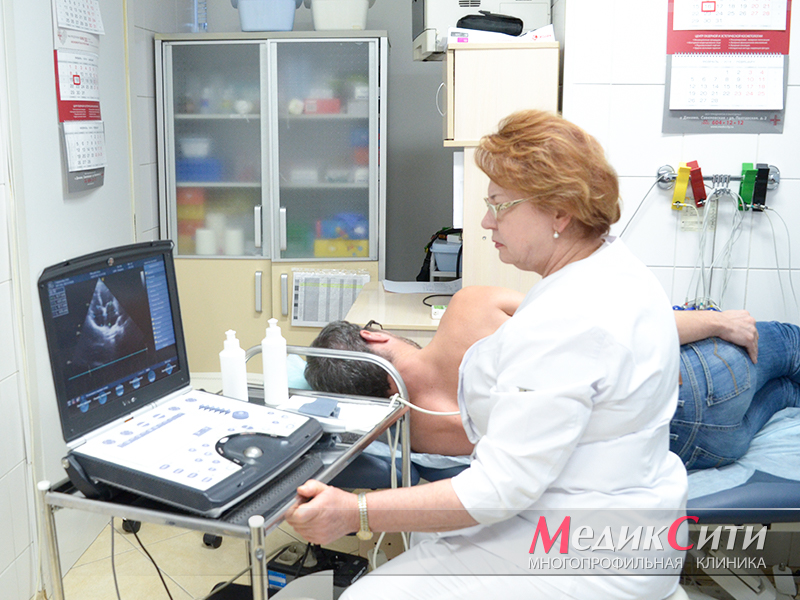
УЗИ сердца при ИБС
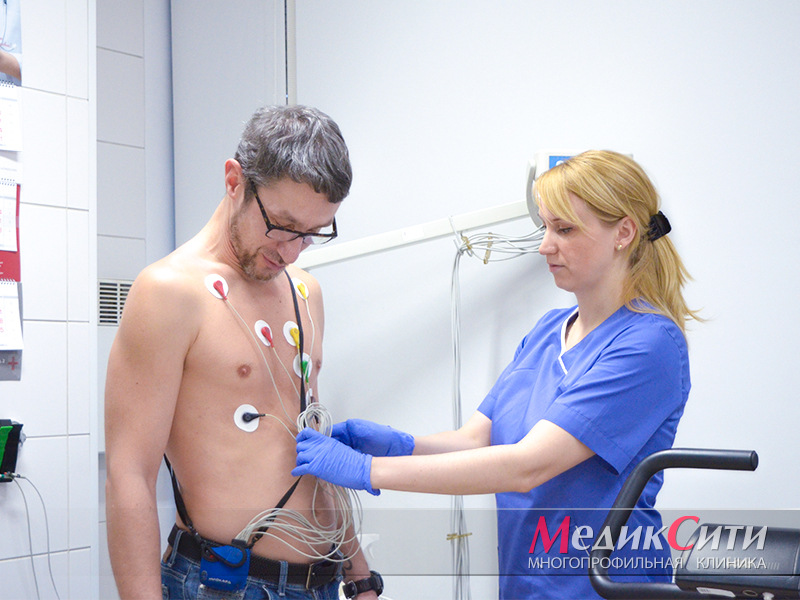
Диагностика ИБС в «МедикСити»
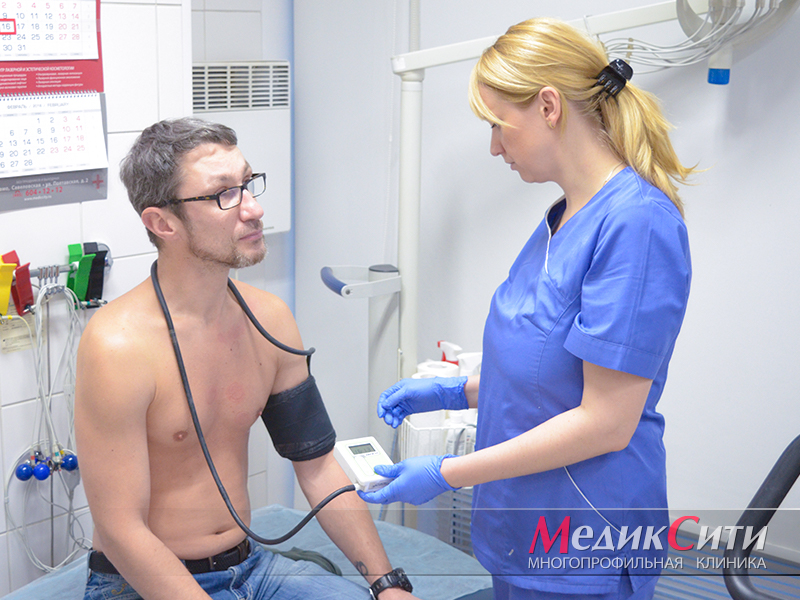
Лечение ишемической болезни сердца. Профилактика
Успех лечения ишемической болезни сердца зависит от множества факторов. Так, значительно отяготить ситуацию способно сочетание ишемии с артериальной гипертонией и сахарным диабетом. Тогда как приверженность пациента здоровому образу жизни и нацеленность на выздоровление может оказаться огромным подспорьем врачу и выбранной им схеме лечения.
Тактика лечения ИБС для каждого конкретного пациента индивидуальна и определяется лечащим врачом на основании результатов исследований и анализов. Однако можно перечислить основные виды лечения ишемической болезни сердца, применяемые в современной кардиологии.
Как правило, больным ИБС назначается:
1. Немедикаментозная терапия, включающая в себя максимально возможное устранение угроз ИБС (выявление и лечение сопутствующих болезней, диета, соблюдение режима труда и отдыха, борьба с лишним весом, контроль АД, посильная физическая активность, изменение образа жизни).
2. Фармакотерапия (в зависимости от формы ишемии, могут быть назначены: аспирин, нитроглицерин, нитраты, антагонисты кальция, статины и/или другие холестерин-снижающие медикаменты, бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, триметазидин, и др.).
3. Хирургическое лечение. Наиболее распространенными операциями при ИБС сегодня являются эндоваскулярные методики (стентирование коронарных сосудов сердца и ангиопластика), а также реваскуляризация миокарда (коронарное шунтирование сосудов сердца).
При операциях первого вида в артерию вставляют катетер, через который пропускают супертонкий проводник со сдутым воздушным баллончиком и сложенным стентом — трубочкой из тончайшей медицинской проволоки. Баллончик надувают, как только он достигает места сужения просвета — это нужно, чтобы расширить стенки артерии, затем расправляют стент. Далее баллон сдувают и удаляют вместе с катетером, а расправленный стент остается в артерии, препятствуя ее повторному сужению и обеспечивая нормальный кровоток. Коронарное шунтирование сосудов сердца — метод, при котором хирург обходит блокированные коронарные сосуды с помощью трансплантата — вены, взятой из руки или ноги пациента. Операцию делают по очень серьезным показаниям, поскольку проводится она на открытом сердце.
Что касается предупреждения недуга, наиболее действенной профилактикой ишемической болезни сердца, как и большинства ССЗ, являются контроль АД, здоровое питание, поддержание физической формы, отказ от табака.
Диагностика и лечение в «МедикСити» — верный выбор для каждого человека, заботящегося о своем здоровье! Наши высококвалифицированные врачи-кардиологи знают, как помочь вам сохранить хорошее самочувствие на долгие годы! Мы работаем на оборудовании от ведущих производителей и качественно проводим все необходимые виды диагностики болезней сердца и других органов и систем.
Материал подготовлен при участии специалиста:
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Источник https://angioclinic.ru/zabolevaniya/ishemicheskaya-bolezn-serdtsa/
Источник https://www.mediccity.ru/directions/34
Источник