Рак простаты (предстательной железы)
Рак простаты — патология, проявляющаяся в виде злокачественного новообразования в тканях данной железы. Ранние стадии заболевания характеризуются отсутствием выраженной симптоматики. Некоторые пациенты сталкиваются с учащенными позывами к мочеиспусканию (в т. ч. по ночам), болями в тазовой области, ощущением неполного опустошения мочевого пузыря. Урологи часто связывают перечисленные симптомы с хроническим простатитом или аденомой простаты, диагностированными у пациентов ранее.
Статистика заболеваемости
Рак простаты — третья по распространенности онкологическая патология среди мужчин (уступает только раку легких и желудка). В группу риска ходят возрастные пациенты, но в последние десятилетия онкологи стали выявлять злокачественные новообразования предстательной железы у лиц 35–40 лет (до 10% пациентов). Около 30% случаев рака простаты выявляются на третьей–четвертой стадиях, когда опухоль становится неоперабельной. Часто патология протекает бессимптомно, что затрудняет обнаружение новообразований до появления метастазов.
Причины развития патологии
Современная онкология относит злокачественные поражения простаты к заболеваниям с неясной этиологией. Основным фактором риска остается возраст пациента. До 70% мужчин с подтвержденным диагнозом «рак простаты» оказываются старше 65 лет. Вероятность развития патологического процесса в железе увеличивается при систематическом употреблении пациентами избыточного количества животных жиров и прохождении ЗГТ на фоне дефицита тестостерона. Онкологи из Соединенных Штатов установили, что причинами рака простаты могут стать вазэктомия и дефицит витамина D.
Классификация патологии
Злокачественные новообразования предстательной железы делятся на четыре основных типа:
- аденокарциномы;
- переходно-клеточный рак;
- плоскоклеточный рак;
- недифференцированный рак.
Наиболее распространенной гистологической формой патологии остается аденокарцинома. Железистые опухоли выявляются в 90% клинически регистрируемых случаев.
При разработке курса лечения на фоне рака предстательной железы онкологи используют шкалу Глисона. Эта методика основана на изучении степени дифференцировки клеток в биоптате — тканях простаты, полученных во время биопсии. Каждому образцу присваивается оценка в диапазоне от 1 до 5. Результат двух исследований суммируется. Показатели интерпретируются следующим образом:
- 2–6 баллов — опухоль с высокой дифференцировкой клеток, новообразование неагрессивно, растет медленно;
- 7 баллов — опухоль со средней дифференцировкой клеток, агрессивность новообразования умеренная;
- 8–10 баллов — опухоль с низкой дифференцировкой клеток, новообразование агрессивно, растет быстро.
Подтвержденные характеристики опухоли позволяют онкологам выбрать наиболее эффективный метод лечения рака простаты.
Симптоматика патологии
Симптомы рака простаты на ранних стадия неспецифичны. Дискомфорт, который испытывает пациент, рассматривается урологами как следствие простатита. Лица, страдающие от злокачественной патологии, сталкиваются с учащенными позывами к мочеиспусканию в ночные часы, струя мочи становится прерывистой, поток оказывается неравномерным.
По мере роста опухоли появляются иные признаки рака простаты: жжение во время семяизвержения и мочеиспускания, присутствие крови в моче и эякуляте, боли в поясничном отделе позвоночника, эректильная дисфункция. На фоне этой симптоматики пациент обращается к урологу или онкологу. В большинстве случаев злокачественные новообразования в железистых структурах выявляются случайно.
Диагностические процедуры
Наличие у мужчины одного или нескольких симптомов рака простаты становится причиной для обращения в клинику. Во время осмотра пациента онколог проводит пальцевое исследование предстательной железы через стенку прямой кишки. Эта мера направлена на оценку размеров простаты и ее плотности, наличия в тканях пальпируемых новообразований. Пальпация не позволяет дифференцировать злокачественные опухоли и хронический простатит, гиперплазию или туберкулез. Подтверждение первичного диагноза выполняется с помощью лабораторных и аппаратных исследований.
Врачи-онкологи направляют пациента на следующие диагностические процедуры:
- ПСА-анализ крови — рост концентрации простат-специфического антигена указывает на злокачественный процесс;
- ультразвуковое исследование железы — позволяет визуализировать раковые очаги, выполняется трансабдоминально или трансректально;
- биопсия предстательной железы — забор биоптата проводится из двенадцати точек (по шесть на каждую долю органа).
В качестве дополнительных диагностических приемов применяются УЗИ брюшной полости, рентгенография легких, сцинтиграфия скелета. Эти процедуры позволяют обнаружить метастазы в организме пациента или подтвердить их отсутствие.
Терапия при подтвержденном диагнозе
Лечение рака простаты предполагает применение хирургических методов, радиотерапии и химической терапии . Порядок применения перечисленных методик определяется врачом-онкологом на основании данных анамнеза пациента, результатов лабораторных тестов и аппаратных исследований.

Малоинвазивные способы лечения применяются при низком онкологическом риске или наличии у мужчины противопоказаний к проведению хирургического вмешательства. Наибольшее распространение в онкологических центрах получили:
- HIFU-терапия, направленная на разрушение злокачественной опухоли посредством фокусированного ультразвука высокой интенсивности;
- брахитерапия, обеспечивающая радиотерапевтический эффект посредством размещения в тканях простаты источника излучения.
При отсутствии у пациента противопоказаний к оперативному вмешательству хирурги выполняют простатэктомию. Радикальная методика предполагает удаление предстательной железы, семенных пузырьков, простатического отдела мочеиспускательного канала и шейки мочевого пузыря. Побочными эффектами процедуры становятся эректильная дисфункция и недержание мочи. Перед проведением операции пациент проходит курсы химио– и радиотерапии. Эта мера призвана замедлить рост опухоли и повысить эффективность хирургического вмешательства.
Часто гормональная и химическая терапия применяются после резекции простаты. Аналогичное лечение назначается пациентам, которые страдают от неоперабельной опухоли простаты с метастазами в брюшной полости, лимфатических узлах или костной ткани.
Эффективность терапии
Онкологи формируют прогноз выживаемости при раке предстательной железы с учетом стадии патологического процесса и дифференцировки опухолевых клеток, выявленных у пациента. На ранних этапах развития злокачественного новообразования радикальная простатэктомия остается наиболее эффективным методом лечения. Пятилетняя выживаемость пациентов после операции достигает 85%, десятилетняя — 60%. Лучевая терапия простаты обеспечивает показатели на уровне 75% и 50% соответственно. Гормональные способы лечения патологии позволяют добиться пятилетней выживаемости пациентов в 55% случаев.
Профилактические меры
Современная онкология не может предложить пациентам действенные методы профилактики рассматриваемой патологии. Мужчинам старше 45 лет рекомендуется регулярно посещать уролога для пальцевого исследования простаты, УЗИ её тканей и сдачи ПСА-анализа крови.
Диагностика и лечение рака предстательной железы в Москве
Институт ядерной медицины (Московская область, г. Химки, квартал «Клязьма») обладает всем необходимым оборудованием для диагностики и лечения злокачественных новообразований простаты. Прием пациентов осуществляется в современном амбулаторно-диагностическом комплексе, построенном с учетом последних достижений онкологии и радиологии.
Вопросы и ответы
— Как проявляется патология?
— На начальных стадиях развития злокачественной опухоли пациенты сталкиваются с частыми позывами к мочеиспусканию и затрудненным оттоком жидкости из мочевого пузыря. Позднее к этим симптомам присоединяются боли в поясничном отделе позвоночника, следы крови в моче и эякуляте, жжение при семяизвержении и мочеиспускании.
— Поддается ли лечению рак простаты?
— Основными методами лечения патологии становятся хирургические вмешательства, лучевая терапия и химиотерапия. Некоторым пациентам в качестве паллиативного лечения назначается прием гормональных препаратов.
— Какова продолжительность жизни пациентов с раком простаты?
— Прогноз формируется онкологом на основании формы рака и стадии патологического процесса. Наибольшей эффективностью обладает радикальная простатэктомия, обеспечивающая пятилетнюю выживаемость в 85% случаев.
Рак простаты
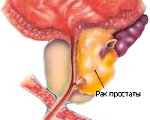
Рак простаты – это злокачественная опухоль тканей предстательной железы. Специфической симптоматики, особенно на ранних стадиях, нет. Возможные нарушения (вялая прерывистая струя мочи, никтурия, постоянные позывы на мочеиспускание, боль в тазовой области и др.) связаны с наличием у пациента аденомы простаты или хронического простатита. В диагностике рака простаты применяют пальцевое прямокишечное исследование предстательной железы, определение ПСА, УЗИ, биопсию. Лечение может включать радикальные подходы (простатэктомию), малоинвазивные вмешательства (HiFu-терапию, брахитерапию, криоаблацию), дистанционную лучевую терапию, гормоно- и химиотерапию.
МКБ-10
C61 Злокачественное новообразование предстательной железы


- Причины
- Классификация
- Симптомы рака простаты
- Диагностика
- Лечение рака простаты
- Прогноз и профилактика
- Цены на лечение
Общие сведения
В ряде стран в структуре онкозаболеваний рак простаты по частоте встречаемости у мужчин уступает только раку легкого и раку желудка. В современной онкоурологии заболевание является серьезной медицинской проблемой, поскольку зачастую диагностируется только на III-IV стадии. Это связано как с длительным бессимптомным развитием опухоли, так и с неадекватной реализацией мер по ранней диагностике. Раком предстательной железы чаще заболевают мужчины старше 60 лет, однако в последние годы прослеживается тенденция к «омоложению» патологии.

Рак простаты
Причины
Рак простаты является полиэтиологическим заболеванием с невыясненными до конца причинами. Главным фактором риска считается возраст мужчины. Более 2/3 случаев злокачественных опухолей предстательной железы приходится на возраст старше 65 лет; в 7% наблюдений болезнь диагностируется у мужчин моложе 60 лет. Другим предрасполагающим моментом служит расовая принадлежность: заболевание наиболее распространено среди афроамериканцев и реже всего встречается у выходцев из Азии.
Определенное значение в этиологии отводится семейному анамнезу. Наличие патологии у отца, брата или других мужчин в семье увеличивает риск возникновения рака простаты в 2-10 раз. Существует предположение, что вероятность новообразования данной локализации у мужчины увеличивается, если в семье есть родственницы, больные раком молочной железы.
Среди других вероятных факторов риска выделяют особенности питания, связанные с употреблением большого количества животных жиров, терапию тестостероном, недостаток витамина D. Некоторые исследования указывают на повышенную вероятность возникновения опухоли у мужчин, перенесших вазэктомию (стерилизацию). Уменьшает возможные риски употребление продуктов сои, богатых фитоэстрогенами и изофлавоноидами; витамина Е, селена, каротиноидов, диета с пониженным содержанием жиров.
Классификация
Рак простаты представлен следующими гистологическими формами: аденокарциномой (крупноацинарной, мелкоацинарной, криброзной, солидной), переходно-клеточным, плоскоклеточным и недифференцированным раком. Наиболее распространен железистый рак – аденокарцинома, составляющий 90% всех выявляемых новообразований простаты.
Для оценки степени злокачественности рака простаты используется шкала Глисона. Согласно ей, степень дифференцировки клеток в двух образцах биопсийного материала оценивается от 1 до 5 баллов, в сумме получается индекс рака простаты:
- 2-6 баллов — высокодифференцированный, малоагрессивный, медленно растущий рак простаты
- 7 баллов — низкодиференцированная опухоль средней степи агрессивности
- 8-10 баллов — низкодифференцированный, быстро растущий рак простаты с высоким риском раннего метастазирования.
По системе TNM выделяют несколько стадий РПЖ:
- Т1 – опухоль не проявляется клинически, имеет диаметр менее 2 см, обнаруживается случайно. При подстадии Т1а поражено менее 5% паренхимы железы, при Т1b — более 5%. Подстадия T1c выставляется в случае обнаружения атипичных клеток в биоптате.
- Т2 – опухоль размером 2-5 см без прорастания капсулы железы. T2a — поражено менее половины доли простаты, T2b — более половины доли с одной стороны, T2c — двустороннее поражение.
- Т3 – опухоль более 5 см, прорастает капсулу железы. T3a — семенные пузырьки не затронуты, T3b — прорастание в семенные пузырьки.
- Т4 – опухоль прорастает за пределы капсулы, распространяется на шейку или сфинктер мочевого пузыря, прямую кишку, мышцу-леватор заднего прохода, стенку таза.
- N1 – обнаруживаются единичные метастазы в лимфоузлах, N2 — определяются множественные метастазы
- М1 – определяются отдаленные метастазы рака простаты в лимфоузлах, костях и др. органах.

МРТ таза. Объемное образование предстательной железы с инвазией в окружающие структуры.
Симптомы рака простаты
Новообразование характеризуется длительным латентным периодом развития. Специфических признаков рака простаты нет. Имеющие место симптомы, как правило, с наличием у мужчины сопутствующей патологии — простатита или аденомы предстательной железы. Возникает учащение мочеиспускание с затруднением начала микции; чувство неполного опорожнения мочевого пузыря; прерывистая и слабая струя мочи; частые позывы к мочеиспусканию, проблемы с удержанием мочи.
Могут иметь место жжение или боль при мочеиспускании или семяизвержении; гематурия и гемоспермия; боли в промежности, над лобком или тазу; боли в пояснице, вызванные гидронефрозом; эректильная дисфункция. Именно эти жалобы зачастую и вынуждают пациента обратиться за медицинской помощью. Рак простаты чаще всего становится случайно находкой при углубленном урологическом обследовании.
Непрерывные тупые боли в позвоночнике и ребрах, как правило, свидетельствуют о метастазировании в кости. В поздних стадиях рака простаты могут развиваться отеки нижних конечностей, обусловленные лимфостазом, похудение, анемия, кахексия.
Диагностика
Объем обследования, требуемый для выявления рака простаты, включает пальцевое исследование железы, определение ПСА в крови, УЗИ и УЗДГ простаты, биопсию предстательной железы. При пальцевом исследовании простаты через стенку прямой кишки определяются плотность и размеры железы, наличие пальпируемых узлов и инфильтратов, локализация изменений (в одной обеих долях). Однако только с помощью пальпации невозможно отличить рак органа от хронического простатита, туберкулеза, гиперплазии, камней предстательной железы, поэтому требуются дополнительные верификационные исследования:
- Исследование ПСА. Распространенным скрининговым тестом при подозрении на рак простаты является определение уровня ПСА в крови. Специалисты-онкоурологи ориентируются на следующие показатели: при уровне ПСА 4-10 нг/мл вероятность рака составляет около 5%; 10-20 нг/мл — 20-30%; 20-30 нг/мл — 50-70%, выше 30 нг/мл — 100%. Следует учитывать, что повышение показателей простат-специфического антигена также отмечается при простатите и доброкачественной гиперплазии предстательной железы.
- УЗИ простаты. Может выполняться из трансабдоминального или трансректального доступа: последний позволяет выявлять даже небольшие опухолевые узлы.
- Трансректальная биопсия простаты. Выполняется под УЗИ-контролем. Забор материала обычно производится из 12 точек (по 6 из каждой доли железы). Осуществляется через прямую кишку, как правило, под местной анестезией.
- Сатурационная биопсия. Проводится чрезпромежностным доступом под спинальной анестезией. В ходе процедуры берется более 12 образцов тканей.
- Fusion-биопсия простаты. Специальная компьютерная программа производит обработку данных МРТ простаты, что позволяет прицельно выполнить забор ткани из подозрительного участка. Делается как через промежность (спинномозговая анестезия), так и трансректально (местная анестезия).
Дополнительно может проводиться определение уровня тестостерона, УЗИ брюшной полости, сцинтиграфия скелета, рентгенография легких.

МРТ таза. Опухоль предстательной железы (синяя стрелка) с инвазией мезоректальной фасции и прорастанием в стенку прямой кишки (красная стрелка).
Лечение рака простаты
С учетом стадии опухоли может быть предпринято хирургическое лечение, радиотерапия (дистанционная или внутритканевая), химиотерапия. Использование различных подходов в первую очередь обусловлено распространенностью рака предстательной железы.
- Малоинвазивные методы. Включают HiFu-терапию, брахитерапию простаты, криоаблацию. Могут применяться при низком онкологическом риске или у тех пациентов, которым нельзя выполнить удаление простаты по медицинским показаниям. Однако в случае применения данных методик вероятность рецидива выше, чем при радикальном подходе.
- Радикальная простатэктомия. Основной вид хирургического вмешательства при новообразовании простаты – радикальная простатэктомия, в ходе которой полностью удаляется железа, семенные пузырьки, простатический отдел мочеиспускательного канала и шейка мочевого пузыря; производится лимфодиссекция. Проведение радикальной простатэктомии может сопровождаться последующим недержанием мочи и импотенцией. Современная хирургия постепенно отходит от открытых операций. Все шире в практику входит лапароскопическая и робот-ассистированная простатэктомия.
- Андрогенная блокада. С целью индукции андрогенной блокады при раке простаты может быть выполнена энуклеация яичек (билатеральная орхиэктомия). Данная операция приводит к прекращению выработки эндогенного тестостерона и снижению темпа роста и диссеминации опухоли. В последние годы вместо хирургической кастрации чаще используется медикаментозное подавление выработки тестостерона агонистами LHRH-гормонов (гозерелин, бусерелин, трипторелин).
- Лекарственная терапия. Гормонотерапия и химиотерапия могут применяться после удаления простаты, а также у пациентов, которым нельзя выполнить операцию
Прогноз и профилактика
Перспектива выживаемости зависит от стадии онкопроцесса и дифференцировки опухоли. Низкая степень дифференцировки сопровождается ухудшением прогноза и снижением показателя выживаемости. На стадиях Т1-Т2 N0М0 радикальная простатэктомия способствует 5-летней выживаемости у 74-84% пациентов и 10-летней — у 55-56%. После лучевой терапии благоприятный 5-летний прогноз имеют 72-80% мужчин, 10-летний — 48%. У больных после орхиэктомии и находящихся на гормонотерапии 5-летняя выживаемость не превышает 55%.
Полностью исключить развитие рака простаты не представляется возможным. Мужчинам старше 45 лет необходимо прохождение ежегодного обследования у уролога для раннего выявления новообразования. Рекомендуемый скрининг для мужчин включает ректальное пальцевое исследование железы, ТРУЗИ простаты, определение ПСА в крови.
Источник https://inuclear.ru/zabolevanija/rak-prostaty/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/prostate-cancer
Источник