Профилактика запоров у детей старше 2-х лет

Задержка стула у детей младшего возраста может быть вызвана самыми разными причинами. От изменений в режиме и качестве питания до нехватки времени для посещения туалета утром перед походом в детский сад или школу. Родители должны обязательно обратить внимание на эту проблему и помочь малышу наладить естественную работу кишечника, сформировать привычку регулярно ходить в туалет, а также постоянно проводить профилактику запора у детей старше 2-х лет 1,2 .
Как определить, что это запор?
У детей разного возраста считается нормальной следующая частота стула:
- Новорождённые – до 6 раз в сутки;
- 4-6 мес. – 2 раза в сутки;
- 6-12 мес. – 1,6 раза в сутки;
- 1-4 года – 1,2 раза в сутки;
- Старше 4 лет – не менее 6 раз за 7 дней 2 .
Заподозрить запор у ребёнка можно по следующим признакам:
- отсутствие регулярного стула по указанным выше нормам;
- наличие очень плотного, сухого кала;
- натуживание при дефекации;
- ощущение неполного опорожнения кишечника — периодически спрашивайте у малыша, не испытывает ли он подобного чувства;
- болезненность живота при пальпации (исследовании живота руками) и прощупывание твёрдых каловых масс;
- энкопрез – каломазание (нарушение контроля дефекации);
- кровь в кале или анальные трещины 2 .
Запор у ребёнка: причины
Разовый запор – нередкое явление у малышей. Так организм ребёнка может отреагировать на новую пищу или стресс. Желудочно-кишечный тракт ещё находится в процессе роста и становления, поэтому возможны сбои. Но если запоры у ребёнка случаются часто, обязательно нужно искать причину и принимать меры. Ведь регулярная задержка стула — это не только физический дискомфорт, но и вред для организма.
Один и тот же деликатный симптом может быть вызван совершенно разными причинами 1,3 .
Функциональные причины
Одной из основных причин возникновения запора у ребёнка от 2 лет является нерациональное, несбалансированное питание. Перекос диеты в сторону белков и жиров и недостаток клетчатки могут спровоцировать хронические запоры. Отсутствие режима питания тоже может негативно сказаться на формировании стула, как и недостаток жидкости 4,5 .
Слабая перистальтика кишечника (то есть его сокращение с целью продвижения каловых масс к выходу) часто вызвана гиподинамией — сниженной двигательной активностью. Её профилактика заключается в поощрении ежедневной физической нагрузке — подойдут долгие прогулки, подвижные игры, спортивные секции по возрасту 5 .
Запоры у детей от 2 лет также могут быть вызваны психологическими причинами. Обычно они связаны с негативным опытом во время приучения к горшку или с нежеланием посещать туалет где-либо, кроме дома. Если функциональная причина диагностирована верно, при должном лечении и коррекции можно навсегда решить эту деликатную проблему 6 .
Органические причины
Запор может быть лишь верхушкой «айсберга» проблем со здоровьем малыша. Его могут вызывать как гормональные нарушения, например, гипотиреоз — дефицит гормонов щитовидной железы, так и особенности строения желудочно-кишечного тракта 6,7,8 .
Чтобы установить истинные причины проблемы, в современной медицине есть достаточно средств для детальной диагностики: анализы крови и кала, рентгенологическое и ультразвуковое исследование, сфинктерометрия — исследование функционального состояния сфинктера заднего прохода, эндоскопия — определение состояния ЖКТ с помощью эндоскопа 6 .
Профилактика запора
Однажды ощутив весь дискомфорт запора, дети старше 2 лет могут начать бояться акта дефекации, что ещё больше усугубит проблему. Не стоит ждать первого случая запора — лучше начать профилактику и помочь наладить работу ЖКТ ребёнка. Начинать нужно с питания. Рацион необходимо тщательно пересмотреть, скорректировать и не нарушать выбранную стратегию питания 4,6,8 .
Питание для профилактики запоров у детей от 2-х лет
- Из рациона должны быть исключены продукты, обладающие вяжущим действием и замедляющие моторику кишечника (сухари, сушки, рис, кисели и слизистые отвары, бананы, черника, айва, груша, гранат, какао, шоколад, крепкий чай, кофе).
- Не рекомендуются в больших количествах овощи, богатые эфирными маслами (репа, редька, редиска, лук, чеснок, грибы).
- С осторожностью использовать или исключить (в зависимости от индивидуальной реакции) продукты, увеличивающие газообразование: молоко, бобовые, капуста.
- Необходимо сделать упор на продукты, богатые клетчаткой: овощи и фрукты в достаточном количестве, мюсли, отвары, настои и пюре из сухофруктов. Большое количество пищевых волокон содержат овсяные и пшеничные отруби.
- Включите в рацион больше муки и круп грубого помола, грубоволокнистые каши, растительное масло, салаты из морской капусты, свежей зелени.
- Рекомендованы кисломолочные продукты, продукты функционального питания, обогащённые бифидо– и лактобактериями.
- Отдавайте предпочтение овощным супам.
- Соблюдайте достаточный питьевой режим. Давайте ребёнку воду, компоты, морсы, свежевыжатые разбавленные соки 4,7,10 .
Важен не только состав и качество меню, но и регулярность приёма пищи. Это должны быть полноценные трапезы из нескольких блюд, без суеты и спешки. Необходимо исключить перекусы и еду всухомятку. Ребёнку потребуется время, чтобы забыть старый нерегулярный режим питания 6 .
Дополнительные способы профилактики запоров у детей
Физическая активность — важнейшее условие нормальной работы кишечника. Любые занятия спортом, а также пешие прогулки пойдут ребёнку только на пользу и станут отличной профилактикой запора!
Справиться с деликатной проблемой поможет специальная гимнастика. Упражнения, подобранные в определённой последовательности, простимулируют перистальтику и естественным образом будут подталкивать каловые массы к выходу 3,6 .
Мягкий массаж живота по часовой стрелке тоже может внести свой вклад в своевременное опорожнение кишечника.
Научите малыша правильно сидеть во время дефекации: бёдра должны быть согнуты, ноги стоять на полу, лучше, если колени будут чуть приподняты — для этого можно подставить под ножки небольшую скамеечку, туловище чуть наклонено вперёд. В этой позе надо только расслабиться и подождать — кишечник всё сделает сам.
Если ваш ребёнок столкнулся с проблемой запора, важно лечить его правильно 9 . Для этого можно попробовать мягкое слабительное Дюфалак®. Оно подходит для детей любого возраста 10 , не вызывает привыкания* и действует физиологично 10 . Дюфалак® обладает двойным действием 10 : мягко очищает кишечник и нормализует баланс его микрофлоры. Также его можно применять с самого рождения, он имеет высокий профиль безопасности 10 .
Статья написана при участии экспертов Abbott
Запор у ребёнка — симптомы и лечение
Что такое запор у ребёнка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Данилейченко Нины Александровны, педиатра со стажем в 34 года.
Над статьей доктора Данилейченко Нины Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Педиатр Cтаж — 34 года
Поликлиника «Целитель» на Ляхова 24
Дата публикации 13 августа 2018 Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
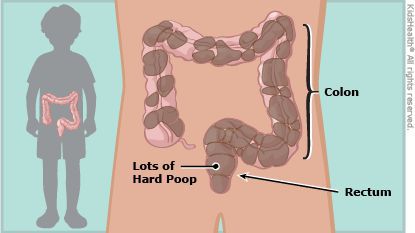
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит. [3] [4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула. [2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
- Нейрогенная этиология — проявления нарушений вегетативной нервной системы и вертебральной иннервации, психоэмоциональные расстройства.
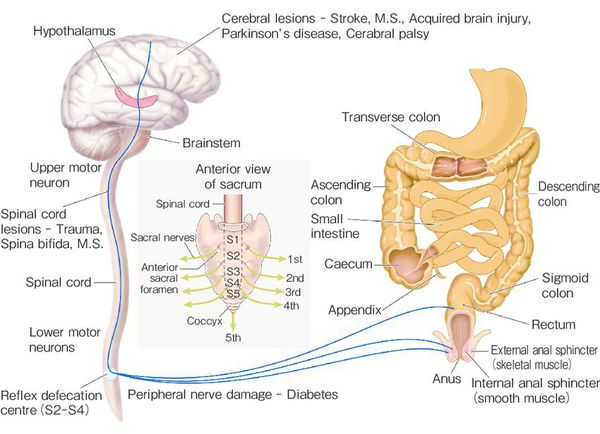
- Подавление естественного позыва к дефекации. Если ребёнок находится в неловком месте либо положении, он старается сдерживать позыв, «терпит до дома». [8][12] Если это происходит часто, то чувствительность рецепторов снижается, кишка растягивается и состояние запора может прогрессировать.
- Инфекционные заболевания, в результате которых возможно нарушение созревания либо гибель нервных ганглиев пищеварительного тракта, что также ведёт к снижению чувствительности стенок кишечника.
- Алиментарные причины и некачественное питание — наиболее частая причина запоров. Изобилие рафинированных продуктов, недостаток клетчатки, нарушение режима и торопливый приём пищи — всё это может нарушить процесс переваривания и эвакуации пищевого комка. Кроме того, длительное кормление малыша протертой пищей, которое тормозит развитие акта жевания, может привести к развитию запоров в раннем возрасте.
- Эндокринная патология — нарушение выработки гормонов коры надпочечников, щитовидной и паращитовидной желёз.
- Использование определённых групп медикаментов — препаратов, снижающих эвакуаторную функцию кишечника: ганглиоблокаторы, холинолитики, транквилизаторы и другие.
- Патологические состояния организма — заболевания прямой кишки и сфинктера, ведущие к болезненной дефекации (свищи, геморрой, трещины).
- Социально-психологические причины — новые условия, отсутствие привычного удобства для расслабления, антисанитария. У детей страх дефекации возникает при насильственном приучении к горшку. В период дошкольного и школьного возраста могут влиять непривычные условия – отсутствие индивидуальных кабинок и присутствие посторонних [9][12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы запора у ребёнка
Частота дефекаций у детей разного возраста
Количество дефекаций в грудном возрасте зависит от вида вскармливания. На грудном вскармливании в первые месяцы жизни дефекация происходит 2-3 раза в сутки, на искусственном — 1-2 раза. После шестимесячного возраста — 1-2 раза в день, после 4-5 лет — один раз в день. Несмотря на вариабельность частоты стула у детей раннего возраста, отсутствие стула более суток должно насторожить родителей. При этом нужно учитывать, что стул один раз в 2-3 дня, если он мягкий и безболезненный, может быть вариантом нормы.
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
Местная симптоматика проявляется снижением частоты стула, неполным опорожнением кишечника, уплотнённым «фрагментированным» стулом. [7] [8] [10] Эти нарушения зачастую сопровождаются болью при дефекации и недержанием кала. Если у детей первых месяцев жизни в норме кашицеобразные каловые массы, которые после введения прикормов превращаются из кашицеобразных в оформленные, то при задержке стул уплотняется до «овечьего»стула.
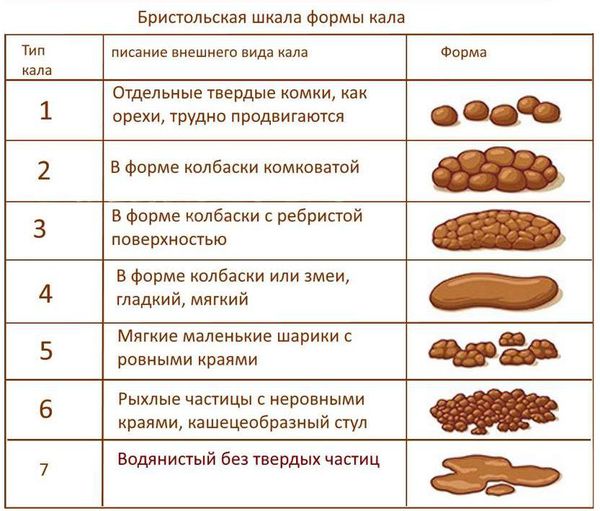
При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
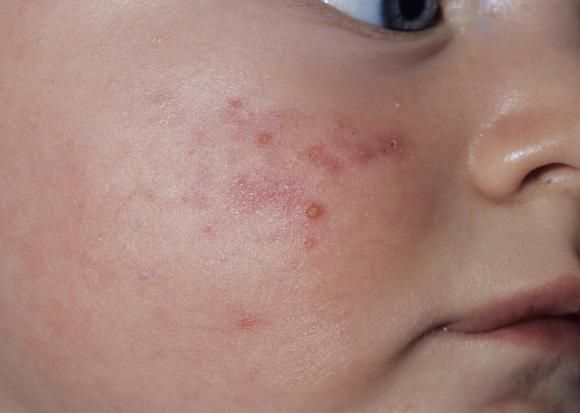
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
Патогенез запора у ребёнка
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации. [8] [9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
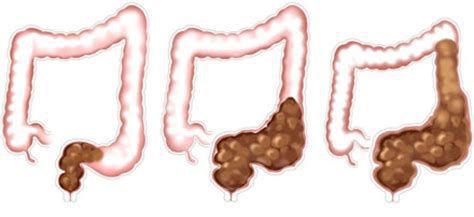
При частых задержках сигмовидная и прямая отделы толстой кишки дилатируются (расширяются), восприимчивость нервных окончаний снижается [8] [9] , что ведёт к прогрессированию запоров и их хронизации.
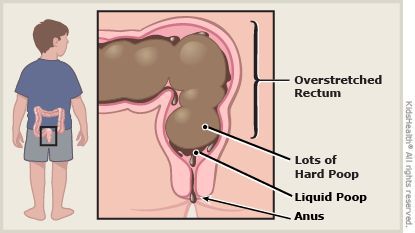
На фоне повышенного расширения прямой кишки тонус анального сфинктера понижается [1] [8] , в результате чего жидкость обтекает уплотнённый кал и без дефекации протекает через гипотоничный сфинктер (каломазание) [1] [8] .
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние. [7] [10]
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
- Первичные запоры — обусловлены врождёнными аномалиями развития;
- Вторичные запоры — появившиеся в результате заболеваний, травм, действия лекарственных препаратов и т.д.;
- Идиопатические запоры — нарушения моторики кишечника вследствие разных причин, в том числе и алиментарных (в связи с неполноценным питанием). [1][4]
По времени возникновения различают:
- Острый запор — отсутствие стула в течение нескольких дней, возникшее внезапно; [1][5]
- Хронический запор — регулярное снижение количества актов дефекации в течение трёх месяцев и более. Другими аспектами хронического запора являются долгое напряжение во время дефекации и неполное опорожнение кишечного тракта, болезненная дефекация и уплотнение стула до «овечьего», каломазание или энкопрез (недержание кала), а также каловые массы, пальпируемые по ходу кишечного тракта. [6]
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии. [2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
- гипертонические — являются следствием перенесённых инфекций или психологических перегрузок, а также возникают при неврозах, патологических нарушениях, способствующих сохранению тонуса сфинктеров заднего прохода, употреблении пищи, богатой целлюлозой;
- гипотонические — могут сопровождать такие состояния, как рахит, гипотрофия, эндокринная патология (гипотиреоз), а также малоподвижный образ жизни. [2][4]
Функциональные запоры — более 90 % всех случаев запоров. [4] [6] [8] [9]
Очень важно различать запоры по степени компенсации:
- Компенсация — дефекация 1 раз в 2-3 дня, сохранение позывов, боли в животе не тревожат, отсутствует метеоризм, запоры легко корректируются питанием;
- Субкомпенсация — дефекация 1 раз в 3-7 дней (только после приёма слабительного), могут тревожить боли в животе и вздутие;
- Декомпенсация — запоры более недели, отсутствие позывов к дефекации, боли и вздутие живота, общие проявления каловой интоксикации, дефекация после клизмы.
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу. [1]
Осложнения запора у ребёнка
Длительная компрессия, которую оказывает кишечное содержимое при застое, может повлечь за собой растяжение и удлинение толстой кишки, нарушение кровоснабжения. Также у детей всё чаще возникают случаи геморроя, парапроктита, колита, хотя мы привыкли считать эти проблемы «взрослыми».
При частом натуживании может происходить выпадение прямой кишки.
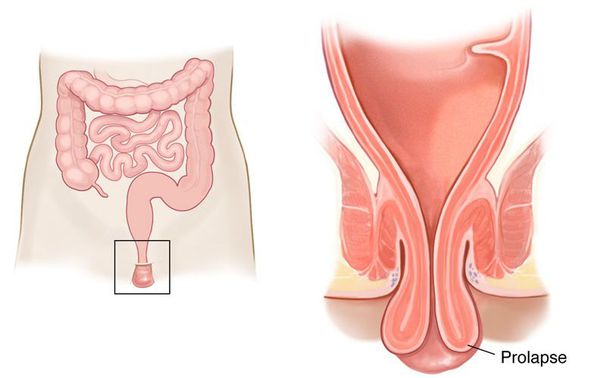
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Когда запор угрожает жизни пациента
Угрожающие признаки при запоре:
- тошнота, рвота (проявление интоксикации);
- задержка мочи (сдавливание мочевыводящих путей каловыми массами);
- общая слабость, рвота, повышение температуры, тошнота, тахикардия — признаки непроходимости кишечника, перитонита, которые требуют незамедлительного хирургического вмешательства.
Диагностика запора у ребёнка
Когда нужно обратиться к врачу
- стула нет дольше трёх дней, при этом болит живот;
- при дефекации выпадают прямая кишка и геморроидальные узлы; возникает трещина прямой кишки;
- с калом выделяется кровь и слизь;
- наблюдается вздутие живота, нарушено отхождение газов;
- температура тела повышена, болит живот, рвота;
- дефекация затруднена более трёх недель.
Сбор анамнеза
При сборе анамнеза врач задаст следующие вопросы:
- Чем ребёнок питается, кушает ли овощи и фрукты, достаточно ли выпивает жидкости?
- Насколько ребёнок физически активен, играет ли в подвижные игры?
- Нет ли у ребёнка сопутствующих проблем с эндокринной или нервной системой?
- Как долго ребёнок страдает от запора, какие меры принимались до этого, были ли они эффективны?
Физикальное обследование
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии.
Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
- копрограмма;
- анализ кала на дисбактериоз;
- общий и биохимический анализ крови.
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
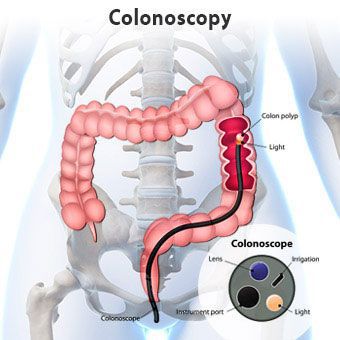
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
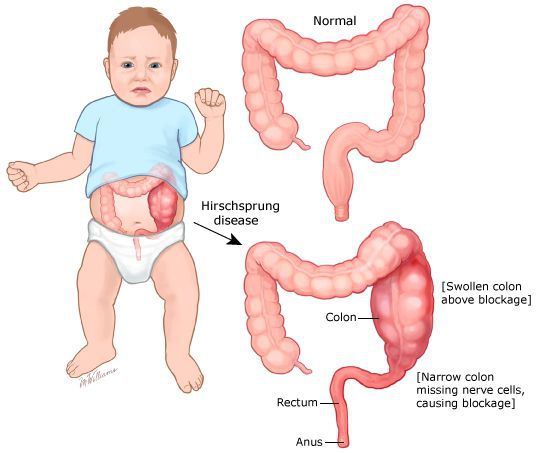
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
- смена образа жизни, поведения;
- диетические рекомендации;
- лечение медикаментозными препаратами;
- лечение травами;
- бальнеотерапия;
- БОС-терапия (биологически обратная связь);
- физиотерапия, ЛФК (лечебная физкультура).
Увеличение двигательной активности
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению. [1] [7]
Диетические рекомендации
- Увеличение клетчатки в рационе ребёнка. Рациональное питание должно включать в себя качественные продукты, содержащие пищевые волокна (зерновые каши, пшеничные отруби, ягоды, печёные яблоки, фрукты и овощи). Употребление рафинированных и легкоусвояемых продуктов необходимо свести к минимуму. [4]
- Подбор детских смесей. Младенцам, находящимся на искусственном вскармливании, полезны детские смеси, в которых содержится камедь рожкового дерева («Фрисовом», «Нутрилон Антирефлюкс»), кисломолочные смеси («Нан кисломолочный»), смеси с лактулозой («Семпер Бифидус») и другие. [2] Кроме того, обязательно введение прикормов соответственно возрасту.
Увеличение объёма потребляемой жидкости
При лечении запоров важно контролировать водный режим. Вода необходима для формировании каловых масс и облегчения прохождения их по кишечнику. Если воды недостаточно, то кал становится более плотным. Пить жидкость лучше за полчаса до еды или через два часа после приёма пищи.
Препараты
- пребиотики, содержащие лактулозу («Дюфалак», «Порталак»), «Хилак форте», «Эубикор», монопробиотики («Бифидумбактерин», «Пробифор»), полипробиотики («Бифиформ», «Бифидум баг», «Максилак») — курсовое лечение (3-4 недели);
- желчегонные препараты («Холосас», «Хофитол», «Галстена»);
- слабительные препараты;
- на основании копрограммы могут быть назначены ферменты («Креон», «Пангрол», «Мезим») — курсовое лечение (две недели);
- при спастических запорах назначаются спазмолитики («Папаверин», «Дротаверин», «Бускопан», «Дюспаталин»). [1][6]
При применении слабительных следует помнить о следующих правилах:
- Длительное применение слабительных препаратов не рекомендовано.
- Дозы слабительного необходимо подбирать индивидуально.
- Нужно стараться одновременно не принимать (не назначать) препараты, которые действуют на разных уровнях желудочно-кишечного тракта.
- В детском возрасте можно использовать только те препараты, которые не вызывают привыкания («Лактулоза», «Форлакс», «Эубикор», морская капуста и т.д.).
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Что нельзя делать, когда у ребёнка запор
Когда у ребёнка запор, его нельзя ругать и заставлять насильно садиться на горшок. Нельзя давать некоторые продукты питания, тормозящие моторику кишечника: айву, грушу, хурму. Следует уменьшить количество мучной и мясной пищи.
Срочные меры
До обращения к врачу ребёнка можно дать слабительный препарат, поставить свечку или сделать микроклизму.
Как сделать ребёнку клизму
Очистительная клизма проводится для освобождения нижних отделов кишечника от каловых масс.
Техника выполнения клизмы не сложная, её можно сделать в домашних условиях. Но, желательно, чтобы в первый раз проведение процедуры контролировал медработник.
Помещение, где проводится процедура, не должно быть холодным. Нужно заранее приготовить грушу нужного объёма. Температура вводимой жидкости должна быть от 22 до 26 ℃ . Если ребёнок младше года, то его следует положить на спину. Старшие дети ложатся на левый бок. Грушу нужно наполнить жидкостью, выпустить воздух, наконечник смазать вазелином или детским кремом. Верхнюю ягодицу приподнять и ввести кончик груши в анальный проход на 3-5-7 см (в зависимости от возраста). Сжимая грушу, ввести содержимое. После изъятия груши, сжать ягодицы ребёнка на несколько минут.
Обучение опорожнению кишечника
При нарушенном функционирования мышц тазового дна эффективным методом является БОС-терапия. Цель терапии — научить пациента управлять мышцами малого таза и запирательного аппарата прямой кишки. Пациентами могут быть дети старшего возраста, способные понять поставленную задачу.
Позиция: лёжа на боку, в анальное отверстие вставляется датчик, соединённый с компьютером.
Задача ребёнка: усилить напряжение мышц для появления или увеличения какого-либо анимационного эффекта на экране.
Продолжительность терапии: один раз в неделю в течение пяти недель.
Народные средства
При запоре будет полезно употребление смесей сухофруктов (инжир, курага, чернослив), запечённых яблок, йодсодержащих фруктов (киви, фейхоа).
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния. [10] [11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Список литературы
- Корниенко Е.А. Лечение хронического запора у детей // Вопросы современной педиатрии. — 2010. — № 9. — С. 136-140.
- Приворотский В.Ф., Луппова Н.Е. Хронические функциональные запоры у детей: от понимания проблемы к адекватному лечению // Вопросы современной педиатрии. — 2010. — № 6. — С. 69-77.
- Александрова В.А. Диагностика и лечение запоров у детей. — СПб.: МАПО, 2004. — 24 с.
- Бельмер С.В., Гасилина Т.В., Хавкин А.И., Эйберман А.С. Функциональные нарушения органов пищеварения у детей. — М., 2006. — 44 с.
- Хавкин А.И. Хронические запоры. Подход к терапии // Русский медицинский журнал. — 2006. — № 3. — С. 3-6.
- Гасилина Т.В., Бельмер С.В. Функциональный запор у детей: проблемы определения, диагностики и лечения // Врач. — 2009. — № 8. — С. 10-14.
- Эрдес С.И. Запоры у детей // Фарматека. — 2007. — № 13. — С. 47-52.
- Pediatric Gastrointestinal Disease (Pathophysiology, Diagnosis, Management)/еd. Wyllie R., Hyams J.S. — Philadelphia, 1999. — Р. 271-550.
- Хавкин А.И. Функциональные нарушения желудочно-кишечного тракта у детей раннего возраста. — М., 2000. — 72 с.
- Хавкин А.И., Бабаян М.Л. Лечение хронических запоров (клиника, диагностика, лечение). — М., НИИ педиатрии и детской хирургии, 2005. — 30 с.
- Pediatric Gastrointestinal Motility Disorders / еd. Hyman P.E. — NY., 1994. — Р. 129-145.
- Захарова И.Н. Функциональные запоры у детей // Русский медицинский журнал. — 2009. — № 15. — С. 988-996.
Источник https://duphalac.ru/zapory-u-detej-starshe-1-goda/profilaktika-zaporov-u-detej-starshe-2-let/
Источник https://probolezny.ru/zapor-u-rebyonka/
Источник