Плазмолифтинг
Плазмолифтинг (или аутоплазмотерапия) для лечения суставов и позвоночника
(необходима консультация врача)
Плазмолифтинг или аутоплазмотерапия — Современное эффективное лечение болезней позвоночника, грыж межпозвонковых дисков и суставов опорно-двигательной системы, применяемое в нашем медицинском центре. Иногда эту методику называют также PRP терапия, аутоплазменная терапия.
Наши специалисты прошли обучение у разработчика метода — Р. Р. Ахмерова, Доктора медицинских наук, и имеют сертификаты.
Посмотрите, что рассказывает об этой процедуре наш ведущий специалист — доктор Петр Иванович Олейник:
Стоимость PRP лечения в нашей клинике:
Сколько процедур плазмолифтинга нужно провести?
Использование тромбоцитарной плазмы для создания наибольшего терапевтического результата применяется во всем мире достаточно широко и уже много лет. Сейчас этот метод применяется в России и уже получил заслуженное признание.
Применение методики плазмолифтинга эффективно не только в косметологи, но и в равной степени в ортопедии и неврологии. Широкая распространённость заболеваний неврологического профиля и болезней опорно-двигательного аппарата, частая неэффективность лекарственных препаратов, их побочные эффекты и аллергические реакции, создали предпосылки для поисков новых нелекарственных средств лечения.
И здесь наиболее эффективным методом лечения неврологических и ортопедических болезней оказалось применение тромбоцитарной аутоплазмы (ТАП), разработанным в 2003 году российскими учеными: профессором, д.м.н. Ахмеровым Ренатом Рашитовичем и к.м.н. Романом Феликсовичем Зарудием.
Готовый препарат для инъекционного введения в организм (биопунктуры), изготавливается из собственной крови пациента в течение короткого периода времени на специальной центрифуге, необходимой для разделения крови на различные фракции, одной из которых и является плазма крови содержащая тромбоциты.

Тромбоцитарная плазма оказывает целый спектр лечебных эффектов.
В место повреждения в организме вводится огромное количество биологически активных веществ для создания оздоравливающих процессов в зоне боли, воспаления и дегенерации (разрушения тканей). Происходит взаимодействие в паре организм-тромбоцитарная плазма.
Прежде всего в зоне повреждения усиливается работа капилляров, которые с свою очередь улучшают снабжение тканей кислородом. Происходит активный рост новых капилляров, которые не только стимулируют снабжение необходимым кислородом, но и улучшают трофику (питание). В результате в организме, в зоне повреждения происходит активный синтез коллагена и других белков.
Таким образом, применение тромбоцитарной плазмы приводит к регенеративным (восстановительным) эффектам в поврежденной нервной, хрящевой или костной ткани.
Одним из важнейших факторов воздействия на организм аутоплазмы является регенерация тканей за счет присутствия в тромбоцитах факторов роста, которых насчитывается около 10. Так, например, тромбоцитарный фактор роста (PDGF) активирует выработку в организме, как мы уже отмечали, новых сосудов-капилляров, а инсулиноподобный фактор роста (IGF) стимулирует рост молодых клеток в очаге повреждения, усиливает образование костной ткани и синтез коллагена необходимый для восстановления хрящевой ткани.
В результате воздействия на организм тромбоцитарной плазмы восстанавливается обмен веществ в зоне повреждения, улучшается питание тканей и местный кровоток, а также происходит регенерация (восстановление) тканей в зоне повреждения и разрушения.

Клиническим результатом является устранение боли, отека, восстановление подвижности позвоночника или сустава.
Показания к применению метода плазмолифтинга в неврологии и ортопедии:
- Артрозы, в том числе и артроз суставов позвоночника (спондилоартроз)
- Компрессионные переломы позвоночника
- Периартрит, плечелопаточная периартропатия
- Остеохондроз позвоночника
- Грыжи межпозвонковых дисков
- Разрывы и травмы сухожилий и связок
- Сколиоз и кифосколиоз
- Шейная мигрень, синдром позвоночной артерии
Как происходит лечение по методике аутоплазмотерапия

- Готовый препарат — тромбоцитарная аутоплазма — вводится в виде инъекций на необходимую глубину в зависимости от глубины залегания очага повреждения или воспаления.
- Первый курс терапии состоит обычно из 4-5 процедур, после чего, в лечении делается перерыв.
- В случае острого заболевания (остеохондроз или грыжа позвоночника в состоянии обострения, воспаление в суставе) препарат вводится через день, а в том случае, когда обострения нет и основной упор в лечении делается на восстановление, регенерацию тканей, инъекции проводятся 1 раз в неделю.
- После перерыва, при необходимости, проводится аналогичный повторный курс или же пациент переводится на поддерживающее лечение.
- При поддерживающей терапии инъекции делаются 1 раз в 1-2 месяца длительностью необходимой для данного клинического случая.
Плазмотерапия позвоночника
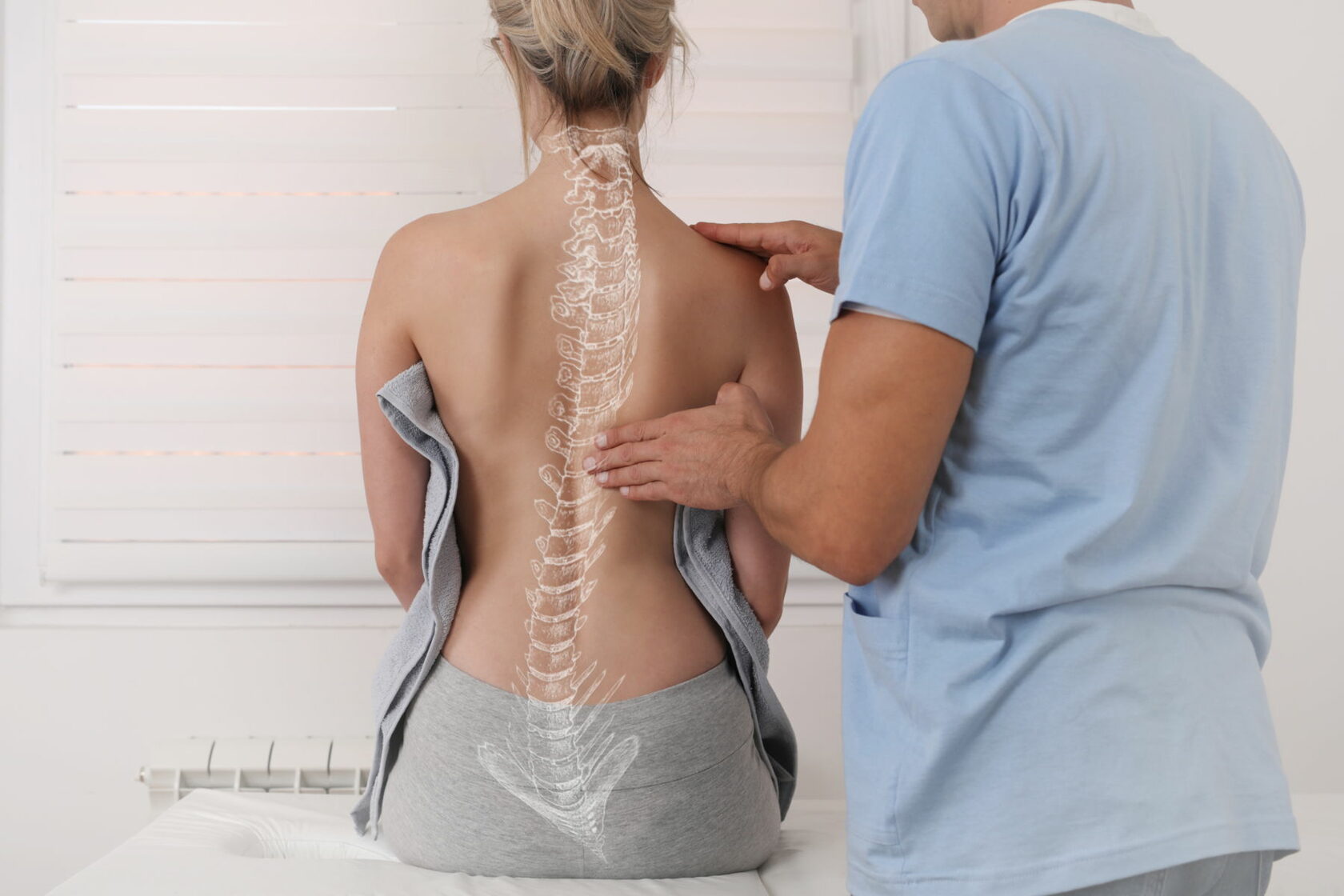
Боли в спине, ограниченная подвижность позвоночника, сложности с выполнением простейших движений и невозможность выдержать длительные физические нагрузки — все это последствия заболеваний позвоночника, в числе которых чаще всего выделяют межпозвонковые грыжи, остеохондроз, протрузии межпозвоночных дисков. Подобные болезни ограничивают мобильность пациента и могут вызывать болевые ощущения.
Методов лечения, к которым прибегают врач-невролог, ортопед, хирург, существует много, но одновременно безопасными и эффективными считаются единицы. И один из таких методов —плазмотерапия позвоночника.
Суть метода плазмотерапии
Практикуемый с 2003 года и за это время многократно доказавший свою эффективность метод предусматривает введение плазмы в проблемную зону. Под плазмой в данном случае понимается субстанция, полученная из собственной крови пациента путем центрифугирования. В ходе данной манипуляции лейкоциты и эритроциты оседают на дно пробирки, а в верхней части концентрируется плазма с тромбоцитами. Именно ее и используют для инъекций.
После введения плазмы создается очаг большого скопления тромбоцитов, что служит для организма своего рода маркером — в этом месте запускается процесс регенерации тканей.
Тромбоциты оказывают, помимо прочего, следующее воздействие на организм:
· запуск кровоостанавливающих и заживляющих механизмов
· продуцирование факторов роста, которые, в свою очередь, запускают процесс клеточного деления
· стимулирование обновления клеток
Новые клетки хрящевой, костной и соединительной ткани заменяют те, которые пострадали в результате болезни. Под воздействием плазмы вырабатывается коллаген, ускоряется клеточный метаболизм, в тканях образуются новые кровеносные сосуды, что способствует улучшенному питанию области, в которую был введен препарат.
В воспаленную область мигрируют лейкоциты, что позволяет быстро устранить воспаление, снять отек, ослабить или полностью убрать боль.
Показания для плазмотерапии позвоночника
Помимо грыжи, о которой речь шла выше, процедура также может быть назначена при:
· остеохондрозе
· травмах и искривлении позвоночника, его деформации
· после операции на позвоночнике
· радикулите
· разрушении костной ткани
Боли в шее позволяет устранить плазмотерапия шейного отдела, в пояснице — пояснично-крестового. Однако, предварительно рекомендуется установить точный диагноз и провести ряд анализов, которые понадобятся для установления общей картины состояния здоровья пациента.
Плазмотерапия при остеохондрозе шейного, грудного и поясничного отделов позволяет пресечь дегенеративные изменения, восстановить поврежденные ткани. Данный метод лечения воздействует непосредственно на причину боли, попутно устраняя сопровождаемые заболевание симптомы. При этом улучшение наступает в самые короткие сроки и длится продолжительное время. Достаточно двух курсов плазмотерапии по несколько уколов в год, чтобы добиться стойкой ремиссии и значительно улучшения состояния пациента, страдающего от заболеваний и травм позвоночника.
Противопоказания и побочные эффекты
Несмотря на аутологичность плазмы, что сводит количество возможных негативных эффектов к минимуму, есть несколько общих противопоказаний для процедуры:
· период беременности и лактации
· наличие психических заболеваний
· острые стадии инфекционно-воспалительных заболеваний
· онкология (риск спровоцировать рост опухоли)
· системные заболеваний крови
· непереносимость гепарина
Гепарин — вещество, которое добавляют к плазме, чтобы кровь не свернулась. Поэтому, если аллергические препараты на препарат и возможны, то только из-за непереносимости гепарина, которую необходимо заранее исключить.
Помимо аллергической реакции на гепарин, возможные подобные эффекты плазмотерапии позвоночника включают:
· местную реакцию — образование гематомы, припухлость. Могут возникнуть, если пациент принимает антикоагулянты или дезагреганты
· бактериальное заражение (исключено, если соблюдается стерильность процедуры)
· проходящую болезненность в месте укола (при необходимости, инъекция проводится при местном обезболивании)
· обострение хронических заболеваний (такую вероятность должен оценить врач перед назначением процедуры)
Подготовка к плазмотерапии и техника проведения
Как и любая инвазивная процедура, плазмотерапия требует подготовки, направленной на общее оздоровление организма:
· отказ от приема крепкого алкоголя
· диета с исключением вредных продуктов (фаст-фуда, жареных, острых, жирных и соленых блюд)
· употребление достаточного количества жидкости
Начинают подготовку за несколько дней до процедуры. Перед ее непосредственным проведением допускается только легкий перекус — за 2-3 часа до введения плазмы.
Врач набирает венозную кровь пациента в специальные пробирки (по количеству назначенных в этот день инъекций). В каждую пробирку заранее добавляется гепарин натрия, который предотвращает свертывание крови. Все пробирки помещаются в специальную центрифугу. После центрифугирования производится забор плазмы в шприц и ее введение в пораженную область. По желанию пациента, место укола можно обезболить.
Плазма не подлежит длительному хранению, поэтому при курсовом лечении, предполагающем перерыв между инъекциями от 5 до 7 дней, каждый раз готовится свежий препарат.
Как часто можно проводить плазмотерапию позвоночника
Частоту и продолжительность курсов должен определить врач с учетом возраста и состояния пациента. Обычно проводится два курса в год, в каждом — по 5-7 инъекций, которые делаются с перерывом в несколько дней.
Первые заметные улучшения наступают уже через полчаса после укола аутологичной плазмы. Пациент замечает, что боль стала менее выраженной. Чуть позже сглаживаются другие неприятные ощущения — уходит отек и ощущение скованности. Максимальный эффект от процедуры наблюдается через 2-3 месяца после завершения курса.
Реабилитация после процедуры
Пациент не нуждается в отказе от привычной активности после введения плазмы, однако, для успешной реабилитации врачи рекомендуют соблюдать несколько несложных правил:
Источник https://yavid-mc.ru/uslugi/plazmolifting
Источник https://medicalcase.ru/travmatologiya/tpost/lkv8if3fj1-plazmoterapiya-pozvonochnika
Источник