Бронхиальная астма.хобл. диагностика и лечение
И.В. Лещенко (1, 2), И.И. Баранова (2)
(1) ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава России, (2) Медицинское объединение «Новая больница», Екатеринбург
Сочетание бронхиальной астмы и хронической обструктивной болезни легких (ХОБЛ) определяется как «оverlap»-синдром и характеризуется наличием неполной обратимости ограничения дыхательного потока в сочетании с положительным тестом на обратимость бронхиальной обструкции. У больных, страдающих сочетанной патологией «Астма–ХОБЛ», отмечается прогрессирование дыхательной недостаточности, уменьшается эффективность ингаляционных глюкокортикоидов (ИГК), ранее обеспечивающих хороший эффект, снижается переносимость физической нагрузки и качество жизни. Независимо от тяжести БА больным с фенотипом «Астма–ХОБЛ» в качестве базисной терапии требуется назначение комбинации ИГК и β2-агонистов длительного действия (БАДД). При тяжелом течении ХОБЛ с частыми симптомами больным «overlap»-синдромом необходима «тройная» базисная терапия, включающая ИГК + БАДД и длительнодействующиеантихолинергетики.
Бронхиальная астма (БА) и хроническая обструктивная болезнь легких (ХОБЛ) – наиболее часто встречающиеся в практике интерниста хронические обструктивные заболевания органов дыхания. Диагностические критерии БА и ХОБЛ достаточно подробно изложены в Глобальной стратегии лечения и профилактики бронхиальной астмы (Global Initiative for Asthma-GINA) и Глобальной стратегии диагностики, лечения и профилактики хронической обструктивной болезни легких (Global Initiative for Chronic Obstructive Lung Disease — GOLD) [1, 2].
Целью статьи стало определение диагностических критериев и лечебных мероприятий по отношению к больным с сочетанием двух заболеваний легких: БА и ХОБЛ. Общим для этих заболеваний служит хронический воспалительный процесс бронхолегочной системы, который определяет клиническую картину заболевания, методы диагностики и лечение. И хотя хронический воспалительный процесс является общим для БА и ХОБЛ, он имеет существенные различия, что во многом определяет особенности течения и прогноз заболевания. Так, например, коэффициенты смертности по причине БА и ХОБЛ на 100 тыс. населения в Российской Федерации в 2010 г. составили 1,6 и 20,6 соответственно, т.е. при ХОБЛ почти в 13 раз выше по сравнению с БА [3].
Распространенность БА в разных странах мира колеблется от 1 до 18 % [4]. В Российской Федерации распространенность БА среди взрослого населения, изученная в различных регионах, колеблется от 4,5 до 6,5 % [5–7]. В свою очередь распространенность ХОБЛ, зависящая от возраста, увеличивается c 45 лет и достигает максимума среди лиц старше 60 лет [2]. В связи с высокой распространенностью курения среди подростков в России ХОБЛ молодеет, и если еще несколько лет назад считалось, что клиническая картина ХОБЛ наступает после 45 лет, то в настоящее время все чаще встречаются случаи более раннего наступления развернутых признаков болезни.
Являясь безусловным экзогенным фактором риска ХОБЛ, курение влияет на характер воспаления у больных не только ХОБЛ, но и БА. Установлено, что у курящих больных БА отмечается гиперпродукция бронхиальной слизи, преобладает нейтрофильное воспаление, сопровождающееся низкой эффективностью к глюкокортикостероидам (ГКС) [8]. Кроме того, у значительной части больных БА независимо от тяжести (от 63,5 до 69,9 %) могут определяться признаки поражения мелких бронхов с формированием «воздушных ловушек», характерные для ХОБЛ [9].
Несмотря на некоторые клинико-цитологические сходства между курящими больными БА и пациентами ХОБЛ, у курящих больных БА не определяется характерное для ХОБЛ повышение маркеров системного воспаления (фактора некроза опухоли-α и интерлейкина-8), их отличают более стабильные спирометрические показатели [10].
Установлено, что курящие люди, страдающие с детства БА, имеют иные клинические проявления заболевания по сравнению с больными ХОБЛ без указаний в анамнезе на БА. Распространенность такого фенотипа не известна, но есть данные, что он проявляется у 13 % пациентов с генетической предрасположенностью к ХОБЛ [11]. Эпидемиологические исследования, проведенные в ряде стран, показали, что распространенность сочетания БА и ХОБЛ у одного пациента среди больных БА и ХОБЛ составляет 4,3 % в США, 5,0 % в Германии, 6 % в Италии [12, 13]. Soriano и соавт. [14] установили, что приблизительно 23 % больных ХОБЛ в возрасте 50–59 лет могут иметь смешанный фенотип «Астма–ХОБЛ» с нарастанием частоты в пожилом возрасте около 50 % в возрасте 70 лет и старше. Существование такого фенотипа, уже описанного в Канадских [15] и Японских [16] рекомендациях, подтверждается положительным эффектом назначения ингаляционных глюкокортикостероидов (ИГКС) [17, 18].
Наличие аллергического ринита, бронхиальной гиперреактивности, «свистящего дыхания», повышение IgE в плазме крови у больных ХОБЛ указывают на сочетание у них БА и ХОБЛ, что получило название «overlap»-синдрома, или фенотипа «Астма–ХОБЛ» [19]. Чаще всего ХОБЛ присоединяется к БА, а не наоборот.
В любом случае при присоединении второго заболевания наблюдается ухудшение состояния здоровья. «Overlap»-синдром определен как наличие неполной обратимости ограничения дыхательного потока в сочетании с положительным тестом на обратимость бронхиальной обструкции [20, 21] или как диагноз ХОБЛ у пациентов с наличием БА в анамнезе до 40 лет [22]. У таких пациентов имеются симптомы двух болезней, что создает трудности при постановке диагноза на уровне первичного звена [23].
В таких случаях смысл проведения дифференциальной диагностики утрачивается, а диагностируются оба заболевания. При присоединении ХОБЛ прослеживается длительное воздействие факторов риска ХОБЛ (курение, профессиональные или бытовые вредности у больных БА).
Клинические особенности смешанного фенотипа «Астма–ХОБЛ» [24]: как правило, это пациент старше 40 лет с клинико-функциональными параметрами ХОБЛ, у которого ранее (чаще до 40 лет) диагностировалась БА; ХОБЛ при смешанном фенотипе развивается в более молодом возрасте при меньшей продолжительности и интенсивности курения; смешанный фенотип протекает более тяжело и с большей частотой обострений, чем изолированные заболевания БА и ХОБЛ.
Присоединением ХОБЛ к БА следует считать ситуацию, когда у больного с контролируемыми симптомами астмы и малой вариабельностью пиковой скорости выдоха сохраняется низкий показатель ОФВ1 с возможным положительным бронходилатационным ответом. Присоединение БА к ХОБЛ встречается значительно реже. В этом случае появляется ранее отсутствовавшая волнообразность клинических симптомов, связанных с бронхиальной обструкцией, возникают эпизоды ночных и/или в ранние утренние часы приступов малопродуктивного кашля, удушья, сопровождающиеся ощущением «свистящего» дыхания и потребностью применения короткодействующих бронходилататоров.
У больных, страдающих сочетанной патологией «Астма–ХОБЛ» («overlap»-синдром), отмечается прогрессирование дыхательной недостаточности, уменьшается эффективность ИГКС, ранее обеспечивающих хороший эффект, снижается переносимость физической нагрузки и качество жизни.
К особенностям «overlap»-синдрома кроме клинических симптомов и функциональных относится различный ответ на базисную терапию ИГКС. Установлено, что пациенты с ХОБЛ и эозинофильным обострением имеют повышенную концентрацию эозинофилов в периферической крови даже в период стабильного течения [25, 26]. Ингаляционные глюкокортикостероиды уменьшают выраженность клинических симптомов и частоту обострений [27, 28]. При обострении заболевания наблюдается положительный ответ на системные ГКС по сравнению с плацебо. В случае преимущественно нейтрофильного характера обострения ответ на системные ГКС значительно слабее как при эозинофильном обострении, так и при сравнении с плацебо [29].
Безусловно, важная роль независимо от тяжести бронхиальной обструкции в лечении хронических бронхообструктивных заболеваний принадлежит назначению ингаляционных бронходилататоров в соответствии с рекомендациями по лечению БА и ХОБЛ. Для определения объема базисной терапии больных сочетанными заболеваниями БА + ХОБЛ обратимся к основополагающим документам GINA и GOLD [1, 2].
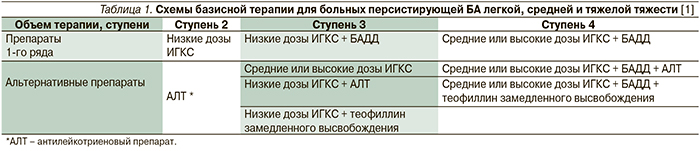
Для больных персистирующей БА средней и тяжелой тяжести, не получающих базисную терапию, препаратами первого ряда являются ИГКС + β2-агонисты длительного действия (БАДД). Согласно консенсусу «GINA, 2011», объем базисной терапии больных БА определяется в соответствии с контролем над течением заболевания [1]. Легкая персистирующая БА – это БА, контроль которой может быть достигнут при небольшом объеме терапии (ступень 2). Бронхиальная астма средней тяжести и тяжелая – это астма, для контроля которой необходим объем терапии, соответствующей третьей и четвертой ступеням по GINA, или БА, над которой не удается достичь контроля, несмотря на назначенную базисную терапии [1]. Схемы базисной терапии больных персистирующей БА легкой, средней и тяжелой тяжести представлены в табл. 1.
Лекарственная терапия ХОБЛ предназначена для предупреждения и контролирования симптомов, уменьшения частоты и тяжести обострений, улучшения состояния здоровья и переносимости физической нагрузки. Основой базисной терапии ХОБЛ являются ингаляционные длительнодействующие антихолинергетики (ДДАХ) и БАДД, которые достоверно улучшают ОФВ1 и легочные объемы, оказывают положительное действие на больных нарушением дыхания, улучшают показатели качества жизни и снижают частоту обострений (уровень доказательности А).
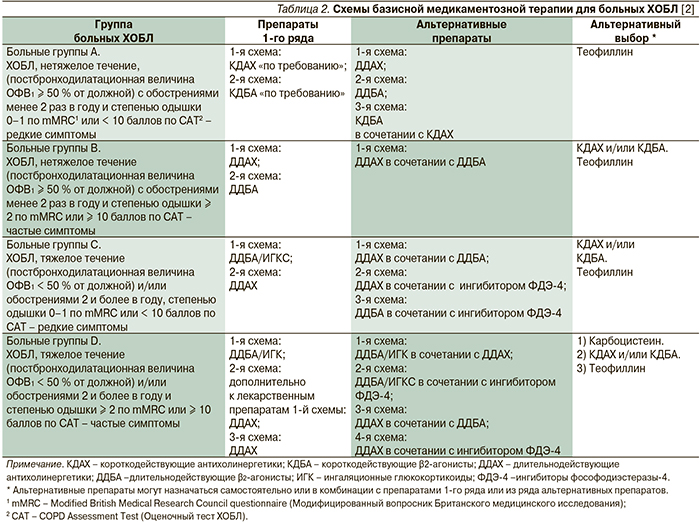
В базисной терапии ХОБЛ тяжелого течения в качестве препаратов первого ряда предусмотрена комбинированная терапия ИГКС и БАДД, способная снижать смертность среди больных ХОБЛ (уровень доказательности В). Схемы базисной медикаментозной терапии больных ХОБЛ даны в табл. 2.
В случае фенотипа «Астма–ХОБЛ» медикаментозная терапия занимает важное место, при этом, как и в случаях диагностики каждого заболевания (БА и ХОБЛ), требуется обязательное использование программ отказа от курения, реабилитационных мероприятий, физических упражнений, лечение сопутствующей патологии, применение хирургических методов к некоторым пациентам.
Безусловно, объем базисной терапии больных фенотипом «Астма–ХОБЛ» зависит от тяжести заболевания и контроля над течением заболевания.

В табл. 3 отражены сводные данные Испанского общества пульмонологов и торакальных хирургов 2012 г. (Consensus document of Spanish Society of Pulmonologists and Thoracic Surgeons – SEPAR) по лечению больных смешанным фенотипом «Астма–ХОБЛ» [24].
У больных фенотипом «Астма–ХОБЛ» независимо от выраженности клинических симптомов и функциональных нарушений следует учитывать наличие БА, что требует включения в базисную терапию ИГКС. Препаратами 1-го ряда в базисной терапии БА, для которой необходим объем терапии соответствующей 3-й и 4-й ступеням, являются ИГКС в сочетании с ДДБА. В свою очередь ДДБА являются препаратом выбора для базисной терапии ХОБЛ нетяжелого течения (постбронходилатационная величина ОФВ1 ≥ 50 % от должной с обострениями менее двух в году) (группы А и В по GOLD, 2013). Пациентам с фенотипом «Астма–ХОБЛ» при тяжелом течении ХОБЛ (постбронходилатационная величина ОФВ1 < 50 % от должной и/или два и более обострения в году) с учетом БА в качестве базисной терапии требуется назначение либо ИГКС + ДДБА, либо «тройной» терапии ИГКС + ДДБА + ДДАХ в зависимости от выраженности симптомов ХОБЛ, определенных в соответствии с рекомендациями GOLD, 2013 [2]. Схема базисной терапии больных различными по тяжести фенотипами «Астма–ХОБЛ» может быть представлена следующим образом (табл. 4).
Следовательно, независимо от тяжести БА больным фенотипом «Астма–ХОБЛ» в качестве базисной терапии требуется назначение комбинации ИГКС и БАДД. Больным «overlap»-синдромом при тяжелом течении ХОБЛ с частыми обострениями рекомендуется «тройная» базисная терапия, включающая ИГКС + БАДД и ДДАХ.
Литература
- Глобальная стратегия лечения и профилактики бронхиальной астмы (пересмотр 2011 г.). Пер. с англ. под ред. А.С. Белевского. М., 2012. 108 с., ил.
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for diagnosis, management, and prevention of chronic obstructive pulmonary disease. NHLBI/WHO workshop report. Last updated 2013. www.goldcopd.org/
- Биличенко Т.Н., Чучалин А.Г., Сон И.М. Основные итоги развития специализированной медицинской помощи больным пульмонологического профиля на территории Российской Федерации за период 2004–2010 гг. Пульмонология 2012:3;5–16.
- Masoli M., Fabian D., Holt S. Beasley R. The global burden of asthma: executive summary of the GINA Dissemination Committee report. Allergy. 2004;59(5):469–78.
- Емельянов А.В., Федосеев Г.Б., Сергеева Г.Р. и др. Распространенность бронхиальной астмы и аллергического ринита среди взрослого населения Санкт-Петербурга. Аллергология. 2002;2:10–15.
- Лещенко И.В. Распространенность бронхиальной астмы в Свердловской области. Пульмонология. 2001;2:50–55.
- Чучалин А.Г., Черняк Б.А., Буйнова С.Н., Тяренкова С.В. Распространенность и клинико-аллергологическая характеристика бронхиальной астмы в Восточной Сибири. Пульмонология. 1999;1:42–49.
- Green R.H., Brightling C.E., Woltmann G., et al. Analysis of induced sputum in adult with asthma: identification of subgroup with isolated sputum neutrophilia and poor response to inhaled corticosteroids. Thorax. 2002;57:875–79.
- Sorkness R., Bleecker E., Busse W., et al. Lung function in adults with stable but severe asthma: air trapping and incomplete reversal of obstruction with bronchodilation. J. Appl. Physiol. 2008;104: 94–03.
- Dima E., Rovina N., Gerassimou C., et al. Pulmonary function tests, sputum indication, and bronchial provocation tests: diagnostic tools in the challenge of distinguishing asthma and COPD phenotypes in clinical practice. Int. J. Chron. Obstruct. Pulm. Dis. 2010;5:287–96.
- Hardin M., Silverman E.K., Barr R.G., et al. The clinical features of the overlap between COPD and asthma. Respir. Res. 2011;12:127.
- Sherrill D., Guerra S., Bodadilla A., Barbee R. The role of concomitant respiratory diseases on the rate of decline in FEV1 among adult asthmatics. Eur. Respir. J. 2003;21(1):95–00.
- Cazzola M., Puxeddu E., Bettoncelly G. et al. The prevalence of asthma and COPD in Italy: a practice-based study. Respir. Med. 2011;105(3):386–91.
- Soriano J.B., Davis K.J., Coleman B., et al. The proportional Venn diagram of obstructive lung disease: two approximations from the United States and the United Kingdom. Chest. 2003;124:474–81.
- O’Donnell D.E., Aaron S., Bourbeau J., et al. Canadian Thoracic Society recommendations for management of chronic obstructive pulmonary disease – 2007 update. Can. Respir. J. 2007;14(Suppl. B):5B–32B.
- Nagai A, Aizawa H, Aoshiba K, et al. Guidelines for the diagnosis and treatment of COPD. 3rd Edn. Tokyo, Japanese Respiratory Society, 2009.
- Brightling C.E., McKenna S., Hardagon B., et al. Sputum eosinophilia and the short term response to inhaled mometasone in chronic obstructive pulmonary disease. Thorax. 2005;60:193–98.
- Leigh R., Pizzichini M.M.M., Morris M.M., et al. Stable COPD: predicting benefit from high-dose inhaled corticosteroid treatment. Eur. Respir. J. 2006;27:964–71.
- De Marco R., Accordini S., Cerveri I., et al. Incidence of chronic obstructive pulmonary disease in a cohort of young adults according to the presence of chronic cough and phlegm. Am. J. Respir. Crit. Care Med. 2007;175:32–9.
- Gibson P.G., Simpson J.L. The overlap syndrome of asthma and COPD: what are its features and how important is it? Thorax. 2009;64:728–35.
- Miravitlles M. The overlap syndrome between asthma and COPD: implications for management. Hot Topics Respir. Med. 2011;16:15–20.
- Hardin M., Silverman E.K., Barr R.G., et al. The clinical features of the overlap between COPD and asthma. Respir. Res. 2011;12:127.
- Miravitlles M., Andreu I., Romero Y., et al. Difficulties in differential diagnosis of COPD and asthma in primary care. Br. J. Gen. Pract. 2012;62:e68–e75.
- Miravitlles M., Soler-Cataluna J.J., Calle M., et al. Spanish COPD Guidelines (GesEPOC): pharmacological treatment of stable COPD. Spanish Society of Pulmonology and Thoracic Surgery.Arch. Bronconeumol. 2012;48(7):247–57.
- Bafadhel M., McKenna S., Terry S., et al. Acute exacerbations of chronic obstructive pulmonary disease. Identification of biologic clusters and their biomarkers. Am. J. Respir. Crit. Care Med. 2011;184:662–71.
- Hurst J. Exacerbation phenotyping in chronic obstructive pulmonary disease. Am. J. Respir. Crit. Care Med. 2011;184:625–26.
- Papi A., Romagnoli M., Baraldo S., et al. Partial reversibility of airflow limitation and increased exhaled NO and sputum eosinophilia in chronic obstructive pulmonary disease. Am. J. Respir. Crit. Care Med. 2000;162:1773–77.
- Siva R., Green R.H., Brightling C.E., et al. Eosinophilic airway inflammation and exacerbation of COPD: a randomized controlled trial. Eur. Respir. J. 2007;29:906–13.
- Bafadhel M., McKenna S., Terry S., et al. Blood eosinophils to direct corticosteroid treatment of exacerbations of chronic obstructive pulmonary disease. A randomized placebo-controlled trial. Am. J. Respir. Crit. Care Med. 2012;186:48–55.
- Williamson P.A., Menzies D., Clearie K.L., et al. Dose-response for inhaled fluticasone on airway and systemic inflammation in COPD. Eur. Respir. J. 2011;37:206–09.
- Welte T., Miravitlles M., Hernandez P., et al. Efficacy and tolerability of budesonide / formoterol added to tiotropium in patients with COPD. Am. L. Respir. Crit. Care Med. 2009;180:741–50.
- Van der Valk P., Monninkhof E., van der Palen J. et al. Effect of discontinuation of inhaled corticosteroids in patients with COPD: the COPE study. Am. L. Respir. Crit. Care Med. 2002;166:1358–63.
- Wouters E.F., Postma D.S., Fokkens B., et al. COSMIC (COPD, Seretide: a Multi-Center Intervention, Characterization) Withdrawal of fluticasone propionate from combined salmeterol / fluticasone treatment in patients with COPD causes immediate and sustained discase deterioration: a randomized controlled trial. Thorax. 2005;60:480–87.
Об авторах / Для корреспонденции
И.В. Лещенко – д.м.н., профессор кафедры фтизиатрии и пульмонологии ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава России, научный руководитель клиники Медицинское объединение «Новая больница», Екатеринбург; e-mail: leshchenkoiv@yandex.ru;
И.И. Баранова – к.м.н., врач-пульмонолог, медицинское объединение «Новая больница», Екатеринбург;e-mail:baranovailona@gmail.com
Похожие статьи
- Зуд в дерматовенерологии: психосоматические аспекты и новые мишени для терапии
- Эффективность и безопасность эбастина при аллергических заболеваниях
- Эффективность энтеросорбции у детей с бронхиальной астмой, протекающей в условиях эндотоксинемии
- Запоры у детей: диагностика и лечение на догоспитальном этапе
- Сложный пациент с бронхиальной астмой: клинический случай
ХОБЛ

Длительные воспалительные заболевания бронхов, протекающее с частыми рецидивами, кашлем, мокротой и одышкой называются общим термином – хроническая обструктивная болезнь легких, сокращенно ХОБЛ. Развитию патологии способствует плохая экологическая обстановка, работа в помещениях с загрязненным воздухом и другие факторы, провоцирующие болезни легочной системы.
Термин ХОБЛ появился сравнительно недавно, около 30 лет назад. В основном заболевание беспокоит курильщиков. Недуг является постоянно текущим, с периодами короткой или длительной ремиссии, заболеванием, больной человек всю жизнь нуждается в медицинской помощи. Хроническая обструктивная болезнь легких это патология, которая сопровождается ограничением проходимости воздуха в дыхательных путях.
Со временем болезнь прогрессирует, состояние ухудшается.

Что это такое?
Хроническая обструктивная болезнь лёгких (ХОБЛ) — самостоятельное заболевание, для которого характерно частично необратимое ограничение воздушного потока в дыхательных путях, имеющее, как правило, неуклонно прогрессирующий характер и спровоцированное аномальной воспалительной реакцией ткани лёгких на раздражение различными патогенными частицами и газами.
Причины возникновения
Основная причина ХОБЛ – курение, активное и пассивное. Табачный дым повреждает бронхи и саму легочную ткань, провоцируя воспаление. Лишь 10% случаев болезни связано с влиянием профессиональных вредностей, постоянного загрязнения воздуха. В развитии болезни могут принимать участие и генетические факторы, вызывающие недостаточность некоторых защищающих легкие веществ.
Основные факторы риска ХОБЛ:
Симптомы ХОБЛ
Течение ХОБЛ, как правило, прогрессирующее, однако у большей части пациентов наблюдается развитие развернутой клинической симптоматики в течение нескольких лет и даже десятилетий.
Первым специфическим симптомом развития ХОБЛ у больного является появление кашля. В дебюте заболевания кашель беспокоит пациента только в утренние часы и носит непродолжительный характер, однако с течением времени наблюдается ухудшение состояния больного и появление мучительного надсадного кашля с отделением обильного количества мокроты слизистого характера. Выделение вязкой мокроты желтого цвета свидетельствует о гнойном характере секрета воспалительной природы.
Длительный период ХОБЛ неизбежно сопровождается развитием эмфиземы легких двухсторонней локализации, о чем свидетельствует появление одышки экспираторного характера, то есть затруднение дыхания в фазе «выдоха». Характерной особенностью одышки при ХОБЛ является ее постоянный характер со склонностью к прогрессированию при условии отсутствия лечебных мероприятий. Появление у пациента постоянных головных болей без четкой локализации, головокружения, снижения трудоспособности и сонливости свидетельствуют в пользу развития гипоксического и гиперкапнического поражения структур головного мозга.
| Степень | Тяжесть | Описание |
| 0 | Нет | Одышка только при очень интенсивной нагрузке |
| 1 | Легкая | Одышка при быстрой ходьбе, небольшом подъёме |
| 2 | Средняя | Одышка вынуждает пациента передвигаться при ходьбе медленнее, чем здоровые люди того же возраста |
| 3 | Тяжелая | Одышка заставляет останавливаться при ходьбе примерно через каждые 100 метров |
| 4 | Очень тяжелая | Одышка не позволяет выйти за пределы дома или появляется при переодевании |
Интенсивность данных проявлений меняется от стабильности к обострению, при котором увеличивается выраженность одышки, нарастает объем мокроты и интенсивность кашля, меняется вязкость и характер отделяемой мокроты. Прогрессирование патологии проходит неравномерно, но постепенно состояние больного все ухудшается, присоединяются внелегочные симптомы и осложнения.
Стадии течения болезни
Классификация ХОБЛ предполагает 4 стадии:
- Первая стадия – пациент не замечает у себя никаких патологических отклонений. Его может посещать кашель хронической направленности. Органические изменения неопределённы, поэтому поставить диагноз ХОБЛ на этой стадии не удаётся.
- Вторая стадия — заболевание протекает не тяжело. Пациенты обращаются к врачу на консультацию по поводу одышки во время выполнения физических упражнений. Ещё хроническая обструктивная болезнь лёгких сопровождается интенсивным кашлем.
- Третья стадия ХОБЛ сопровождается тяжёлым течением. Для неё характерно наличие ограниченного поступления воздуха в дыхательные пути, поэтому одышка формируется не только при физических нагрузках, но и в состоянии покоя.
- Четвёртая стадия – крайне тяжёлое течение. Возникающие симптомы ХОБЛ носят опасный характер для жизни. Наблюдается закупоренность бронхов и формируется лёгочное сердце. Пациенты, у которых диагноз 4-й стадии ХОБЛ, получают инвалидность.

Что еще следует знать?
С нарастанием тяжести ХОБЛ приступы удушья становятся чаще и тяжелее, при этом симптомы быстро нарастают и остаются дольше. Важно знать, что делать при наступлении приступов удушья. Лечащий врач поможет подобрать лекарства, которые помогут при таких приступах. Но в случаях очень тяжелого приступа может потребоваться вызов бригады скорой медицинской помощи. Оптимальной является госпитализация в специализированное пульмонологическое отделение, однако при его отсутствии или заполненности больной может быть госпитализирован в терапевтический стационар, чтобы купировать обострение и предотвратить осложнения болезни.
У таких больных со временем часто проявляется депрессия и тревога из-за осознания болезни, которое становится хуже. Одышка и трудность дыхания также способствуют чувству тревоги. В таких случаях стоит обязательно поговорить с лечащим врачом о том, какие виды лечения можно подобрать для облегчения проблем с дыханием во время приступов одышки.
Качество жизни
Для оценки данного параметра используются Вопросники SGRQ и HRQol, тесты Pearson χ2 и Fisher. Учитывается возраст начала курения, количество выкуриваемых пачек, длительность симптомов, стадия заболевания, степень одышки, уровень газов крови, количество обострений и госпитализаций за год, наличие сопутствующих хронических патологий, эффективность базисного лечения, участие в программах реабилитации.
- Одним из факторов, который необходимо учитывать при оценке качества жизни пациентов с ХОБЛ становится стаж курения и количество выкуренных сигарет. Исследования подтверждают. Что с увеличением стажа курения у пациентов ХОБЛ существенно снижается социальная активность, и нарастают депрессивные проявления, ответственные за снижение не только работоспособности, но и социальной адаптированности и статусности больных.
- Наличие сопутствующих хронических патологий других систем снижает качество жизни за счет синдрома взаимного отягощения и увеличивает риск летальных исходов.
- Более старшие пациенты имеют худшие функциональные показатели и возможности к компенсации.
Осложнения
Как и любой другой воспалительный процесс, обструктивное заболевание легких иногда приводит к появлению ряда осложнений, таких как:
- воспаление легких (пневмония);
- дыхательная недостаточность;
- гипертензия легких (повышенное давление в легочной артерии);
- необратимая сердечная недостаточность;
- тромбоэмболия (закупорка сосудов тромбами);
- бронхоэктаз (развитие функциональной неполноценности бронхов);
- синдром легочного сердца (увеличение давления в легочной артерии, приводящее к утолщению правых сердечных отделов);
- мерцательная аритмия (расстройство сердечного ритма).
Диагностика ХОБЛ
Своевременная диагностика хронической обструктивной болезни легких способна увеличить продолжительность жизни пациентов и существенно улучшить качество их существования. При сборе анамнестических данных современные специалисты всегда обращают внимание на производственные факторы и наличие вредных привычек. Основной методикой функциональной диагностики считается спирометрия. Она выявляется первоначальные признаки заболевания.
Комплексная диагностика ХОБЛ включает в себя следующие действия:
- Рентген грудины. Нужно делать ежегодно (это как минимум).
- Анализ мокроты. Определение ее макро- и микроскопических свойств. При необходимости проводят исследование на бактериологию.
- Клиническое и биохимическое исследование крови. Рекомендуется делать 2 раза в год, а также в периоды обострений.
- Электрокардиограмма. Поскольку хроническая обструктивная болезнь легких часто дает осложнения на сердце, желательно повторять эту процедуру 2 раза в год.
- Анализ газового состава и pH крови. Делают при 3 и 4 степени.
- Оксигемометрия. Оценка степени насыщения крови кислородом неинвазивным методом. Применяется в фазе обострения.
- Мониторинг соотношения жидкости и соли в организме. Определяется наличие патологической нехватки отдельных микроэлементов. Является важным при обострении.
- Спирометрия. Позволяет определить, насколько тяжелое состояние патологий дыхательной системы. Необходимо проходить раз в год и чаще, чтобы вовремя скорректировать курс лечения.
- Дифференциальная диагностика. Чаще всего диф. диагноз проводится с раком легких. В некоторых случаях также требуется исключить сердечную недостаточность, туберкулез, пневмонию.
Особенно заслуживает внимания дифференциальный диагноз бронхиальной астмы и ХОБЛ. Хотя это два самостоятельных заболевания, они нередко появляются у одного человека (так называемый перекрестный синдром).

Как лечится ХОБЛ?
С помощью препаратов современной медицины вылечить хроническую обструктивную болезнь легких полностью пока что невозможно. Основной ее функцией является улучшение качества жизни больных и предотвращение тяжелых осложнений заболевания.
Лечение ХОБЛ можно проводить в домашних условиях. Исключение составляют следующие случаи:
- терапия дома не дает никаких видимых результатов или состояние больного ухудшается;
- усиливается дыхательная недостаточность, перерастая в приступ удушья, нарушается сердечный ритм;
- 3 и 4 степени у пожилых;
- осложнения в тяжелой форме.
Отказ от курения является очень сложным и одновременно очень важным; он замедляет, но полностью не останавливает снижение OФВ1. Наиболее эффективно одновременное применение нескольких стратегий: определение даты прекращения курения, техники по изменению поведения, групповой отказ, никотинзаместительная терапия, варениклин или бупропион и поддержка врача.
Уровень отказа от курения более 50% в год, однако не был продемонстрирован даже при наиболее эффективных вмешательствах, таких как прием бупропиона в комбинации с никотинзаместительной терапией или использовании одного варениклина.
Медикаментозное лечение
Цель медикаментозного лечения снизить частоту обострений и выраженность симптомов, предупредить развитие осложнений. По мере развития болезни объем лечения только возрастает. Основные препараты при лечении ХОБЛ:
- Бронхолитики – главные препараты, стимулирующие расширение бронхов (атровент, сальметерол, сальбутамол, формотерол). Вводятся предпочтительно в виде ингаляций. Препараты короткого действия используются по необходимости, длительного — постоянно.
- Глюкокортикоиды в виде ингаляций – используют при тяжелых степенях болезни, при обострениях (преднизолон). При выраженной дыхательной недостаточности приступы купируют глюкокортикоидами в виде таблеток и инъекций.
- Антибиотики – применяют только при обострении болезни (пенициллины, цефалоспорины, возможно использование фторхинолонов). Применяются таблетки, инъекции, ингаляции.
- Муколитики – разжижают слизь и облегчают ее выведение (карбоцистеин, бромгексин, амброксол, трипсин, химотрипсин). Используются только у пациентов с вязкой мокротой.
- Антиоксиданты – способны снижать частоту и продолжительность обострений, применяются курсами до полугода (N-ацетилцистеин).
- Вакцины – проведение вакцинации против гриппа позволяет снизить смертность в половине случаев. Проводят ее однократно в октябре – начале ноября.
Дыхательная гимнастика при ХОБЛ
Специалисты выделяют 4 наиболее действенных упражнения, на которые и следует обратить внимание при борьбе с ХОБЛ.
- Сев на стул и прислонившись, не сутулясь, к его спинке, больной должен сделать короткий и сильный вдох через нос и, досчитав до десяти, с силой выдохнуть через сжатые губы. Важно следить за тем, чтобы продолжительность выдоха была больше, чем вдоха. Повторяют такое упражнение 10 раз.
- Второе упражнение проводится из той же позы, что и первое. В этом случае следует медленно поднимать поочерёдно вверх руки, делая при этом вдох, а на опускании – выдох. Упражнение повторяется 6 раз.
- Следующее упражнение проводят сидя на краю стула. Руки должны лежать на коленях. Нужно 12 раз подряд одновременно осуществить сгибание рук в кистях и ног в голеностопном суставе. На сгибании делается глубокий вдох, а при разгибании – выдох. Такое упражнение позволяет насытить кровь кислородом и успешно справиться с его недостаточностью.
- Четвёртое упражнение проводят также не вставая со стула. Больному следует сделать максимально глубокий вдох и, досчитав до 5, медленно выдохнуть. Это упражнение проводят на протяжении 3 минут. Если во время этого упражнения возникают неприятные ощущения, делать его не следует.
Гимнастика – отличное средство для остановки прогрессирования заболевания и предотвращения его рецидивов. Однако очень важно, прежде чем начинать занятия дыхательной гимнастикой, проконсультироваться с лечащим врачом. Дело в том, что это лечение при ряде хронических заболеваний проводить нельзя.

Особенности питания и образа жизни
Важнейший компонент лечения – исключение провоцирующих факторов, например, курения или уход с вредного предприятия. Если этого не сделать – все лечение в целом будет практически бесполезно.
С целью отказа от курения можно использовать иглорефлексотерапию, никотин- замещающие препараты (пластыри, жевательная резинка) и т.д. Из-за склонности больных к похуданию необходимо адекватное по белкам питание. То есть в суточном рационе должны обязательно присутствовать мясные продукты и/или рыбные блюда, кисломолочные продукты и творог. Из-за развивающейся одышки многие больные пытаются избегать физических нагрузок. Это в корне неправильно. Необходима ежедневная двигательная активность. Например, ежедневные прогулки в темпе, который позволяет ваше состояние. Очень хороший эффект оказывает проведение дыхательной гимнастики, например по методике Стрельниковой.
Ежедневно, 5-6 раз в день надо делать упражнения, стимулирующие диафрагмальное дыхание. Для этого надо сесть, положить руку на живот, чтобы контролировать процесс и дышать животом. Потратьте на эту процедуру 5-6 минут за раз. Данный способ дыхания помогает задействовать весь объем легких и укрепить дыхательные мышцы. Диафрагмальное дыхание может также помочь уменьшить одышку при физической нагрузке.
Кислородотерапия
Большинству пациентов требуется добавление кислорода, даже тем, которые до этого длительно не использовали его.Гиперкапния может ухудшиться на фоне кислородотерапии. Ухудшение происходит, как принято считать, по причине ослабления гипоксического стимулирования дыхания. Однако повышение отношения V/Q вероятно является более важным фактором. До назначения кислородотерапии отношение V/Q минимизируется при снижении перфузии плоховентилируемых участков легких за счет вазоконстрикции легочных сосудов. Увеличение отношения V/Q на фоне кислородотерапии обусловлено.
Снижением гипоксической вазоконстрикции легочных сосудов. Гиперкапния может усиливаться за счет эффекта Холдейна, однако это версия вызывает сомнения. Эффект Холдейна заключается в снижении афинности гемоглобина к CO2, что приводит к избыточному накоплению CO2, растворенного в плазме крови. У многих пациентов с ХОБЛ может наблюдаться как хроническая, так и острая гиперкапния, и поэтому тяжелое поражение ЦНС маловероятно, если РаСO2 не превышает 85 мм рт.ст. Целевой уровень для РаO2 составляет около 60 мм рт.ст; более высокие уровни не приносят большого эффекта, но увеличивают риск гиперкапнии. Подача кислорода осуществляется через маску Вентури, поэтому за ней нужно внимательно наблюдать, а пациент должен находиться под тщательным контролем. Пациентам, чье состояние ухудшается на фоне кислородотерапии (например в сочетании с тяжелым ацидозом или поражением ЦКС) требуется вентиляционная поддержка.
Многим пациентам, которым после выписки из стационара, где они находились в связи с обострением ХОБЛ, в первый раз потребовалась кислородотерапия в домашних условиях через 50 дней становится лучше, и дальнейшего использования кислорода им больше не требуется. Таким образом, необходимость в кислородотерапии в домашних условиях следует пересматривать через 60-90 дней после выписки.
Лечение обострения ХОБЛ
Цель лечения обострений – это максимально возможное купирование текущего обострения и предотвращение возникновения их в будущем. В зависимости от тяжести, лечение обострений можно проводить амбулаторно или в стационаре.
Основные принципы лечения обострений:
- При обострении заболевания применение короткодействующих бронхолитиков предпочтительнее длительнодействующим. Дозы и частота приема, как правило, увеличиваются по сравнению с обычными. Желательно использовать спейсеры или небулайзеры, особенно у тяжелых больных.
- Необходимо правильно оценить тяжесть состояния больного, исключить осложнения, которые могут маскироваться под обострения ХОБЛ, и вовремя направить на госпитализацию при жизнеугрожающих ситуациях.
- При недостаточном эффекте бронхолитиков, добавляется внутривенное введение эуфиллина.
- Если ранее применялась монотерапия, используется комбинация бета-стимуляторов с холинолитиками (также короткого действия).
- Дозированная оксигенотерапия при лечении пациентов в стационаре через носовые катетеры или маску Вентури. Содержание кислорода во вдыхаемой смеси – 24-28 %.
- Подключение внутривенного или перорального введения глюкокортикостероидов. Альтернативой системному применению ГКС считается ингаляции пульмикорта через небулайзер по 2 мг дважды в день после ингаляций беродуала.
- При наличии симптомов бактериального воспаления (первым признаком которого является появление гнойной мокроты), назначаются антибиотики широкого спектра действия.
- Другие мероприятия – поддержание водного баланса, антикоагулянты, лечение сопутствующих заболеваний.

Хирургическое лечение
Существуют хирургические методы лечения ХОБЛ. Проводят буллэктомию, ослабляющую симптоматику у больных с крупными буллами. Но ее эффективность установлена лишь у бросивших курить в ближайшем периоде. Разработаны торокоскопическая лазерная буллэктомия и редукционная пневмопластика (удаление перераздутой части легкого).
Но эти операции пока используются только в рамках клинических исследований. Существует мнение, что при отсутствии эффекта от всех проведенных мер следует обратиться в специализированный центр для решения вопроса о трансплантации легких
Уход за неизлечимыми больными
При тяжелых стадиях заболевания, когда смерть уже неотвратима, физические нагрузки нежелательны и повседневная активность направлена на минимизацию энергетических затрат. Например, пациенты могут ограничить свое жизненное пространство одним этажом дома, питаться чаще и небольшими порциями, а не редко и помногу, избегать тесной обуви.
Следует обсудить уход за неизлечимыми больными, включая неизбежность искусственной вентиляции легких, использование временно облегчающих боль седативных препаратов, назначение ответственного за принятие медицинских решений в случае инвалидизации пациента.
Профилактика
Профилактика очень важна для предотвращения возникновения различных проблем с органами дыхания, и в особенности – хронической обструктивной болезни лёгких. В первую очередь, естественно, следует отказаться от табака. Кроме этого, в качестве предупреждающих заболевание мер врачи советуют:
- проводить полноценное лечение вирусных инфекций;
- соблюдать технику безопасности при работе на вредных производствах;
- совершать ежедневные прогулки на свежем воздухе продолжительностью не менее часа;
- своевременно лечить дефекты верхних дыхательных путей.
Только при бережном отношении к своему здоровью и соблюдении техники безопасности на работе можно защитить себя от крайне опасного заболевания, именуемого ХОБЛ.
Прогноз для жизни
ХОБЛ имеет условно неблагоприятный прогноз. Болезнь медленно, но постоянно прогрессирует, приводя к инвалидности. Лечение, даже самое активное, способно лишь замедлить этот процесс, но не устранить патологию. В большинстве случаев лечение пожизненное, с постоянно возрастающими дозами лекарств.
При продолжении курения обструкция прогрессирует гораздо быстрее, значительно сокращая продолжительность жизни.
Неизлечимая и смертельно опасная ХОБЛ просто призывает людей навсегда отказаться от курения. А для находящихся в группе риска людей совет один – при обнаружении у себя признаков заболевания немедленно обращаться к пульмонологу. Ведь чем раньше обнаружена болезнь, тем меньше вероятность преждевременного летального исхода.
Источник https://pharmateca.ru/ru/archive/article/13132
Источник http://gb21perm.ru/hobl/
Источник