КРУП

«Круп», «острый или рецидивирующий ларингит/ларинготрахеит», «острая обструкция дыхательных путей», «стеноз гортани» — являются ли перечисленные выше названия синонимами или это самостоятельные нозологические формы? Каждый практикующий врач должен четко
#03/03 Ключевые слова / keywords: Неотложная помощь, ЛОР-патология, Emergency care, ENT pathology
2003-03-28 00:00
56994 прочтения
«Круп», «острый или рецидивирующий ларингит/ларинготрахеит», «острая обструкция дыхательных путей», «стеноз гортани» — являются ли перечисленные выше названия синонимами или это самостоятельные нозологические формы? Каждый практикующий врач должен четко представлять себе, что означают перечисленные термины.
Наверно, наиболее широко распространен, особенно в педиатрической практике, термин «круп», а наиболее общим можно считать термин — «острая обструкция дыхательных путей», зато в МКБ-10 шифры даны по «органному принципу».
Итак, круп (от шотландского croup — каркать) — это синдром инфекционного заболевания, всегда подразумевающий наличие острого стенозирующего ларингита (или ларинготрахеита, или реже ларинготрахеобронхита), сопровождающийся охриплостью, «лающим» кашлем и одышкой, чаще инспираторного характера. То есть под крупом понимают наличие определенного синдрома с триадой клинических симптомов: стридор—«лающий» кашель—осиплость. Синдром формируется при заболеваниях, проявляющихся развитием острого воспалительного процесса в слизистой оболочке гортани и трахеи. Поэтому термин «круп» применим только к инфекционным заболеваниям! Отечественные педиатры традиционно разделяют круп на «истинный» и «ложный», в зависимости от уровня поражения гортани, хотя это деление чрезвычайно условно, так как в процесс нередко бывает вовлечена слизистая оболочка гортани на всем ее протяжении, а также слизистая нижележащих отделов дыхательного тракта. «Истинный» круп развивается в результате поражения истинных голосовых связок (складок). Единственный пример «истинного» крупа — дифтерийный круп, протекающий с формированием специфических фибринозных изменений на слизистой оболочке голосовых связок. «Ложный» круп включает все стенозирующие ларингиты недифтерийной природы, при которых воспалительный процесс локализуется преимущественно на слизистой оболочке подсвязочной (подскладочной) зоны гортани. «Острый ларингит» имеет в МКБ-10 шифр J04.0, «острый ларинготрахеит» — J04.2, «острый обструктивный ларингит» — J05, а «хронический ларингит» и «хронический ларинготрахеит» — соответственно J37.0 и J37.1. В любом случае следует понимать, что острая обструкция верхних дыхательных путей (сужение просвета гортани с расстройствами дыхания и развитием острой дыхательной недостаточности) — это прежде всего неотложное состояние, требующее экстренной диагностики и терапии еще на догоспитальном этапе.
Состояние это наиболее часто возникает у детей раннего и дошкольного возраста (от 6 мес. до 3 лет, причем в 34% случаев — у детей первых 2 лет). Связана острая обструкция с анатомо-физиологическими особенностями дыхательных путей у маленьких детей: узостью просвета трахеи и бронхов (воронкообразная форма вместо цилиндрической), склонностью их слизистой оболочки и располагающейся под ней рыхлой волокнистой соединительной ткани к развитию отека, особенностями иннервации гортани, с которыми связано возникновение ларингоспазма, и относительной слабостью дыхательной мускулатуры. Отек слизистой оболочки с увеличением ее толщины всего на 1 мм уменьшает просвет гортани наполовину! Развитие острой обструкции верхних дыхательных путей у взрослых — явление достаточно редкое и связано оно, как правило, с дифтерией.
Выделяют инфекционные и неинфекционные причины острой обструкции верхних дыхательных путей. К инфекционным причинам относятся вирусные инфекции (вызванные в 75% случаев вирусами гриппа и парагриппа I типа, а также риносинцитиальными вирусами, аденовирусами, реже вирусами кори и герпеса) и бактериальные инфекции (с развитием эпиглоттита, заглоточного и паратонзиллярного абсцесса, дифтерии). При этом механизм и пути передачи возбудителя определяются эпидемиологическими особенностями основного инфекционного заболевания. Аспирация инородных тел, травмы гортани, аллергический отек, ларингоспазм могут явиться неинфекционными причинами развития острой обструкции верхних дыхательных путей.
В генезе обструкции дыхательных путей определенную роль играют три фактора: отек, рефлекторный спазм мышц гортани и механическая закупорка ее просвета воспалительным секретом (слизью) или инородным телом (в том числе пищей, рвотными массами и т. д.). В зависимости от этиологии значимость этих компонентов может быть различной. В практической работе для проведения адекватной терапии и оказания эффективной помощи ребенку важно уметь быстро их дифференцировать.
Основная причина развития крупа — воспалительный процесс в области подскладочного пространства и голосовых связок (острый стенозирующий ларинготрахеит). Феномен сужения просвета верхних дыхательных путей при крупе формируется последовательно, по стадиям, и связан непосредственно с реакцией ткани гортани на инфекционный агент, в том числе запускающий и аллергическую реакцию. При оценке клинической картины необходимо учитывать превалирование отека воспаленной слизистой оболочки, спазма мышц гортани и трахеи и гиперсекреции слизи, поскольку это принципиально при выборе тактики лечения.
Нарушения дыхания вследствие сужения просвета гортани чаще всего возникают ночью, во время сна, в связи с изменениями условий лимфо- и кровообращения гортани, уменьшением активности дренажных механизмов дыхательных путей, частоты и глубины дыхательных движений.
Клиническая картина острого стеноза верхних дыхательных путей определяется степенью сужения гортани, связанными с ним нарушениями механики дыхания и развитием острой дыхательной недостаточности.
При неполной обструкции гортани возникает шумное дыхание — стридор, обусловленный интенсивным турбулентным прохождением воздуха через суженные дыхательные пути. При динамичном сужении просвета дыхательных путей беззвучное в норме дыхание становится шумным (вследствие колебаний надгортанника, черпаловидных хрящей, частично голосовых связок). При доминировании отека тканей гортани наблюдается свистящий звук, при нарастании гиперсекреции — хриплое, клокочущее, шумное дыхание, при выраженном спастическом компоненте отличается нестабильность звуковых характеристик. Следует запомнить, что с нарастанием стеноза за счет уменьшения дыхательного объема дыхание становится все менее шумным!
Инспираторный стридор обычно возникает при сужении (стенозе) гортани в области голосовых связок или над ними и характеризуется шумным вдохом с втяжением уступчивых мест грудной клетки. Стенозы ниже уровня истинных голосовых связок характеризуются экспираторным стридором с участием в дыхании вспомогательной и резервной дыхательной мускулатуры. Стеноз гортани в области подсвязочного пространства обычно проявляется смешанным, как инспираторным, так и экспираторным стридором. Отсутствие изменения голоса свидетельствует о локализации патологического процесса выше или ниже голосовых связок. Вовлечение последних в процесс сопровождается осиплостью голоса или афонией. Хриплый, «лающий» кашель типичен для подскладочного ларингита. Другие признаки обструкции верхних дыхательных путей неспецифичны: беспокойство, тахикардия, тахипноэ, цианоз, нервно-вегетативные расстройства и т. д. Учащенное дыхание и повышенная температура тела при крупе могут приводить к значительной потере жидкости и развитию респираторного эксикоза.
По выраженности сужения просвета гортани выделяют четыре степени стеноза, имеющие значительные различия в клинической картине (см. таблицу). Однако при постановке диагноза определяют прежде всего тяжесть крупа, а не выраженность стеноза (оценка последнего возможна при прямой ларингоскопии, что невыполнимо на догоспитальном этапе). При комплексной оценке состояния больного следует учитывать такие факторы, как участие в акте дыхания вспомогательной мускулатуры (свидетельство значительного сужения просвета дыхательных путей), симптомов дыхательной и сердечно-сосудистой недостаточности, угнетения сознания и стойкой гипертермии.
Таким образом, классификация крупа построена с учетом:
- этиологии крупа (вирусный или бактериальный);
- стадии стеноза гортани (компенсированный, субкомпенсированный, декомпенсированный, терминальный);
- характера течения (неосложненный или осложненный — появление микст-инфекции в связи с присоединением к основному процессу вторичной бактериальной гнойной инфекции).
- при развитии дифтерийного крупа учитывают также характер распространения воспалительного процесса (возможно распространение на слизистую оболочку трахеи, бронхов и бронхиол — так называемый нисходящий круп).
- рецидивирование синдрома.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифтерия гортани
Дифтерия гортани чаще всего сочетается с проявлениями этой инфекции другой локализации (дифтерией зева или носа), что существенно облегчает диагностику. Основными отличиями дифтерии гортани от крупа, развившегося на фоне ОРВИ, являются постепенное начало и тяжесть течения с нарастанием симптоматики. Голос при дифтерии гортани стойко сиплый с постепенным развитием афонии. В терапии дифтерии гортани наряду с мероприятиями, направленными на восстановление проходимости дыхательных путей, необходимо срочное введение ребенку противодифтерийной сыворотки по методу Безредко в дозе 40—80 тыс. ME на курс лечения, в зависимости от формы заболевания.
Аллергический отек гортани
Аллергический отек гортани не всегда представляется возможным отличить от крупа инфекционной природы только по клиническим признакам. Аллергический отек гортани развивается под воздействием какого-либо антигена ингаляционного, пищевого и иного происхождения. На ОРВИ определенных указаний нет. Лихорадка и интоксикация не характерны. В анамнезе у этих детей имеются сведения о тех или иных аллергических симпатиях: кожных проявлениях аллергии, пищевой аллергии, отеке Квинке, крапивнице и др. На фоне терапии ингаляционными глюкокортикоидами с добавлением b2-адреномиметиков (сальбутамол — вентолин), антихолинергических (ипратропия бромид — атровент), комбинированных средств (сочетание фенотерола и ипратропия бромида — беродуал), а также, по показаниям, антигистаминных препаратов возникает быстрая положительная динамика стеноза.
Ларингоспазм
Ларингоспазм возникает преимущественно у детей первых 2 лет жизни на фоне повышенной нервно-мышечной возбудимости, при проявлениях текущего рахита со склонностью к тетании. Клинически спазм гортани проявляется неожиданно, у ребенка возникает затрудненный вдох с характерным звуком в виде «петушиного крика», при этом отмечаются страх, беспокойство, цианоз.. Легкие приступы ларингоспазма снимают, опрыскивая лицо и тело ребенка холодной водой. Надо пытаться вызвать рвотный рефлекс, надавливая на корень языка шпателем или ложкой, либо спровоцировать чихание раздражением слизистой оболочки носовых ходов ватной турундой. При отсутствии эффекта следует внутримышечно ввести диазепам.
Эпиглоттит
Эпиглоттит — воспаление надгортанника и прилегающих участков гортани и глотки, наиболее часто вызываемое Haemophilus influenzae типа b. Клиническая картина характеризуется высокой лихорадкой, болями в горле, дисфагией, приглушенностью голоса, стридором и дыхательной недостаточностью различной степени выраженности. Пальпация гортани болезненна. При осмотре зева обнаруживают темно-вишневую окраску корня языка, его инфильтрацию, отечность надгортанника и черпаловидных хрящей, закрывающих вход в гортань. Заболевание быстро прогрессирует и может привести к полному закрытию просвета гортани.
На догоспитальном этапе оптимально как можно раньше сделать инъекцию антибиотика-цефалоспорина III поколения (цефтриаксон). Транспортировку ребенка в стационар осуществляют только в положении сидя. Следует избегать приема седативных препаратов. Нужно быть готовым к интубации трахеи или трахеотомии.
Заглоточный абсцесс
Чаще всего заглоточный абсцесс возникает у детей до трехлетнего возраста. Развивается он обычно на фоне или после перенесенной ОРВИ. В клинической картине преобладают симптомы интоксикации, выраженная лихорадка, боли в горле, дисфагия, стридор, слюнотечение. Отсутствуют «лающий», грубый кашель и осиплость голоса. Откашливание затруднено из-за резкой болезненности в горле. Ребенок нередко принимает вынужденное положение — с откинутой назад головой. Осмотр зева представляет значительные трудности из-за резкого беспокойства ребенка и невозможности открыть рот. Для осмотра применяют седативную терапию.
Лечение на догоспитальном этапе не проводят. Необходима срочная госпитализация в хирургическое отделение. В стационаре проводят вскрытие абсцесса и дренирование его на фоне антибиотикотерапии.
Инородные тела
Инородные тела гортани и трахеи — наиболее частая причина асфиксии у детей. В отличие от крупа, аспирация возникает неожиданно на фоне видимого здоровья, обычно во время еды или игры ребенка. Появляется приступ кашля, сопровождающийся удушьем. Клиническая картина зависит от уровня обструкции дыхательных путей. Чем ближе к гортани расположено инородное тело, тем больше вероятность развития асфиксии. Такое расположение инородного тела обычно сопровождается появлением ларингоспазма. Ребенок испуган, беспокоен. При аускультации иногда можно услышать хлопающий звук, свидетельствующий о баллотировании инородного тела.
После осмотра ротовой полости и входа в гортань предпринимают попытки удаления инородного тела путем механического «выбивания» его. Ребенка до 1 года укладывают лицом вниз с опущенным на 60° головным концом. Ребром ладони ему наносят короткие удары между лопатками. У детей старше года могут быть эффективными резкие надавливания кистью руки на живот от средней линии внутрь и вверх (под углом в 45°). У старших детей удары по спине чередуют с резким сдавливанием живота, обхватив ребенка руками сзади (прием Хаймлиха).
При неэффективности попыток удаления инородного тела с помощью механических приемов следует решить вопрос о проведении срочной интубации или трахеотомии.
Лечение крупа
Лечение крупа должно быть направлено на восстановление проходимости гортани: уменьшение или ликвидация спазма и отека слизистой оболочки гортани, освобождение просвета гортани от патологического секрета.
- Больные подлежат госпитализации в специализированный или инфекционный стационар при наличии в нем отделения реанимации и интенсивной терапии, однако лечение следует начинать уже на догоспитальном этапе.
- Ребенка нельзя оставлять одного, его необходимо успокоить, взять на руки, так как форсированное дыхание при беспокойстве, крике усиливает явления стеноза и чувство страха.
- Температура в помещении не должна превышать 18°С. Эффективному откашливанию мокроты способствуют также создание в помещении, где находится ребенок, атмосферы повышенной влажности (эффект «тропической атмосферы»), паровые ингаляции (изотонический раствор NaCl через небулайзер). Показано теплое питье (горячее молоко с содой или боржоми).
- Этиотропная терапия эффективна при дифтерийном крупе — введение противодифтерийной сыворотки в/м или в/в.
- Антибиотики — при дифтерийном крупе и крупе, осложненном вторичной бактериальной инфекцией.
- Разжижению и удалению мокроты из дыхательных путей способствуют отхаркивающие и муколитические препараты, вводимые преимущественно ингаляционным способом, например амброксол (лазолван) и др.
- Учитывая значительное участие в развитии крупа аллергического компонента, целесообразно в комплекс терапевтических мероприятий включить антигистаминные препараты (например, хлоропирамин (супрастин) и др.). Рандомизированное двойное плацебоконтролируемое исследование Gwaltney J. M. И соавт. [3] показало, что при терапии острых респираторных заболеваний комбинация жаропонижающих, антигистаминных и противовирусных средств позволяет эффективно (на 33-73% по сравнению с плацебо) уменьшить тяжесть различных клинических проявлений болезни, в том числе количество продуцируемой слизи и болезненность в глотке и гортани. В другой работе те же авторы [2] продемонстрировали, что клемастин, назначаемый в комплексном лечении ОРИ, в отличие от фенирамина, только усиливает ощущения сухости и першения в глотке. А Gaffey M. J. и соавт. [1] не отметили никакого эффекта от применения терфенадина в сходной клинической ситуации.
- Глюкокортикоиды, например преднизолон в дозе 3-10 мг/кг — для купирования отека слизистой гортани.
- Психоседативные вещества — при выраженном спазме мышц гортани. Для плановой терапии спастических симптомов применяют транквилизаторы.
- Интубация и трахеостомия показаны при неэффективности консервативной терапии и при реанимационных мероприятиях (асфиксии, клинической смерти).
Итак, до недавнего времени терапия крупа ограничивалась в основном подачей увлажненного воздуха и введением системных стероидов. Однако, учитывая тот факт, что круп чаще всего развивается у детей раннего и младшего возраста, у которых как оральное, так и инъекционное введение стероидов представляет серьезную проблему, а также то, что вся медицинская общественность в настоящее время стремится уменьшить возможный риск побочных эффектов системной стероидотерапии, особенно перспективным представляется применение ингаляционных глюкокортикоидов. На сегодняшний день накоплен огромный опыт лечения стенозирующих ларингитов/ларинготрахеитов ингаляциями будесонида (пульмикорт) через небулайзер. Эффективности подобного рода терапии был, в частности, посвящен проведенный Ausejo и соавт. метаанализ 24 (!) рандомизированных контролируемых исследований, в ходе которых том числе сравнивалась эффективность ингаляционного будесонида и системного дексаметазона. Было показано, что применение при крупе будесонида через небулайзер по сравнению с дексаметазоном в инъекциях достоверно снижало число случаев, когда было признано необходимым применение адреналина (на 9%), а также влияло на длительность оказания неотложной помощи как на догоспитальном, так и на госпитальном этапе. Введение будесонида через небулайзер было эффективно у детей как при легком-среднетяжелом, так и при среднетяжелом-тяжелом крупе. Более того, ингаляции единственной дозы (2 или 4 мг) будесонида были достоверно более действительными, чем плацебо, и оказались сравнимы по эффективности с дексаметазоном (0,6 мг/кг). Они неизменно приводили к нивелированию крупозной симптоматики и снижению продолжительности стационарного лечения.
С целью уменьшения отека слизистой оболочки гортани, который часто переходит на трахею и бронхи, и снятия спазма одновременно с будесонидом можно применять b-адреномиметики (сальбутамол — сальгим, вентолин, холинолитики — ипратропия бромид (атровент), комбинацию b-адреномиметика и антихолинергического средства — беродуал).
Следует отметить, что в структуре вызовов скорой медицинской помощи к детям острый стенозирующий ларинготрахеит занимает значительное место. Так, в Москве в прошлом году родители обращались в «Скорую» около 198 тыс. раз. И если отбросить случаи ОРЗ и гриппа (примерно 70 тыс.), острую хирургическую патологию и травму (58 тыс) и группу кишечных инфекций (12 тыс.), то из оставшихся вызовов каждый девятый или десятый был как раз по поводу затрудненного дыхания ребенка (приступа бронхиальной астмы или «ложного» крупа). Причем если частота вызовов по поводу обострения астмы за последние 3 года уменьшилась, то по поводу крупа, наоборот, возросла (примерно на 1000 случаев).
В нашем отделении стационарозамещающих технологий Научного центра здоровья детей РАМН, где также оказывается неотложная помощь детям, в течение последних 2,5 лет (с сентября 2000 г.) лечение острого стенозирующего ларинготрахеита проводили 100 детям (67 мальчикам и 33 девочкам) в возрасте от 6 мес. до 7 лет. Острая обструкция верхних дыхательных путей развилась у 32 детей на фоне ОРВИ, у 5 — при контакте с причинно-значимым аллергеном, у 8 — на фоне ОРВИ и физической нагрузки, у 1 — на фоне физической нагрузки и контакта с аллергеном, у 54 — без видимых провоцирующих факторов, в том числе ОРВИ. Родители всех детей обратились в наше отделение, рассматривая этот альтернативный вариант оказания неотложной помощи как более эффективный. Все дети получали ингаляции через небулайзер (двух- или трехкратно) будесонида (пульмикорта) в дозе 1000 мкг, ипратропия бромида (атровента) в дозе 20 капель или комбинированного препарата беродуала в дозе детям до 6 лет — 10 капель, детям после 6 лет — 20 капель), муколитического препарата лазолвана (в дозе 20 капель на изотоническом растворе NaCl.
Эффективность первой ингаляции будесонида была отмечена у 53% детей (в течение 15—25 минут после ингаляции дыхание успокоилось, исчезли одышка, мучительный непродуктивный «лающий» кашель, уменьшилось беспокойство). 44 детям понадобились 2–3-дневные курсы ингаляционной терапии и лишь у 3 пациентов эффекта удалось достичь на 4–5-й день. Таким образом, будесонид, вводимый в ингаляциях через небулайзер, можно признать высокоэффективным препаратом для проведения неотложной терапии острой обструкции верхних дыхательных путей у детей любого возраста, в том числе на догоспитальном этапе.
Л. С. Намазова, доктор медицинских наук
Н. И. Вознесенская
А. Л. Верткин, доктор медицинских наук, профессор
НЦЗД РАМН, МГМСУ, ННПОСМП, Москва
Литература
- Gaffey M. G., Kaiser D. L., Hayden F. G. Ineffectiveness of oral terfenadine in natural colds: evidence against histamine as a mediator of common cold symptoms // Pediatr. Infect. Dis. J. 1988. V. 7(3) Mar. P. 223-228.
- Gwaltney J. M. Jr., Park J., Paul R. A. et al. Randomized controlled trial of clemastine fumarate for treatment of experimental rhinovirus colds.
- Gwaltney J. M. Jr., Winther B., Patrie J. T., Hendley J. O. Combined antiviral-antimediator reatment for the common cold // J. Infect. Dis. 2002. V. 186(2). Jul 15. P. 147-154.
Ларинготрахеит у детей: симптомы, лечение, первая помощь при ложном крупе
Раньше ларинготрахеит называли «ложным крупом» — от английского слова croup, что значит «каркать». Первым признаком болезни являлся сухой кашель, похожий на карканье. Слово «ложный» означало сужение гортани на фоне ОРВИ, в отличие от «истинного» крупа, который проявлялся при дифтерии.
В статье рассмотрены виды ларинготрахеита, симптомы, способы лечения и первой помощи.

Медицинский редактор
Заведующая ООО «Центр детского здоровья». Врач-педиатр. Стаж работы по специальности с 1994 года
Чем опасен ложный круп и как его лечить у детей?
Ларинготрахеит является одним из самых частых детских заболеваний дыхательных путей. Это воспаление гортани и трахеи, вызванное вирусными инфекциями или аллергическими реакциями.
Симптомы острого ларингита легко спутать с признаками ОРВИ. Заболевание развивается после попадания вирусов на слизистую оболочку горла. Начинается размножение бактерий и микроорганизмов. Возникает отёк, спазм и сужение мышц гортани. В просвете дыхательных путей образуется густое слизистое гнойное выделение. Появляется вязкая, трудноотделяемая мокрота.
В гортани находится большое количество нервных окончаний, реагирующих на провоцирующие факторы. Вследствие перечисленных факторов дыхание становится затрудненным, появляется “лающий” кашель и осиплость голоса. Затрудняется поступление кислорода в лёгкие, увеличивается риск удушья.
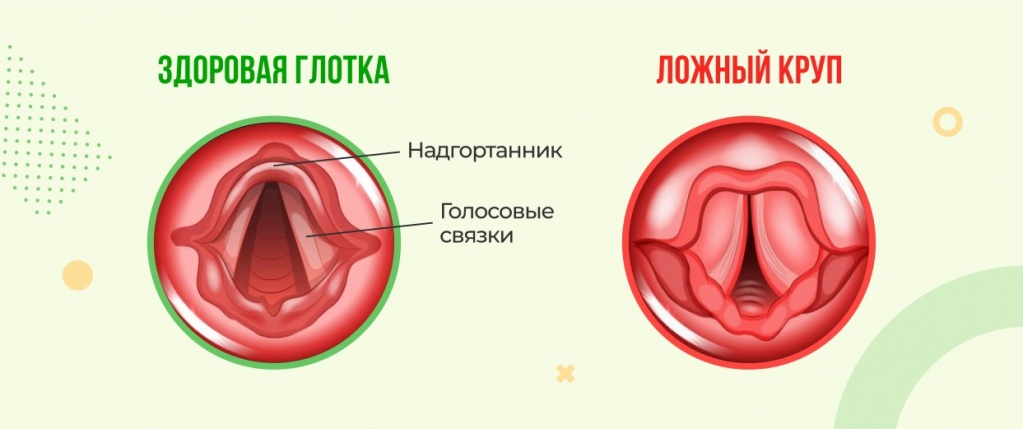
Отличительной особенностью ларинготрахеита у ребенка является то, что болезнь имеет длительный период, около 20 дней. Из-за риска этой патологии особенную опасность представляет собой ларинготрахеит у детей до 3-5 лет.
Основным фактором возникновения ларинготрахеита является снижение иммунитета. Также причинами заболевания являются вирусы и инфекции различного происхождения, травмы гортани, аллергические реакции.
Классификация
Различают следующие виды ларинготрахеита у детей.
1. По времени развития и типу течения:
- Острый.
- Подострый
- Хронический.
- простая неосложненная;
- осложненная стенозирующая;
3. По клиническому варианту:
- острый;
- рецидивирующий;
4. По стадии стеноза:
- I –компенсации;
- II – неполной компенсации;
- III – декомпенсации;
- IV – терминальная (асфиксия).
Различить формы заболевания может только врач на основании анализа клинических признаков результатов обследования.
Симптомы
Острый ларинготрахеит у детей начинается внезапно, как правило, ночью. Для него характерны три основных симптома: острая боль в горле, грубый «лающий» кашель, охриплость и / или осиплость голоса. Громкость кашля обусловлена степенью отека слизистой оболочки: чем больше отек, тем тише кашель. Могут присутствовать насморк и повышение температуры тела.
Появление приступов ночью объясняется тем, что в горизонтальном положении усиливается отек горла в районе голосовых связок, отсутствует откашливание слизи, что приводит к рефлекторному ларингоспазму. Также в ночное время усиливается сократительная активность гладкой мускулатуры гортани, трахеи, бронхов. В просвете гортани появляется вязкая слизь, возникает осиплость голоса.
Наиболее часто острый инфекционный ларинготрахеит осложняется тем, что вирусы или бактерии распространяются на нижние отделы дыхательной системы. В результате развиваются такие заболевания, как бронхит, бронхиолит, пневмония. Сниженный иммунитет приводят к часто повторяющимся болезням, которые могут перейти в хроническую форму. Хронизация болезни является потенциально угрожающей жизни: при переходе патологии в хронический ларингит есть риск развития рака гортани.
Для стенозирующего ларинготрахеита характерны те же симптомы, что и для острого. К признакам болезни добавляются шумный вдох и выдох, учащенное сердцебиение, тяжелое дыхание и одышка. Стеноз (сужение мышц гортани) может быть настолько сильным, что приведет к сильному спазму и асфиксии.
При 1 стадии стеноза ровное дыхание достигается за счет уменьшения пауз между вдохом и выдохом. Пульс при этом замедляется. Кожные покровы остаются бледно-розового цвета или гиперемированы при повышенной температуре тела.
При неполной компенсации дыхание шумное, слышное на расстоянии. Ребенок ведет себя беспокойно, кожные покровы бледные.
При декомпенсации дыхание частое, поверхностное с максимальным участием вспомогательной мускулатуры. Отмечается повышенная потливость, слабый пульс. Шумный вдох наблюдается все реже, пропадая совсем.
При 4 стадии стеноза у ребенка пропадает дыхание. Кожа становится бледно-серого цвета, дыхательные движения единичные, поверхностные, прерывистые, пульс едва прощупывается.
Диагностика
Диагностику заболевания проводит педиатр, детский отоларинголог или инфекционист. Не стоит самостоятельно ставить диагноз и заниматься самолечением.
Во время диагностики врач проводит осмотр, оценивает симптомы, собирает анамнез на основании жалоб родителей больного. После прослушивает легкие и оценивает характер дыхания и степень сужения мышц гортани. При необходимости для подтверждения диагноза диагностика дополняется такими исследованиями, как ларинготрахеоскопией, общий анализ крови, бактериологический анализ мазков из ротоглотки или мокроты, анализы методом ИФА или ПЦР для выявления возбудителей болезни. При хроническом ларинготрахеите иногда проводится биопсия со слизистой оболочки гортани.
Во время проведения ларинготрахеоскопии (обследование с помощью специальных медицинских приборов) врач выявляет степень отека слизистой оболочки гортани, накопление серозного или гнойного экссудата в просвете гортани и трахеи на фоне пропитывания ее воспалительной жидкостью.
В первую очередь необходимо отличить ларинготрахеит от других заболеваний, например, бронхиальной астмы, и исключить такие болезни, как эпиглоттит, бактериальный трахеит; инородное тело гортани; абсцесс глотки.

Расшифровка анализов ребенка врачами-педиатрами онлайн
стоимость услуги: 500 рублей
Педиатр расшифрует анализы в режиме онлайн звонка в приложении Zoom или WhatsApp.
- подробное пояснение врача педиатра.
- альтернативное мнение компетентного специалиста по расшифровке анализов.
- возможность задать вопросы врачу, касающиеся результатов анализов.
Первая помощь
Как оказать ребёнку помощь до приезда врача. Ларинготрахеит опасен именно возникновением удушья. Поэтому необходимо знать меры профилактики и порядок действий при оказании первой помощи.
Родители, сталкивающиеся с осложненным или стенозным ларинготрахеитом, знают, как трудно сохранять спокойствие, когда ребёнок задыхается. Тем не менее, отсутствие паники — верный путь к успеху. Необходимо находиться рядом с ребёнком, чтобы успеть оказать неотложную помощь.
Действия родителей при спазме гортани и развитии стеноза:
- Успокоить, обнять, отвлечь ребёнка. Прекратить панику и истерику.
- Поить малыша тёплым молоком, минеральной водой или компотом из сухофруктов.
- Проветрить комнату, открыв окно, и увлажнить воздух.
- Дать жаропонижающее в случае повышенной температуры.
- Приподнять верхнюю часть туловища, освободить область шеи от одежды.
При самостоятельной помощи детям НЕЛЬЗЯ:
- давать противокашлевые препараты;
- проводить ингаляции без назначения врача;
- ставить горчичники;
- растирать грудь настоем с резким запахом;
- лечить ребёнка мёдом и лимоном.
Прием отхаркивающих препаратов возможен лишь после полного восстановления проходимости дыхательных путей.
Лечение
Лечение осуществляется на основании Приказа Минздрава России. Лечение проводят в домашних условиях под наблюдением врача из детской поликлиники или в стационаре.
Амбулаторно лечат детей с легкой степенью ларингита. Госпитализация в стационар необходима лишь в случаях развития синдрома стеноза гортани.
Лечить ларинготрахеит в простой форме следует при помощи препаратов, направленных на устранение причин отека гортани. Такими становятся спазмолитики, антигистаминные препараты и противовирусные средства. Антибиотики при остром ларингите на фоне ОРВИ вводить целесообразно только при присоединении вторичной (бактериальной) инфекции. Антибиотики применяются при тяжелом течении болезни и при переходе ее в бронхит. Эффективно лечение ларинготрахеита путем проведения ингаляции с увлажняющими и противоотечными средствами курсом в 5-7 дней.
Острый ларинготрахеит может осложняться стенозом гортани при применении горчичников/согревающих компрессов, повышении температуры воздуха в помещении более 21°С, использовании инъекций и растирании мазями, с в составе которых содержится эвкалипт или ментол. Поэтому следует соблюдать особую осторожность при использовании в лечении данных средств.
При хроническом ларинготрахеите широко используются физиотерапевтические методы: электрофорез на область трахеи и гортани, щелочная ингаляционная терапия, УВЧ, индуктотермия. В период обострения проводится симптоматическая терапия (противокашлевые, антигистаминные и муколитические препараты). При повышенной температуре назначаются жаропонижающие средства. В качестве противовоспалительной терапии рекомендуется полоскать горло настоями трав или раствором морской соли.
Для эффективного лечения необходимо соблюдать и внешние условия. Увлажнять воздух, проветривать помещение, соблюдать постельный режим. Придерживаться диеты с исключением любой раздражающей (горячей, соленой, острой, грубой) пищи и давать пить обильное щелочное питье.
Лечение острого ларинготрахеита у малышей первого года жизни проводится в стационаре. Госпитализация показана также детям при 2-й и выше степени стеноза, с врожденными аномалиями развития гортани, недоношенным, при неэффективности лечения, с сопутствующей патологией, по эпидемическим показаниям.
Экстренная госпитализация обязательна для детей с острым стенозирующим ларинготрахеитом до 6 месяцев жизни, с наличием обструкции дыхательных путей в анамнезе, при недостаточном эффекте от лечения дома.
Тактика лечения определяется степенью стеноза. В настоящее время при лечении острого стенозирующего ларинготрахеита препаратами первой линии выбора являются глюкокортикостероиды (ГКС). Высокая эффективность достигается за счет быстрого поступления ГКС в дыхательные пути, а также высокой противовоспалительной местной активности и выраженного сосудосуживающего действия. Эффект после ингаляции наступает уже в течение 30 минут и сохраняется на протяжении 4-8 часов. При недостаточном эффекте и сохранении стеноза гортани назначаются системные глюкокортикостероиды, которые можно вводить повторно при возобновлении признаков стеноза гортани.
После купирования стеноза гортани с целью разжижения и удаления из дыхательных путей мокроты назначают муколитические препараты в ингаляциях через небулайзер. В более тяжелых случаях можно использовать комбинированные препараты . Ребенку старше 2-х лет может назначаться препарат в форме сиропа.
При неэффективности проводимого лечения и нарастании симптоматики применяют увлажненный кислород, для купирования отека слизистой оболочки — гипертонические растворы глюкозы, глюконата кальция, гормональные препараты, сердечные средства. При отсутствии эффекта и наличии тенденции к прогрессированию болезни проводится интубация гортани, а в случае неэффективности интубации — трахеостомия.
Профилактика
Любую болезнь легче предупредить, чем лечить. Своевременное проведение профилактических мероприятий существенно снижает риск возникновения ларинготрахеита.
Меры профилактики включают в себя следующие мероприятия:
- соблюдать сбалансированное правильное питание, ежедневно есть фрукты, овощи, орехи;
- гулять каждый день на свежем воздухе;
- придерживаться режима сна и бодрствования;
- ходить босиком, плавать, закаляться;
- избегать во время пика заболеваний мест большого скопления людей (магазины, общественный транспорт);
- принимать противовирусные препараты и витамины, особенно в период сезонных эпидемий;
- избегать переохлаждения;
- проводить вакцинацию против гриппа и пневмококковых инфекций;
- поддерживать уровень влажности в помещении, своевременно вытирать пыль, проветривать помещение.
Источник https://www.lvrach.ru/2003/03/4530169
Источник https://zn48.ru/articles/laringotrakheit-u-detey-simptomy-lechenie-pervaya-pomoshch-pri-lozhnom-krupe/
Источник