Кератоконус

15.08.2018
Роговица – единственная прозрачная структура на поверхности глазного яблока, позволяющая отраженным от предметов и объектов окружающего мира лучам света проходить через все светопроводящие и светопреломляющие среды, а затем попадать на сетчатку. Основная задача роговицы – собирать и фокусировать световые лучи. Ее гладкая поверхность, форма и прозрачность являются уникальными по своим свойствам и чрезвычайно важны для нормальной работы всей оптической системы глаза. Именно поэтому любые изменения формы или структуры приводят к нарушениям зрения. Одно из таких заболеваний – кератоконус.
Что такое кератоконус
Кератоконус – это дегенеративное заболевание глаза, при котором выпуклая в норме роговица начинает прогрессивно истончаться. Эти процессы приводят к деформации – в месте наибольшего истончения формируется выступ, а форма роговицы становится конической. Это один из вариантов дистрофического изменения роговицы. Частота возникновения кератоконуса глаза в общей популяции – 1 случай на 2000 человек. Распространенность данной патологии одинаковая по всему миру, превалирование в какой-либо этнической группе отсутствует.
Первичная диагностика чаще всего имеет место в подростковом или юношеском возрасте. Также случаи манифестации заболевания описаны у пациентов в возрасте 35-40 лет, но встречаются такие ситуации гораздо реже. Процесс, как правило, билатеральный, однако, симптоматика справа и слева может существенно отличаться. Прогрессирование патологического процесса наблюдается в течение 10-20 лет, после чего происходит постепенное затухание. Механизмы развития заболевания постоянно являются предметом научных исследований. Изучение патологии значительно осложняется различной степенью выраженности процесса у пациентов.
При тяжелом кератоконусе растянутые коллагеновые волокна приводят к разрывам роговицы и длительному устойчивому ее отеку. Такие процессы приводят к формированию значительных по размеру рубцов, что серьезно ухудшает зрение.
Патофизиологические и морфологические изменения при кератоконусе ученые, прежде всего, связывают с активностью особых ферментов, называемых матриксными металлопротеиназами (ММП). Роговица на 70% состоит из коллагена. Спровоцированная ММП деградация экстрацеллюлярного матрикса и приводит к истончению и конической деформации роговицы. Речь идет о том, что ММП являются медиаторами деструкции соединительной ткани. Научные изыскания в данной области, направленные на измерение общей концентрации ММП, а также на оценку соотношения различных видов ММП между собой ведутся до сих пор.
Причины кератоконуса
На сегодняшний день достоверные причины кератоконуса глаза ученым-медикам неизвестны. Существует несколько теорий, основанных на исследовательских данных. Однако ни одна из них полностью не объясняет причины запуска патологических изменений. Вероятнее всего, в реальности имеет место комбинация нескольких причинных факторов.
В возникновении кератоконуса глаза играют роль следующие факторы:
- Генетическая предрасположенность. Иногда данное заболевание действительно передается по наследству, а случаи конической деформации роговицы гораздо чаще встречаются в определенных семьях. Согласно последней информации вероятность того, что патология передастся по наследству, составляет 1:10. Однако большинство пациентов с кератоконусом не имеют отягощенного в этом направлении семейного анамнеза. Нередки случаи кератоконуса у пациентов с врожденными генетическими заболеваниями – синдромом Дауна, синдромом Эйлерса-Данлоса, врожденным амаврозом Лебера.
- Некоторые исследователи считают, что плохо подобранные и даже минимально травмирующие роговицу контактные линзы могут спровоцировать ее коническую деформацию. Данная теория еще не имеет достаточной доказательной базы и является дискутабельной.
- Аллергический фактор. Количество людей с различными атопическими изменениями больше среди пациентов с кератоконусом, чем в общей популяции. Зуд, покраснение в раздражение в области глаз вызывает дополнительную травматизацию роговицы. Данная теория также не имеет полноценной доказательной базы.
- Оксидативный стресс. Некоторые исследования свидетельствуют об аномально большом количестве супероксидных радикалов в пораженной кератоконусом роговице, а также о вовлечении оксидативного стресса в патогенез заболевания. Как и любая другая часть организма, роговица продуцирует потенциально вредные продукты обмена веществ. В норме существует система защиты, нейтрализующая эти свободные радикалы так, что они не повреждают коллагеновые волокна. Роговица с кератоконусом не может самостоятельно элиминировать свободные радикалы, что и приводит к дальнейшему ее структурному повреждению.
- Еще одна гипотеза свидетельствует о вовлечении в патологический процесс эндокринной системы, в частности, при гормональных перестройках в пубертантный период.
Симптоматика и диагностика заболевания
Клиническая картина кератоконуса глаза зависит от степени прогрессирования патологического процесса роговицы. Как правило, пациенты замечают следующие изменения зрения:
- Повышенная светочувствительность.
- Сложности с вождением автомобиля в темное время суток.
- Появление светящегося ореола вокруг источников света.
- Монокулярная диплопия.
- Быстрая усталость глаз.
- Частые головные боли, болезненность и дискомфорт в области глаз.
- Раздражение и частое трение глаза.
- Снижение остроты зрения и частые неэффективные попытки подбора очков или контактных линз.
Распознать кератоконус, особенно на ранних стадиях заболевания, не всегда простая задача. Все вышеперечисленные симптомы довольно часто встречаются и при других офтальмологических заболеваниях. Поэтому для диагностики лучше обращаться к опытным профессионалам, занимающимся лечением кератоконуса в клиниках Москвы.
Диагностический процесс включает следующие мероприятия:
- Изучения анамнеза заболевания, сроков появления симптомов, вопросы о наличии аллергических реакций и врожденных заболевания.
- Исследование с помощью щелевой лампы. Классические признаки – истончение роговицы, кольца Флейшера (отложения железосодержащего пигмента в эпителии роговицы), стрии Фогта (вызваны истончение роговицы).
- Пробное использование обычных контактных линз. Улучшение остроты зрения при их использовании говорит о наличии другой офтальмологической патологии.
- Ультразвуковая пахиметрия позволяет измерить толщину роговицы и определить области ее истончения.
- Оптическая когерентная томография.
Диагностический алгоритм определяется лечащим врачом индивидуально для каждого пациента и зависит от стадии патологического процесса и наличия сопутствующей офтальмологической патологии.
Лечение кератоконуса
При нетяжелых формах лечение кератоконуса заключается в использовании обычных очков или мягких контактных линз. Однако, по мере прогрессирования процесса форма роговицы сильно изменяется и таких методов коррекции зрения становится недостаточно.
Существуют следующие методы лечения кератоконуса:
- Стандартные мягкие контактные линзы (КЛ). В последнее время производители контактных линз представляют на рынке все больше мягких изделий, предназначенных для коррекции нетяжелых форм кератоконуса. Такие линзы изготавливают на заказ, чтобы они идеально подходили под форму роговицы конкретного пациента. Некоторым пациентам мягкие линзы кажутся комфортнее, чем газопроницаемые (ГП) и гибридные. Торические мягкие линзы также хорошо подходят тем пациентам с кератоконусом, кто не может постоянно использовать газопроницаемый вариант. Например, ГП линзы можно использовать во время работу или управления автомобилем, а мягкие одевать во время отдыха на непродолжительные промежутки времени.
- Газопроницаемые (ГП) контактные линзы выполнены из ригидного материала и при использовании способны скорректировать измененную форму роговицы. При непосредственном применении они менее комфортны для пациентов, а подбор занимает много времени и требует нескольких визитов к офтальмологу, особенно если изменения формы и структуры роговицы продолжают прогрессировать.
- Контактные линзы «Piggyback». Появление их связано с дискомфортом, которые испытывают пациенты при использовании ГП линз. Суть метода заключается в наложении на роговицу мягкой контактной линзы, выполненной из силикон-гидрогелевой субстанции. А уже поверх нее располагается ГП материал. Такой подход способствует большему комфорту пациентов с кератоконусом.
- Гибридные КЛ представляют собой комбинацию кислородопроницамого ригидного центра и мягкой периферической зоны. Центральная ГП зона обеспечивает коррекцию формы роговицы. Такие изделия сочетают в себе оптимальную оптическую коррекцию ригидных ГП и комфорт мягких линз.
- Склеральные линзы – ГП линзы большого диаметра, покрывающие не только роговицу, но и некоторые участки склеры. Центральная часть таких изделий корректирует форму роговицы, но бОльшая площадь соприкосновения позволяет более равномерно распределять давление. Это необходимо для более комфортной для пациентов коррекции кератоконуса.
- Корнеальные вкладки Intacs представляют собой пластиковые устройства небольшого размера, помещаемые под поверхностью глазного яблока – по периферии роговицы. Они помогают скорректировать форму и свернуть человеку нормальное зрение.
- Кросслинкинг роговицы – операция при кератоконусе, суть которой заключается в укреплении истонченной роговицы. Малоинвазивная процедура включает применение жидкого рибофлавина (витамина В2) к поверхности глазного яблока с последующим контролируемым применением ультрафиолета.
Кератоконус – серьезное заболевание, требующее профессионального подхода к лечению. Отзывы пациентов при грамотном подходе к лечению, как правило, положительные. Правильно подобранные линзы способствует комфортному зрению, а выполненная по показаниям операция способна приостановить прогрессирование патологического процесса.
Заболевания роговицы
Заболевания роговицы встречаются у 25% пациентов, обращающихся к офтальмологу. Роговица это прозрачная оболочка глаза 10- 12 мм в диаметре, которая как часовое стекло покрывает окрашенную структуру глаза, называемую радужкой.
Снижение прозрачности роговицы, приводящее к потере зрения, может быть обусловлено многими причинами: ожоги и травмы глаз, кератиты и язвы роговицы, первичные и вторичные дистрофии роговицы, кератоконус и кератоглобус. Эти повреждения и заболевания роговицы нуждаются в хирургическом лечении.

ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ЛЕЧЕНИЕ
В хирургическом лечении заболеваний роговицы можно выделить два основных направления: кератопластика (пересадка роговицы), когда поврежденная роговица заменяется здоровой донорской роговичной тканью, и кератопротезирование — пересадка искусственной роговицы.
МНТК «Микрохирургия глаза» обладает самым большим опытом в России по проведению кератопластик: за 30 лет работы проведено свыше 16500 операций пересадки донорской роговицы. У нас работает самый большой и современный Глазной Банк в России с новейшим медико-технологическим обеспечением. Комплекс является единственным лечебным учреждением в России, где широко используют метод кератопротезирования, применяя собственные модели кератопротезов.
Операция кератопластики проводится пациентам при наличии кератоконуса, дистрофий роговицы, помутнений роговицы и т.д.
| Кератопластика | Общее время лечения одного глаза — 14-21 день (предоперационное обследование 2-3 дня, на 4-й день – операция (сроки операции зависят от наличия донорского материала), послеоперационное долечивание – 10 дней) |
|---|
Для лечения бельм роговицы осуществляется операция кератопротезирования.
| Кератопротезирование | Общее время лечения одного глаза (один этап)- 5 дней (1-ый этап укрепление бельма и имплантации опоры элементов, предоперационное обследование 2дня, на 2-3-й день — операция, послеоперационное наблюдение — 1-2 дней; 2-й этап имплантации кератопротеза (через 3-4 месяца после 1-го этапа). Срок проведения операции как на 1-м этапе. |
|---|
Операции кератопластики и кератопротезирования проводятся стационарно и обычно занимают от 30 минут до 1 часа. В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК «Микрохирургия глаза», позволяют полностью исключить болевые ощущения.
Операции проводят высококлассные хирурги отдела трансплантационной и оптико-реконструктивной хирургии переднего отрезка глазного яблока с использованием самого современного оборудования лучших мировых производителей.
В последние годы в МНТК «Микрохирургия глаза» стали широко использоваться новые технологии хирургического лечения дистрофии роговицы и кератоконуса на ранних стадиях заболевания.
- Глубокая передняя послойная кератопластика, которая позволяет сохранить собственный здоровый эндотелий и избежать вскрытия глазного яблока (разгерметизации), уменьшить операционные и послеоперационные осложнения и риск отторжения трансплантата.
- Задняя послойная эндотелиальная кератопластика, предназначенная для лечения дистрофии роговицы, позволяет свести к минимуму порцию донорской ткани, что уменьшает риск отторжения и сохраняет большую часть собственной роговицы.
- Реконструкция переднего отрезка глазного яблока с имплантацией искусственной радужки на базе сквозной кератопластики в случаях тяжелой травмы роговицы в сочетании с потерей хрусталика и радужки.
- Альтернативой сквозной кератопластики при начальных и развитых стадиях кератоконуса является интростромальная кератопластика с имплантацией сегментов. Операция проводится на ранних стадиях кератоконуса, обладает ортопедической функцией, укрепляя истончённую зону, улучшает остроту зрения, останавливает прогрессирование кератоконуса.
- Перекрёстное связывание роговичного коллагена (кросслинкинг) замедляет или останавливает прогрессирование кератоконуса на основе биохимической ремодуляции роговицы.
Совершенствование микрохирургической техники и инструментария, появление новой совершенной аппаратуры, новые подходы к пред- и послеоперационной терапии расширили диапазон хирургических вмешательств на роговице и обеспечили большой процент благоприятных исходов и высоких результатов.
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КЕРАТОКОНУСА
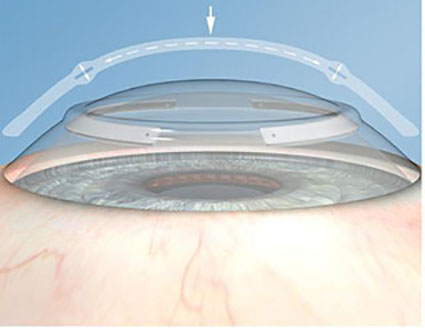
КЕРАТОКОНУС
Кератоконус – это прогрессирующее дистрофическое заболевание роговицы, обусловленное рядом генетических и приобретенных факторов, характеризующееся прогрессирующим истончением роговицы с выпячиванием ее центральных отделов, формированием миопической рефракции и нерегулярного астигматизма.
Этиология кератоконуса и других видов кератоэктазий в настоящее время неизвестна. Активное прогрессирование кератоконуса происходит в 20% случаев и, как правило, начинается в пубертатный период. Прогрессирование заболевания приводит к значительному снижению остроты зрения и неэффективности способов ее коррекции.
Постановка диагноза особенно в начальных стадиях заболевания весьма затруднительна. Наиболее информативное исследование на сегодняшний момент при диагностики этого грозного заболевания на ряду с общепринятыми методами исследования является выполнение сканирующего кератотопографа PENTACAM (OCULUS, Германия), позволяющего оценить как переднюю так и самое важное заднюю поверхность роговой оболочки – так как именно там происходят начальные изменения анатомо-топографических характеристик при начальных стадиях (рис. 1).
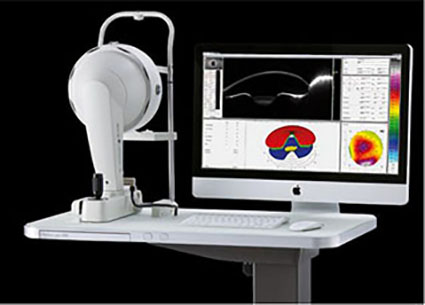
Рис. 1. Сканирующий кератотопограф PENTACAM (OCULUS, Германия).
Лечение кератоконуса
В зависимости от стадии заболевания и некоторых важных анатомо-топографических характеристик офтальмохирург –на основе многолетнего опыта и последних научных разработок МНТК «Микрохирургия глаза» предложит оптимальный метод лечения. Существуют три основных метода лечения кератоконуса:
1. Кросслинкинг роговичного коллагена (рис.2)
Идея использования консервативного метода лечения кератоконуса родилась в Германии у группы исследователей Дрезденского технического университета. T. Seiler и G. Wollensak взяли за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»). В результате серии работ разработана наиболее эффективная и безопасная техника кросслинкинга роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фотомедиатора (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного источника Данная методика позволяет остановить прогрессирование кератоконуса и избежать сквозной пересадки роговицы.
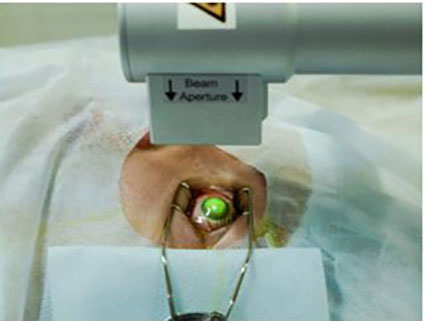
Рис. 2. Кросслинкинг роговичного коллагена
Показания:
- Кератоконус I-II стадии.
- Кератоэктазия после рефракционных эксимерлазерных вмешательств.
- Краевая дегенерация роговицы
- Кератомаляции различного генеза — таяние роговицы (cornea melting), как правило, в ходе аутоиммунных процессов.
- Кератоглобус.
- Буллезная кератопатия I-II стадии.
- Имеются обнадеживающие данные в использовании кросслинкинга в лечении кератитов и язв роговицы.
Противопоказания:
- Непереносимость Рибофлавина (Витамин В2).
- Если толщина роговицы хотя бы в одном измерении менее 400 мкм.
- Возраст менее 15 лет
- Низкая острота зрения с коррекцией при кератоконусе, несмотря на достаточную толщину.
- Наличие рубцов роговицы.
- Наличие аллергического конъюнктивита.
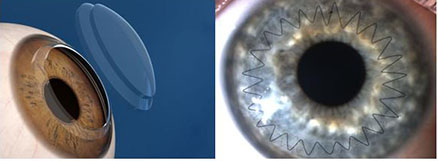
2. Имплантация интрастромальных роговичных сегментов
В нашей практике используются отечественные ИРС, изготовленные в ООО Научно-экспериментальное производство «Микрохирургия глаза» из полиметилметакрилата, представляющие собой сегмент с дугой протяжённостью 160 °(90, 120, 160, 210°), основанием 0,6 мм, высотой 150 – 450 мкм, внутренним диаметром 5,0 мм и наружным 6,2 мм, с поперечным сечением в форме полусферы (рис.3).
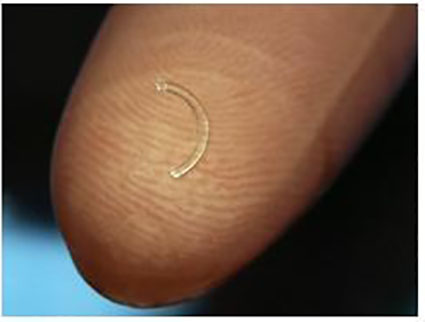
Рис. 3. Интрастромальный роговичный сегмент
Коррекция кератоконуса и сложного миопического астигматизма высокой степени.
Предварительно в роговице формируются роговичный туннель, через который вводятся роговичный сегмент, что приводит к уплощению центральной зоны роговицы. Не маловажным аспектом этой операции является ее реверсивность, т.е. возможность замены или удаления сегмента, если зрение изменится с возрастом. Это возможно потому, что не повреждается центр роговицы и не удаляется роговичная ткань. На следующий день после операции глаз пациента абсолютно спокоен и после непродолжительной реабилитации пациент может преступать к повседневным зрительным нагрузкам (рис. 4 Следует отметить, что имплантация интрастромальных сегментом не влияет на косметику больного и позволяет ему пользоваться мягкими контактными линзами. В зависимости от показаний возможна комбинация кросслинкинга и интростромальной имплантации роговичных сегментов.
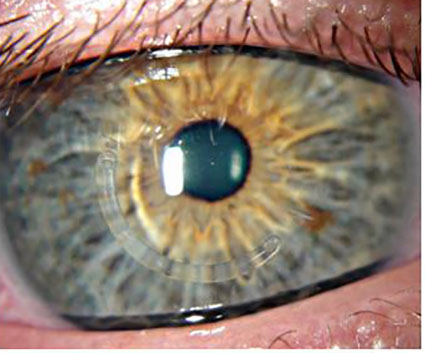
Рис. 4. Глаз пациента на следующий день после имплантации роговичного сегмента
3.Кератопластика
В последнее время методом выбора хирургического лечения кератэктазий в далекозашедших стадиях заболевания нередко становится передняя глубокая послойная кератопластика, в ходе которой осуществляется отслаивание стромы роговицы от Десцеметовой мембраны. При этом повышение остроты зрения сопоставимо с таковым после сквозной кератопластики. Преимуществами передней глубокой послойной перед сквозной кератопластикой являются: сохранность эндотелия роговицы реципиента, что снижает риск отторжения трансплантата; уменьшение риска развития катаракты в послеоперационном периоде, вследствие назначения укороченного курса стероидной терапии; снижение требований к донорскому трансплантату, так как качество его эндотелия в этом случае не играет такой существенной роли, как при сквозной кератопластике.
Необходимо отметить, что, наилучшие результаты возможно получить при проведении кератопластики – как сквозной, так и передней глубокой послойной с применением фемто-лазерного сопровождения, что обеспечивает идеальную точность реза и непревзойденную сопоставимость выкроенного донорского трансплантата и ложа реципиента, ведущее к значительному повышению зрительных функций пациентов.
Таким образом, в настоящее время в арсенале квалифицированного офтальмохирурга имеется широкий спектр хирургических методов лечения кератоконуса. Однако необходимо отметить, что наиболее эффективным считается лечение на ранних стадиях кератэктатического процесса, что возможно при своевременной правильной диагностике кератэктатического процесса.
Наиболее эффективными современными методами ранней диагностики кератэктатического процесса являются: компьютерная кератотопография, оптическая когерентная томография, конфокальная сканирующая микроскопия, иммерсионная конфокальная микроскопия, анализ элевационных карт.
Наш институт оснащен самой совершенной аппаратурой для ранней диагностики кератоконуса, что позволяет выявлять кератоконус, даже на самых ранних стадиях развития, в 100% случаев.
Необходимо также отметить, что обилие различных методов лечения кератоконуса ставит перед оперирующим хирургом задачу выбора наиболее эффективного метода лечения каждого конкретного пациента.
Ведущим специалистом нашего института д.м.н. Измайловой Светланой Борисовной на основании всестороннего анализа результатов лечения пациентов с кератоконусом разработан алгоритм хирургического лечения кератоконуса, позволяющий систематизировать подходы к лечению кератоконуса и дифференцированно выбирать наиболее оптимальный и эффективный метод лечения в зависимости от стадии заболевания. Таким образом, в МНТК «Микрохирургия глаза» представлен весь спектр современных лечебно-диагностических технологий, позволяющий осуществлять патогенетически ориентированное лечение каждому пациенту с кератоконусом на любой стадии – от начального до острого. Мы можем помочь каждому!
Наши специалисты:
Малюгин Б.Э. – д.м.н., профессор. Выполняет операции по механической и фемтолазерной имплантации роговичных сегментов, различные виды кератопластик, включая послойные. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Измайлова С. Б. – д.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-сопровождением, УФ-кросслинкинг, сквозные и послойные кератопластики – механические и с фемто-лазерным сопровождением. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Костенев С.В. – д.м.н. Выполняет имплантацию роговичных сегментов с фемто-лазерным сопровождением и УФ-кросслинкинг. Проводит ФРК для коррекции остаточных аметропий.
Ковшун Е.В. – к.м.н. Специализируется на лечении далекозашедших стадий кератоконуса методами сквозной и послойной кератопластик, выполняет имплантацию роговичных сегментов и УФ-кросслинкинг.
Волкова О.С. – к.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемтолазерным сопровождением, сквозную кератопластику.
Головин А.В. – к.м.н. Выполняет фемтолазерную имплантацию роговичных сегментов.
Паштаев А.Н. – д.м.н. Выполняет фемтолазерную имплантацию роговичных сегментов.
Мороз О.В. – Выполняет имплантацию роговичных сегментов.
Источник https://fedorovmedcenter.ru/stati/oft-rogovitsa-glaza/keratokonus/
Источник https://mntk.ru/patients/children-treatment/defeat-of-the-cornea/
Источник