Острый лейкоз (лейкемия)
Острый лейкоз – тяжелая патология кроветворной системы, при которой в крови появляется большое количество бластных (незрелых) лейкоцитов. Злокачественная мутация стволовой клетки в костном мозге приводит к развитию опухоли. Видоизменившийся кроветворный орган производит бластные клетки, которые с течением времени все больше вытесняют нормальные клетки. У пациента снижается иммунитет, результатом становятся воспалительные процессы, инфекции, кровотечения, состояние больного быстро ухудшается. Острый лейкоз крови никогда не переходит в хроническую фазу. Заболевание характеризуется стремительным течением и высокой агрессивностью злокачественных клеток.
Виды
Согласно общепринятой классификации, острые лейкозы подразделяют на лимфобластные, нелимфобластные и недифференцированные, в зависимости от типа патологически измененных клеток.
- В-клеточные пре-формы;
- зрелый В-клеточный лейкоз;
- Т-клеточные пре-формы;
- кортикальная Т-клеточная форма;
- зрелый Т-клеточный лейкоз.
Эти формы наиболее часто развиваются у детей и у людей старшего возраста. Среди детских онкозаболеваний острые лейкозы занимают первое место по частоте.
Нелимфобластные острые лейкозы:
- миелобластный;
- миеломонобластный и монобластный;
- мегакариобластный;
- эритробластный.
Симптомы
У всех видов острых лейкозов симптомы практически одинаковы и на начальном этапе выражены довольно слабо. Специфических признаков нет, заболевание может разворачиваться постепенно или, напротив, внезапно и бурно. Наиболее типичными проявлениями становятся:

- повышение температуры, лихорадка;
- повышенное выделение пота, особенно по ночам;
- резкий упадок сил, сонливость;
- бледность кожных покровов;
- увеличение размеров лимфоузлов, печени, селезенки;
- плохо заживающие ранки и ссадины на коже и слизистых оболочках;
- легко образующиеся синяки, гематомы, кровотечения;
- обширные кровоподтеки на коже;
- частые инфекции и воспаления.
На начальной стадии заболевание легко принять за грипп или простуду. Если недомогание не прекращается в течение двух или более недель, обязательно следует посетить онколога.
Причины и факторы риска
Единственной причиной развития острого лейкоза является злокачественное изменение гена стволовой клетки костного мозга, запускающей кроветворный процесс. Бесконтрольное размножение мутировавших опухолевых клеток приводит к нарушению кроветворения и постепенному вытеснению здоровых клеток злокачественными. Среди факторов, оказывающих негативное влияние на костный мозг и кроветворную систему, наиболее значительными являются:
- высокие дозы радиоактивного излучения;
- некоторые виды химических соединений;
- Т-лимфотропные вирусы;
- курение табака, другие загрязнения воздуха;
- унаследованная предрасположенность к онкопатологиям;
- иммунодефицитные состояния.
Перечисленные факторы характеризуются недостаточной активностью иммунной системы, которая не успевает распознать и уничтожить злокачественные клетки сразу после их появления.
Стадии
Классификация острого лейкоза разделяет течение болезни на три стадии:
- начальную, со слабо выраженной неспецифической симптоматикой;
- развернутую, состоящую из фаз дебюта (атаки), ремиссии и рецидива либо выздоровления;
- терминальную, во время которой здоровые клетки практически перестают продуцироваться кроветворной системой, что приводит к резкому ухудшению состояния больного.
Заболевание обнаруживают во время дебюта развернутой стадии острого лейкоза, когда костный мозг начинает активно продуцировать бластные клетки. Активные усилия онкологов-гематологов приводят к снижению их количества в крови больного до 5% или ниже. Если это состояние сохраняется в течение пяти лет, то ремиссия считается полной, а пациент – вылеченным. При неполной ремиссии количество бластных клеток в крови через некоторое время вновь возрастает более 5%.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.

- Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
- Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
- Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
- Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
- Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
- Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
- Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.
- Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
- УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
- Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь…
Лечение
В настоящее время существует множество способов лечения острого лейкоза.
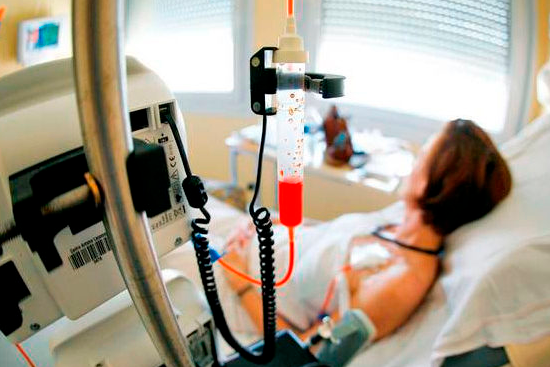
- Химиотерапия – основной метод, который заключается в применении специфических медикаментов, уничтожающих злокачественные клетки. Как правило, онкологи-химиотерапевты применяют многокомпонентные схемы, подбирая препараты в зависимости от типа лейкозных клеток и индивидуальных особенностей организма. Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
- Трансфузионная терапия применяется как вспомогательная, чтобы улучшить переносимость химиопрепаратов. Для коррекции анемического синдрома пациенту вводят эритроцитарную либо тромбоцитарную массу, различные изотонические растворы и т.д.
- Антибиотикотерапия проводится при возникновении инфекций.
- Лучевая терапия, как правило, назначается перед пересадкой костного мозга для максимального уничтожения лейкозных клеток.
- Трансплантация костного мозга проводится после высокодозной полихимиотерапии, которая нередко сочетается с облучением кроветворных центров. Возможна аутотрансплантация здоровых гемопоэтических стволовых клеток, которые берут у пациента перед началом химиотерапии и сохраняют до окончания курса. Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина.
- Паллиативная терапия наиболее часто применяется для пациентов пожилого возраста, которые не могут перенести тяжелое лечение. Ее цель – не выздоровление, а сдерживание роста опухоли и снижение скорости продуцирования патологических лейкоцитов. Для этого назначают невысокие дозы химиопрепаратов, лучевую терапию, таргетные и иммуностимулирующие препараты.
В перечне клинических рекомендаций при остром лейкозе важнейшее место занимает исключение любых инфекций во время лечения. Перед началом курса пациент должен избавиться от кариозных зубов, пролечить инфекции дыхательных путей и т.д. Во время лечения он находится в стационаре, в котором поддерживается жесткий асептический режим, исключающий случайное инфицирование.
Прогнозы
Несколько десятилетий назад диагностированный острый лейкоз, по сути, являлся приговором. В настоящее время ситуация существенно улучшилась, применение новых, эффективных препаратов позволяет добиваться излечения более чем половины пациентов. При своевременно начатом лечении полная ремиссия наступает у 45-80% больных. Лучшие показатели – у детей до 10 лет, среди которых полностью выздоравливают до 86% пациентов, худшие – у пожилых людей, пятилетняя выживаемость которых не превышает 30%.
Профилактика
Специальных мер по профилактике острого лейкоза в настоящее время не существует. Чтобы снизить риски заболевания, необходимо придерживаться здорового образа жизни, отказаться от курения, соблюдать требования безопасности при работе на вредном производстве.
Реабилитация
Восстановление после тяжелого химиотерапевтического воздействия направлено на снижение риска осложнений острого лейкоза, и в первую очередь – на восстановление функций иммунной системы при помощи:
- общеукрепляющего лечения – витаминных комплексов, препаратов железа, иммуномодуляторов;
- восстановления микрофлоры кишечника при помощи пробиотиков;
- дезинтоксикационных процедур;
- улучшения сна, укрепления нервной системы;
- психотерапии.
Диагностика и лечение острого лейкоза в Москве
Если у вас обнаружены симптомы острого лейкоза, обратитесь в клинику «Медицина». Мы предлагаем своим пациентам;
- точную и быструю диагностику при помощи самого современного оборудования;
- лечение у специалистов высшей квалификации – онкологов, гематологов, химиотерапевтов;
- пребывание в комфортабельном, превосходно оборудованном стационаре;
- медицинский сервис мирового уровня.
Позвоните нам, чтобы записаться на первичную консультацию к одному из лучших онкологов Москвы.
Вопросы и ответы
Сколько живут с острым лейкозом крови?
При отсутствии лечения летальный исход наступает в течение 1-2 лет после диагностирования острого лейкоза. Современные методы и эффективные препараты позволяют добиваться полной ремиссии у 80% больных, в зависимости от их возраста, текущего состояния, стадии процесса и других факторов. Более половины пациентов по окончании лечения проживают свыше 10 лет.
Как проявляется лейкоз?
Внешние проявления заболевания на начальной стадии напоминают симптомы обычной простуды, поэтому на них часто не обращают внимания. Если в течение двух недель не снижается повышенная температура, не проходит слабость, недомогание, потливость и другие «простудные» ощущения – необходимо как можно скорее обратиться к онкологу для обследования.
Можно ли вылечить острый лейкоз?
При остром лейкозе своевременное начало лечения во много раз повышает шансы больного на выздоровление. Поэтому при обнаружении беспокоящих признаков следует посетить онколога, ведь они могут оказаться симптомами тяжелой и опасной, стремительно развивающейся болезни. В этом случае нельзя терять время, ведь каждый день снижает шансы на успех лечения.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Список источников
- Дульцин, М. С. Лейкозы / М.С. Дульцин, И.А. Кассирский, М.О. Раушенбах. — М.: Медицина, 2015
- Давиденкова, Е. Ф. Клиника и генетика лейкозов / Е.Ф. Давиденкова, С.И. Шерман, Н.Н. Колосова. — М.: Медицина, 2010
- Савченко В.Г., Паровичникова Е.Н. Острые лейкозы // Клиническая онкогематология: руководство для врачей. Под ред. Волковой М.А.. 2-е изд., перераб. и доп. 2007
- Ковалева Л. Г. Острые лейкозы. — 2-е изд., перераб. и доп. — Москва: Медицина, 1990
Лейкоз: причины, симптомы и виды заболевания

Лейкоз — злокачественное заболевание крови, которое бывает нескольких разновидностей. По-другому это явление называют лейкемией, белокровием, алейкемией. Симптомы лейкоза проявляются достаточно выраженно, так как от заболевания страдает весь организм. Для лечения рака крови нужен комплекс сложных мероприятий, вплоть до пересадки костного мозга. Тактика терапии подбирается в зависимости от стадии болезни и формы.
Причины возникновения
Сказать наверняка, от чего появляется лейкоз крови, современная медицина не может. Однако известны предрасполагающие факторы и группы риска. В совокупности они повышают вероятность развития заболевания. Любая причина сводится к нарушению работы иммунной системы.
Для развития тяжелого онкологического заболевания нужно, чтобы только одна клетка крови мутировала. Она начинает активно делиться, запуская быстрое распространение рака. Опухолевые клетки развиваются очень быстро, замещая нормальные, что и ведет к лейкозу.
Возможными причинами развития лейкоза считаются:

- Ионизирующее излучение. После атомных взрывов в Японии было зарегистрировано множество случаев заболевания. Страдали именно те, кто находился в пределах 1,5 км от эпицентра.
- Наследственная предрасположенность. Этот фактор касается хронического заболевания. Если в семье были случаи лейкоза, риск заболеть повышается в несколько раз. Передается не сама болезнь, а склонность к мутации клеток.
- Канцерогены. Это химические вещества (нефтепродукты, бензол, пестициды) и отдельные лекарственные препараты (цитостатики, левомицетин, бутадион).
- Вирусы. Есть теория о воздействии особых вирусных агентов, которые встраиваются в ДНК и ведут к мутациям.
Что важно, риск заболевания разный у людей в зависимости от географического расположения и расы. Взрослые болеют лейкозом преимущественно после 60 лет, а дети — в возрасте 3−5 лет.
Симптоматические проявления
Распознать по симптомам лейкоз без помощи специалиста практически невозможно. Заболевание сильно сказывается на функционировании многих органов и систем. Клинические проявления могут напоминать совсем другие заболевания. Поэтому всегда важно обращать внимание на любые изменения в состоянии здоровья и обращаться к врачу для поиска причины.
Острый лейкоз сопровождается общими проявлениями. Это повышение температуры тела, головокружение, слабость. Опасные проявления — это возможные тяжелые кровотечения. Заболевание может сопровождаться осложнениями в виде ангины, частых стоматитов. Можно также наблюдать увеличение лимфатических узлов, селезенки и печени.
Симптомы лейкоза в зависимости от течения болезни:
- Миелобластный острый. Происходит незначительное увеличение селезенки, поражаются внутренние органы, повышается температура тела. Очаг воспаления может находиться, к примеру, в легких. В таком случае симптоматика дополняется кашлем. У 25% больных развивается менингит, что характеризуется жаром, головными болями, неврологической симптоматикой.
- Лимфобластный острый. Увеличиваются лимфатические узлы и селезенка. Лимфоузлы становятся плотными и болезненными. Обычно поражение имеет односторонний характер, но может распространяться на обе стороны. У мужчин могут возникать уплотнения в яичках.
- Эритромиелобластный острый. Наблюдается анемический синдром. Происходит сильное снижение уровня лейкоцитов. Проявляется это бледностью кожных покровов, постоянной усталостью, хронической слабостью.
При тяжелом течении болезни может развиваться инфильтрация почек. В результате это становится причиной серьезной почечной недостаточности. На коже можно наблюдать специфичные лейкемиды, розовые образования.
Читайте также:
В случае запущенного лейкоза крови симптомы могут коснуться сразу нескольких органов, тогда причиной смерти может стать внутреннее кровотечение и тяжелое инфицирование. При поражении кишечника можно наблюдать образование язв с возможным прободением.
Виды рака крови

Различают острые и хронические лейкозы. Первые могут быть лимфобластозными (лейкобластома) и нелимфобластозными.
Нелимфобластозный тип болезни может быть миелобластным, монобластным, мегакариобластным, эритробластным. Из названий видов можно понять, какие именно клетки крови начинают мутировать. Это могут быть гранулоциты, монобласты, предшественники тромбоцитов, эритробласты.
Лимфобластный вид болезни бывает следующих типов:
- Т-формы;
- пре-В-формы;
- В-формы.
Отдельная группа — лейкозы неизвестного происхождения. По-другому их называют недифференцированными.
При хроническом виде заболевания происходит увеличение числа зрелых клеток. Течение болезни медленное и менее сложное. При острой лейкемии мутируют незрелые клетки. Такая форма рака более агрессивная и может быстро привести к летальному исходу.
Стадии острого лейкоза
Острое течение рака происходит в несколько стадий. По мере развития лейкоза симптомы приобретают все более выраженный и опасный характер.
Стадии развития острого лейкоза с характерными симптомами:
- Начальная. В большинстве случаев протекает скрыто, без выраженных клинических проявлений. Длиться может от нескольких месяцев до 2−3 лет. Этот период характеризуется началом ракового процесса. Количество лейкоцитов может как повышаться, так и снижаться. Развивается анемический синдром. При диагностике эффективно проводить исследование костного мозга, так как анализ крови может не показать наличие патологического процесса.
- Развернутая. Проявляются истинные симптомы рака крови. Происходит угнетение процессов кроветворения, появляется большое число незрелых клеток.
- Ремиссия. В период стихания проявлений больной чувствует себя лучше. При полной ремиссии симптоматика полностью отсутствует.
- Рецидив. Происходит новая волна острого лейкоза с очагом в костном мозге или отдаленных органах.
- Терминальная стадия. Наблюдается большое число незрелых клеток крови. Жизненно важные органы сильно страдают, что может привести к летальному исходу.
В развернутой стадии заболевания возможно 2 варианта течения. Первый — состояние больного удовлетворительное, но анализ крови показывает характерные признаки рака. Второй — самочувствие сильно ухудшается, но со стороны периферической крови выраженных изменений не наблюдается.
Читайте также:
Диагностические процедуры

Разные формы и стадии лейкоза дают свои изменения со стороны органов кроветворения, поэтому диагностика при подозрении на рак должна быть комплексной. При этом ключевым диагностическим признаком является повышение бластных клеток в костном красном мозге.
В периферическом анализе крови наблюдается резкое снижение количественного показателя гемоглобина и эритроцитов. В период ремиссии показатель приходит в норму, а при рецидиве снова падает.
Лейкоциты могут повышаться и понижаться. В крови также обнаруживаются патологические бластные клетки (лейкемический лейкоз), но не всегда (нелейкемический).
В костном мозге происходят основные изменения, поэтому он обязательно исследуется. Происходит снижение образования лейкоцитов и повышение числа бластных клеток.
Дополнительно делают срез кости (трепанобиопсию) для выявления бластной гиперплазии красного костного мозга. Это позволяет подтвердить наличие заболевания.
Есть 3 важных диагностических критерия. Первый — 30% клеток костного мозга приходится на бласты. Второй — уровень эритрокариоцитов достигает более 50%. Третий — в костном мозге обнаруживаются гипергранулярные атипичные промиелоциты.
Методики терапии

При остром лейкозе применяются 2 основные методики. Это химиотерапия и операция. Оперативный подход предполагает пересадку костного мозга. При острой лейкемии нужна немедленная терапия, при хроническом течении подбирается поддерживающее лечение.
Читайте также:
Применяемые в настоящее время препараты и методики показывают высокую эффективность. Добиться выздоровления ребенка получается в 80−90% случаев. Это довольно агрессивная терапия, но без нее прогноз не будет благоприятным.
В процессе лечения затрагиваются практически все органы, что имеет свои осложнения, но они не сравнятся с последствиями самой лейкемии. После терапии еще долгое время приходится бороться с осложнениями.
Основной вариант лечения — химиотерапия. Пересадка мозга может выполняться не в каждом случае и только при условии ремиссии заболевания.
Особенности химиотерапии при остром раке крови:
- на первом этапе необходимо добиться ремиссии, снизить количество бластных клеток;
- на втором этапе выполняется уничтожение оставшихся раковых клеток;
- третий этап практически полностью повторяет первый;
- параллельно с химиотерапией лечение включает применение цитостатиков.
При остром течении заболевания общая длительность химиотерапии может составлять до 2 лет и более. Сочетание с применением цитостатиков делает терапию агрессивной, поэтому в процессе лечения приходится бороться и с различными побочными явлениями. Больной сталкивается с выпадением волос, тошнотой, постоянной слабостью и общим ухудшением самочувствия.
При поиске донора для пересадки костного красного мозга сначала рассматриваются близкие родственники. Если никто не подходит, может уйти много времени. Сначала донора ищут по Российскому регистру неродственных доноров. Если и таким способом не получается решить проблему, то организуется благотворительный фонд и делается запрос в международную базу.
Оперативное лечение — трансплантация
Пересадка мозга позволяет обеспечить человека здоровыми стволовыми клетками, которые в дальнейшем становятся основой для формирования нормальных элементов крови. Обязательным условием проведения операции является достижение ремиссии заболевания. При остром течении и рецидиве выполнять пересадку противопоказано.
Для подготовки к оперативному лечению применяется иммуносупрессивная терапия, чтобы избежать аутоиммунной реакции, то есть отторжения чужеродных для организма тканей. Такой подход позволяет подавить защиту и уничтожить лейкозные клетки.
Трансплантация не может выполняться при следующих состояниях:
Читайте также:
- острое течение лейкемии и рецидив заболевания;
- тяжелое нарушение функционирования внутренних органов;
- пожилой возраст;
- острые инфекционные болезни.
Такие операции в России стали проводить не так давно, около 10 лет назад. Эта область медицины только зарождается, но активно финансируется государством.
Применение цитостатиков
Цитостатические лекарственные средства угнетают развитие раковых клеток. Они вводятся инъекционно или применяются в виде таблеток. По ВОЗ есть несколько основных схем лечения цитостатиками. Онколог в каждом случае подбирает наиболее действенный вариант в зависимости от состояния больного и типа заболевания.
Первый курс направлен на уничтожение злокачественных клеток. Его длительность составляет несколько месяцев. После проводится поддерживающий курс с теми же дозами лекарств. Заключительный этап — профилактическая терапия. Цитостатики применяются уже в меньшей дозировке. После всего курса есть шанс на полное выздоровление. Но не исключена ситуация, что заболевание вернется. В таком случае будет эффективной только трансплантация.
Прогноз для детей и взрослых
Детская 5-летняя выживаемость достигает 90%. Для зрелого человека это 40%. Острое заболевание более тяжелое и при несвоевременной помощи заканчивается летальным исходом.
На прогноз влияют сопутствующие осложнения и своевременность их устранения. Больной должен постоянно находиться под контролем врача. Задачей онколога будет подбор наиболее эффективной схемы лечения для поддержания ремиссии и профилактики осложнений.
Проблема еще в том, что организм человека может повести себя при тяжелой болезни непредсказуемо. Проверенные методики терапии для кого-то будут неэффективными.
Чем моложе человек, тем выше шанс на выздоровление. Выживаемость пожилых людей крайне низкая — около 20%. Своевременная диагностика — залог успешного лечения.
Источник https://www.medicina.ru/patsientam/zabolevanija/ostryj-lejkoz/
Источник https://arhmedlab.ru/info/lejkoz-prichiny-simptomy-i-vidy-zabolevaniya
Источник



