Болезнь Бурневилля. Причины, симптомы и лечение
Прежде всего, обратим внимание на один из вынесенных в заголовок диагнозов-синонимов: факоматоз. На самом деле определение «факоматоз» относится не только к болезни Бурневилля-Прингля; факоматозы – группа наследственных тяжелых заболеваний, которые в последние десятилетия называют нейрокожными. С конца ХIХ века, когда было впервые описано заболевание такого рода, и по сегодняшний день в медицине выделено около тридцати более или менее автономных факоматозов, в т.ч. альбинизм, синдром Гиппеля-Линдау и т.д. Практически все факоматозы (от греч. «чечевица», в перен. смысле «пятно на коже», также «линза», «хрусталик») манифестируют в раннем детстве и затем прогрессируют, приводя к тяжелым полисистемным поражениям и соответствующим полисимптомным состояниям.
Туберозный склероз, или болезнь Бурневилля-Прингля – один из двух наиболее распространенных факоматозов (наряду с нейрофиброматозом Реклингхаузена). В то же время, любой факоматоз является редким заболеванием; в общей популяции туберозный склероз встречается с частотой около 1 : 50 000. Однако практически во всех источниках подчеркивается, что эпидемиологические данные нельзя считать достаточно достоверными: легкие, «стертые» формы обычно не диагностируются или ошибочно регистрируются под другими диагнозами.
Обязательно для ознакомления!
Помощь в лечении и госпитализации!
2. Причины
Главной причиной туберозного склероза выступает наследуемая генетическая аномалия, которая, однако, во многих случаях может и не приводить к развитию заболевания (и наоборот, примерно у половины больных не обнаруживается отягощенной наследственности в семейном анамнезе; такие случаи, как правило, оказываются наиболее тяжелыми). К настоящему времени идентифицированы два гена, мутации в которых вызывают развитие синдрома Бурневилля-Прингля. В норме эти гены отвечают за подавление опухолевых процессов и недопущение избыточного разрастания тканей.
Соответственно, в отсутствие нормального кодирующего функционирования сбойных генов в различных органах, включая головной мозг, развиваются т.н. туберсы (от лат. «клубни», «бугристые наросты») – доброкачественные опухолевидные образования, которые за внешнее сходство часто сравнивают с тутовой или ежевичной ягодой. Генерализованным характером этих процессов и определяется полиморфизм клинической картины, в которой могут преобладать симптомы поражения тех или иных органов и систем.
Посетите нашу страницу
Дерматология
3. Симптомы и диагностика
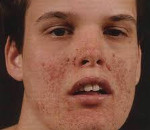
Классической триадой болезни Бурневилля долгое время считалось сочетание дефицита интеллектуального развития, эпилептических припадков и аденомы сальных желез. Однако результаты современных исследований подтверждают наличие этой комбинации лишь в каждом четвертом из всех регистрируемых случаев. Кожные образования выглядят как красно-коричневые или бежевые бляшки, узелки, пятна. Типичной локализацией считается область вокруг носа, подбородок, щеки, однако указанные образования обычно обнаруживаются и во многих других зонах. Ангиофибромы, очаги шершавой кожи, упомянутые бляшки и т.д. могут присутствовать с рождения или появляться позже, в любом возрасте.
Поражение ЦНС проявляется эпилепсией, задержкой умственного развития, диссомнией, аутистическим синдромом, синдромом гиперактивности и множеством других психоневрологических нарушений, содержание и выраженность которых зависит от конкретной локализации туберсов в мозговых тканях.
Множественными туберозными образованиями поражаются органы зрения (что приводит к глубокому снижению зрительных функций, косоглазию, катаракте и другим тяжелым осложнениям), структуры миокарда, легкие, желудочно-кишечный тракт, почки и т.д.
Диагностическая идентификация болезни Бурневилля, особенно в легких ее формах, может представлять собой весьма и весьма сложную задачу, учитывая обилие, неспецифичность и вариативность возможных симптомов. Следует обращать внимание на наследственность, динамику состояния и характерные симптомокомплексы. Множественные туберсы могут быть обнаружены при рентгенологическом, ультразвуковом или томографическом исследовании.
О нашей клинике
м. Чистые пруды
Страница Мединтерком!
4. Лечение
На сегодняшний день этиопатогенетической терапии туберозного склероза не существует. Больным оказывается паллиативная помощь, эффективная в отношении доминирующей симптоматики (будь то сердечная или почечная недостаточность, гидроцефалия, эпилептический синдром и т.д.). Прогноз неблагоприятный, максимальная продолжительность жизни таких больных лишь в редких случаях превышает 20-25 лет (как правило, летальный исход наступает гораздо раньше, в детском или подростковом возрасте).
Заболевания 
Жалобы и симптомы 
- высыпания на лице
- высыпания на теле
- высыпания на половых органах
- покраснения и шелушения
- зуд и жжение
- появление новообразований на коже
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика 
- Дермоскопия
- Люминесценция
- Диаскопия
- Граттаж (поскабливание)
- Проба зондом пункция иглой
- Биопсия
Наши цены 
- Консультация врача дерматолога — 3000 р.
- Удаление новообразований диаметром до 5 мм — от 300 р.
- Осмотр кожи под увеличением (дерматоскопия) — 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Туберозный склероз
Туберозный склероз — генное заболевание, характеризующееся поражением нервной системы в виде эпилепсии и олигофрении, полиморфными кожными симптомами, опухолевыми и неопухолевыми процессами в соматических органах. Диагностический алгоритм состоит из обследования нервной системы (МРТ, КТ головного мозга, ЭЭГ), офтальмологического исследования, обследования внутренних органов (УЗИ, МРТ сердца, КТ почек, рентгенография легких, ректороманоскопия). Главными направлениями лечения являются: противоэпилептическая терапия, нейропсихологическая коррекция, наблюдение и своевременное хирургическое лечение новообразований.
МКБ-10
Q85.1 Туберозный склероз
- Причины туберозного склероза
- Симптомы туберозного склероза
- Поражение ЦНС
- Дерматологические симптомы
- Офтальмологические симптомы
- Поражение внутренних органов
Общие сведения
Туберозный склероз (ТС) — наследственная нейроэктодермальная патология, проявляющаяся изменениями кожи, эпилептическими приступами, олигофренией (умственной отсталостью) и возникновением новообразований различной локализации. Наряду с нейрофиброматозом, болезнью Гиппеля-Линдау, синдромом Луи-Бар, болезнью Стерджа-Вебера и др., ТС относится к факоматозам. Заболеваемость составляет 1 случай на 30 тыс. населения, среди новорожденных — 1 случай на 6-10 тыс. Известны не только семейные, но и спорадические случаи. Причем последние составляют до 70%.
Впервые туберозный склероз был описан Реклингхаузеном в 1862 г. Француз Бурневилль в 1880 г. подробно исследовал морфологические изменения, происходящие в головном мозге при этом заболевании, и впервые употребил термин «туберозный склероз». В 1890 г. дерматолог Прингл сделал описание ангиофибром лица у пациентов с ТС. Поэтому в литературе по неврологии можно встретить синонимичное название ТС — болезнь Бурневилля-Прингла.

Туберозный склероз
Причины туберозного склероза
Заболевание имеет генетическую природу. Большинство случаев обусловлено возникновением новых мутаций и лишь 30% аутосомно-доминантным наследованием генных аберраций, имеющихся у родителей. Выделяют туберозный склероз тип 1, развитие которого обусловлено мутациями в гене 34 локуса 9-й хромосомы, ответственном за кодирование гамартина, и туберозный склероз тип 2, связанный с нарушениями в 13-ом участке 16-й хромосомы, отвечающем за кодирование туберина.
Биохимические аспекты патогенеза до конца не изучены. Известно только, что в норме гамартин и туберин являются факторами подавления опухолевого роста. Морфологическим субстратом выступают разросшиеся глиальные элементы церебральной ткани, гистологически представленные гигантскими клетками с атипично увеличенными ядрами и большим числом отростков. Глиальные разрастания формируют субэпендимальные узлы, корковые туберы и специфические островки в белом веществе. Все эти образования имеют тенденцию к обызвествлению. Субэпендимальные узлы зачастую дают начало образованию гигантоклеточной астроцитомы. В 10% случаев отмечается поражение тканей мозжечка. Глиальные разрастания наблюдаются также на диске зрительного нерва и в периферических отделах сетчатки.
Симптомы туберозного склероза
Клиника, которую имеет туберозный склероз, очень вариабельна. Она включает поражение центральной нервной системы (ЦНС), дерматологические и офтальмологические проявления, новообразования внутренних органов. Дебют приходится на различные возрастные периоды, но чаще туберозный склероз манифестирует в течение первых 5-ти лет жизни. Возможны различные по тяжести варианты течения. В легких случаях пациенты имеют ряд факультативных неспецифических симптомов и зачастую не проходят диагностику на наличие ТС. Туберозный склероз в стертой форме протекает без эпиприступов, олигофрении и расстройств поведения.
Поражение ЦНС
Изменения в ЦНС выступают доминирующими проявлениями ТС. Среди них наиболее часто (в 80-90% случаев) встречается судорожный синдром, с которого обычно манифестирует заболевание. Для эписиндрома, дебютирующего на первом году жизни, характерны инфантильные спазмы (синдром Веста), затем трансформирующиеся в синдром Леннокса-Гасто. Возможны атипичные абсансы, сомато- и сенсомоторные пароксизмы, вторично-генерализованные приступы. Возникновение в возрасте до года, высокая частота и гетерогенность приступов сопровождаются их резистентностью к антиконвульсантной (противоэпилептической) терапии. Эпилептические пароксизмы являются причиной задержки психического развития и нарушений поведения (агрессивности, аутизма, СДВГ) у детей.
В половине случаев туберозный склероз сопровождается выраженной в различной степени олигофренией. Наряду с эпилепсией, причиной ее развития считается наличие корковых туберов. Уже в младшем возрасте у детей отмечается анормальное поведение: общее беспокойство, капризность и недовольство наряду с медлительностью, затруднениями переключаемости внимания. Степень этих нарушений тем выше, чем раньше возник туберозный склероз. У большинства пациентов также наблюдаются нарушения сна. Они характеризуются ночными пробуждениями, инсомнией, сомнамбулизмом, ранним утренним переходом от сна к бодрствованию.
Дерматологические симптомы
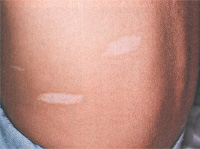
Изменения со стороны кожи сопровождают туберозный склероз практически в 100% случаев. Они характеризуются большим полиморфизмом элементов и их сочетаний. Чаще всего (в 90% случаев) наблюдаются пятна гипопигментации, которые возникают обычно в первые 3 года жизни и в дальнейшем увеличивают свое количество. Они асимметрично разбросаны по ягодицам, туловищу и на передне-латеральных поверхностях конечностей. Возможна депигментация ресниц, бровей и волос. В 14% случаев выявляются участки гиперпигментации в виде пятен, более характерных для нейрофиброматоза. Как правило, их насчитывается не более 5 штук.
Ангиофибромы лица по различным данным отмечаются у 50-90% пациентов и образуются в основном после 4-летнего возраста. Это множественные или одиночные плотные узелки в виде зерен проса, красноватого или желтоватого цвета. «Шагреневая кожа» имеет место в 21–68 % случаев. Обычно возникает в период от 10 до 20 лет. Представляет собой асимметричные участки жесткой огрубевшей кожи, локализующиеся на спине и пояснице, имеющие размер от 2-3 мм до 10 см. При дерматоскопии видно, что шагреневые участки состоят из множества фиброзных гамартом.
В 25% случаев туберозный склероз сопровождается образованием фиброзных бляшек, в 30% случаев — мягких дерматофибром. До 50% больных после пубертата имеют склонные к прогредиентному росту околоногтевые фибромы. Последние более часто располагаются на ступнях. Имеют вид тусклых красных узелков или папул, окружающих ногтевую пластинку.
Офтальмологические симптомы
Отмечаются редко, хотя почти у половины больных ТС выявляется наличие гамартом зрительного нерва и/или гамартом сетчатки. Гамартомы могут иметь плоскую гладкую, незначительно возвышающуюся поверхность или представляют собой узловатое образование, иногда встречаются гамартомы смешанного типа — узловатые в центре. Основным проявлением гамартом является прогрессирующее падение зрения, но зачастую наблюдается их субклиническое течение. Возможны и другие офтальмологические расстройства: депигментация радужки, отек диска зрительного нерва, колобома, косоглазие, ангиофибромы век, катаракта.
Поражение внутренних органов
Новообразования соматических органов, сопровождающие туберозный склероз, отличаются множественностью и частым двусторонним поражением парных органов, длительно протекают субклинически. Период их манифестации колеблется от 5 до 40 лет. К наиболее патогномоничным для ТС новообразованиям относятся: рабдомиома сердца, кисты легких, поликистоз почек, гамартомы печени, ректальные полипы. В 4,5% случаев при ТС наблюдаются злокачественные опухоли, чаще почечно-клеточный рак.
Со стороны сердечно-сосудистой системы выявляются опухоли сердца. В 30-60% случаев это рабдомиомы. При их внутриутробном развитии может наблюдаться антенатальная гибель плода. У половины новорожденных с ТС рабдомиомы выявляются случайно при выполнении ЭхоКГ. У маленьких детей они проявляются аритмией, синдромом WPW, тахикардией, фибрилляцией желудочков. Интрамуральное положение рабдомиомы влечет за собой расстройство сократимости; обтурация опухолевой массой сердечных камер приводит к сердечной недостаточности. У старших детей рабдомиомы преимущественно бессимптомны; возможна блокада ножки пучка Гиса, псевдоишемические отклонения на ЭКГ. Зачастую наблюдается регресс и даже полное исчезновение рабдомиомы к 6-летнему возрасту.
Поражение легких отмечается у пациентов, имеющих туберозный склероз, после 30 лет. На рентгенограмме определяется характерная для множественных легочных кист картина «сотового легкого». Поражение ЖКТ включает опухоли полости рта, дефекты зубной эмали, множественные или одиночные гамартомы в печени, не склонные к малигнизации полипы прямой кишки. Поражение почек сопровождают туберозный склероз в 50-85%. Могут отмечаться ангиомиолипомы, кисты, гломерулосклероз, нефрокальциноз, интерстициальный нефрит, гломерулонефрит. Патология почек выступает второй после поражения ЦНС причиной летального исхода при ТС.
Диагностика
Диагностировать туберозный склероз возможно лишь совместными усилиями нескольких специалистов (невролога, офтальмолога, дерматолога, кардиолога, нефролога) с проведением широкого аппаратного обследования пациента. Церебральная эпилептическая активность регистрируется при помощи ЭЭГ и ЭЭГ с пробами. У детей до года возможно проведение нейросонографии. Наибольшую значимость в диагностике поражений ЦНС имеют КТ и МРТ. КТ головного мозга более информативно в отношении кальцифицированных туберов и субэпендимальных узлов, а МРТ головного мозга — в выявлении некальцифицированных туберов. С целью своевременной диагностики астроцитомы детям, имеющим туберозный склероз, рекомендовано прохождение МРТ или КТ-исследования не реже чем раз в 2 года.
Проводится комплексное обследование соматических органов: ЭКГ, УЗИ и МРТ сердца, УЗИ брюшной полости, УЗИ и КТ почек, урография, обзорная рентгенография грудной клетки, ректороманоскопия, колоноскопия. Диагностика офтальмологических поражений осуществляется путем прямой и непрямой офтальмоскопии, сканирующей томографии сетчатки.
В связи с большой полиморфностью сопровождающих туберозный склероз проявлений, для установления диагноза используют диагностические критерии, разработанные в 1998 г. в Швеции. Они включают первичные, вторичные и третичные признаки. Туберозный склероз достоверен, когда имеет место 1 первичный признак в сочетании с 2 вторичными или третичными. Туберозный склероз вероятен при наличии 1 вторичного и 1 третичного или 3 третичных признаков. Окончательную точку в вопросе диагностики туберозного склероза помогает поставить генетический анализ.
Лечение туберозного склероза
Основополагающим направлением в лечении ТС является антиконвульсантная терапия, поскольку степень олигофрении и ЗПР напрямую коррелирует с частотой эпиприступов, а эпилептический статус может стать причиной смертельного исхода. Выбор препарата зависит от вида пароксизмов, при недостаточной эффективности монотерапии, назначается комбинированное лечение. При синдроме Веста применяют вигабатрин и тетракозактид. Препаратами второй очереди выступают вальпроаты. Если туберозный склероз протекает с парциальными эпиприступами, то базовой терапией считается сочетание вальпроатов с карбамазепином. При отсутствии эффекта в эту схему лечения включают ламотриджин. При генерализованных эпиприступах и парциальных пароксизмах в качестве монопрепарата и в комбинации с другими противоэпилептическими средствами могут применяться современные антиконвульсанты топирамат и леветирацетам.
Терапия олигофрении проводится преимущественно путем нейропсихологической коррекции и комплексного психологического сопровождения ребенка. Назначение ноотропов и прочих стимулирующих нейропрепаратов противопоказано из-за наличия эписиндрома. При выявлении астроцитомы проводится динамическое наблюдение. Хирургическое удаление внутримозговой опухоли показано только при резком увеличении ее размеров с подъемом внутричерепного давления. Операцию проводят нейрохирурги.
В отношении новообразований соматических органов применяется преимущественно выжидательная тактика. Хирургическое лечение проводится по показаниям, в основном в случаях, когда опухоль вызывает существенную дисфункцию органа или имеется угроза ее злокачественного течения.
Источник https://medintercom.ru/articles/bolezn-burnevillya
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/tuberous-sclerosis
Источник